Úvod
Dlouhodobé plicní úniky vzduchu jsou časté a mohou způsobit vysokou úroveň nemocnost, dlouhodobé pobyty v nemocnici, infekční a kardiopulmonální komplikace.1,2
i když existují rozdíly mezi různými autory v jejich definici vzduchu-netěsnosti, nedávné studie plicní lobektomie byly stanoveny přibližné průměrné délky pobytu v nemocnici 5 dní, a tak bylo navrženo, že přetrvávající air-leak by měl být definován jako únik vzduchu trvalé nad rámec pátý pooperační den.3 Ve skutečnosti, to je V souladu s Society of Thoracic Surgeons databáze definice, která odkazuje na přetrvávající air-leaks jako ty, které obvykle přítomen, když pacient by jinak být propuštěn, kdyby to nebylo pro přetrvávající air-leak.
drtivá většina pooperační vzduchu-netěsnosti jsou alveolární vzduch-netěsnosti; to je důležité, protože řízení těchto je velmi odlišné od řízení bronchopleural píštěle, které často vyžadují okamžitý chirurgický zákrok.3
nejvíce trvale identifikován rizikový faktor pro déletrvající únik vzduchu je chronická obstrukční plicní nemoc,4 nízké usilovně vydechnutý objem na 1 sekundu a nízké maximální dobrovolné ventilace procento.5,6
možnosti Léčby dlouhodobé úniky vzduchu patří bdělé čekání s kontinuální odvodnění přes tube thoracostomy,6 pleurodéza, chirurgické postupy,2, jakož i použití endoskopické techniky.
endobronchiální přístupy zahrnují aplikaci gelfoamu, použití fibrinového lepidla, cívek nebo endobronchiálních ventilů.1,7 Obecně balónkový katétr inflace se používá k identifikaci segmentální nebo sub-segmentový dýchacích cest nebo dýchacích cest, odpovědné za únik vzduchu.8 Schweigert et al.9 hlásil jiný způsob použití methylenové modři přes hrudní trubice. Popisujeme případ přetrvávajícího úniku vzduchu ošetřeného umístěním endobronchiálních chlopní do segmentů identifikovaných pomocí methylenové modři přes hrudní trubici.
kazuistika
68letý muž vykazoval kašel, úbytek hmotnosti a plicní hmotu v pravém středním laloku (ML).
byl bývalým kuřákem s 45letou historií kouření a během svého profesního života byl mnoho let vystaven azbestu. Jeho předchozí anamnéza zahrnovala prostatektomii způsobenou rakovinou prostaty o 6 let dříve bez důkazů o recidivě.
plicní adenokarcinom byla diagnostikována pomocí transtorakální jehlou aspirační biopsie ML léze a pozitronová emisní tomografie–počítačová tomografie (PET/CT) provádí pro staging, odhalil fluorodeoxyglukózy (FDG) vychytávání nejen na ML hmotnost (maximální standardizovaná hodnota příjmu (SUVmax)-11), ale také na pravé pleury, což vedlo k dalšímu pleurální šetření s několika biopsií, které byly negativní pro maligní buňky. Byl představen T2N0M0 a byla předložena k operaci
torakotomie s právem střední lobektomie, který zahrnoval rozdělení trojúhelníkový vaz plus systematické lymfadenektomie byla provedena a od pleurální plaky byly nalezeny v průběhu řízení byly odstraněny a dolní pravý lalok pleurální výraz byl proveden.
patologie potvrdila adenokarcinom pT1bN0R0 bez známek maligního postižení pleury, ale byla také diagnostikována chronická fibrinózní pleuritida.
extubace pacienta byla možná brzy po operaci a nebyla nutná pooperační mechanická ventilace. Kinezioterapie, která je rutinní a široce uznávanou intervencí zaměřenou na zvýšení expanze plic, byla zahájena co nejdříve.
přestože expanze plic byla dosažena během 2 dnů, byl zjištěn únik vzduchu a sání nezbytné k udržení expanze plic pokračovalo dalších deset dní, dokud nedošlo k viditelnému úniku vzduchu během normálního slapového dýchání. V tomto okamžiku bylo sání zastaveno a trubky byly upnuty po 2 dnech. Od té doby tam byl žádné klinické kompromis, žádné zhoršení pneumotorax, ani jakékoli zvýšení podkožní vzduchu, hrudní drén byl odstraněn (Obr. 1), a pacient byl propuštěn z nemocnice do 48 hodin.
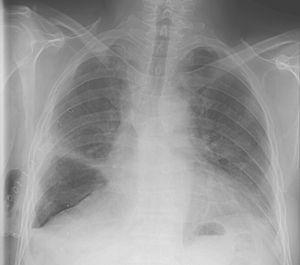
rentgen hrudníku 12. den po lobektomii pravé midle a 24 hodin po remotion hrudní trubice.
Dva týdny po propuštění z nemocnice – 1 měsíc po operaci – byl znovu přijat s klinickými příznaky hrudní infekce. CT hrudníku ukázalo pravý velký přední hidropneumotorax, pleurální tloušťku a podkožní emfyzém. Byl diagnostikován empyém a pooperační únik vzduchu. Byla zahájena širokospektrální antibiotika, okamžitě byla zavedena hrudní trubice a bronchofibroskopie použitá k posouzení integrity pařezu a absence dalších endobronchiálních komplikací. Navzdory těmto opatřením pacient podstoupil pleuro-plicní dekortikaci, která byla komplikována hustými pleurálními adhezemi. Během zákroku bylo provedeno šití plicních tržných ran a Tissucol® sprej použit k regulaci úniků vzduchu. Ačkoli klinické zdravotní stav a infekce parametry zpočátku zlepšení měl pacient přetrvávající únik vzduchu se stabilní asymptomatické pneumotorax na vodní uzávěry, která zvýšila vždy, když negativní sání, které bylo přerušeno a hrudníku kanalizace byla ponechána ve volném odvodnění.
Bdělé čekání s kontinuální odvodnění přes hrudní drén byl udržován po dobu 2 měsíců, během tohoto období, až do air-leak se zdál být vyřešen a pacient by mohl tolerovat kanalizace uchyceny; mastek pleurodéza přes hrudní drén byl pokus o bez uspokojivé výsledky.
byl vyzkoušen endoskopický přístup k řízení úniku vzduchu. Balónek katétru zavedeného přes bronchoskopu byla navýšena na různé segmenty, zatímco pozorování hrudníku drenážní systém vyhodnotil únik vzduchu. Zdálo se, že snížení úniku vzduchu bylo dosaženo, když byly segmenty B7 a B8 pravého dolního laloku uzavřeny a do těchto segmentů byly umístěny ventily (Zephyr EBV). Endobronchiální chlopně byly umístěny do polohy pomocí flexibilního katétru. Ventily byly stlačeny do distální špičky dodacího katétru pomocí zavaděče ventilu dodávaného se systémem. Dodání katétr byl pak prošel do pracovního kanálu standardního dospělého bronchoskopu (>2.8 mm vnitřní průměr) a veden k cíli airways. Jakmile byl ventil nasazen. To však dosáhlo pouze snížení úniku vzduchu.
o Tři týdny později (4 měsíce po první operaci) thoracomyoplasty pomocí rectus abdominis klapka zničit pleurální prostor byla provedena, a endobronchiální chlopně byly odstraněny. Tři týdny po této pozdější operaci bylo možné upnout a odstranit hrudní trubici bez klinického nebo radiologického zhoršení.
Bohužel o dva týdny později byl pacient znovu přijat s dýchacími obtížemi a pneumotorax, takže hrudní drén byl zpět a držel pod sání (Obr. 2). Pacient nebyl klinicky způsobilý k operaci, takže se znovu pokusil o endoskopický přístup.

hrudní CT vyšetření ukazující pleurální dutinu s hrudní trubicí uvnitř a pleurální zahušťování.
Tento čas, instilací methylenové modři (1 ampule zředěné v 1 litru fyziologického roztoku), přes hrudní drén byl použit k najít bronchiální segmentu, což vede k píštěl. Zatímco byl vštípen modrý roztok, další lékař se podíval bronchoskopem a sledoval, jak se modrý roztok objevuje na segmentech vedoucích k píštěle. Segmenty B6 a B7 byly vizuálně identifikovány (obr. 3) a endobronchiální chlopně byly zavedeny, jak je popsáno výše.
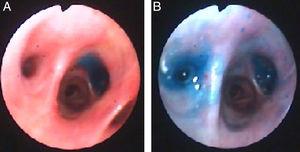
methylenová modř na segmentu B7 (Panel A) A B6 (Panel B) pravého dolního laloku po instilaci hrudní trubicí.
Po zákroku velikost únik vzduchu se zdálo být snížena a upínací byl učiněn pokus. Vzhledem k tomu, že nebyly zjištěny známky zhoršení pneumotoraxu, progresivního vývoje podkožního vzduchu nebo dušnosti, byla hrudní trubice odstraněna.
stav pacienta se pomalu zlepšoval a byl propuštěn z nemocnice. Při sledování byly metastázy nalezeny na obou plicích a pacient zemřel o 8 měsíců později.
diskuse
autoři popisují případ přetrvávajícího úniku vzduchu po plicní resekci. Úniky vzduchu jsou častým problémem často spojeným s prodlouženými pobyty v nemocnici, infekčními a kardiopulmonálními komplikacemi a občas vyžadují reoperaci3 a/nebo bronchoskopické techniky.
pacientka měla několik rizikové faktory pro rozvoj an air-leak, protože on měl chronickou obstrukční plicní nemocí,10 a zvláštní význam v tomto případě, přítomnost významných pleurální srůsty.5,11 je velmi pravděpodobné, že pleurální adheze souvisely s jeho známou expozicí azbestu v dospělosti.
možnosti Léčby vzduchu-netěsnosti patří bdělé čekání, chirurgické postupy, jakož i lékařské terapie jako pleurodéza, a zejména na použití různých bronchoskopie techniky, jako jsou lepidla, cívky a tmely. Úspěch byl proměnlivý a nezdá se, že by byla optimální terapie. Současné možné intervence se zdají být komplementární a léčba by měla být individualizována.7 Neexistují žádné kontrolované studie porovnávající různé přístupy.
v tomto případě byla první možností chirurgický zákrok, protože pro kontrolu infekce, která nereagovala na antibiotika a pro drenáž hrudní trubicí, byla nutná torakotomie. Během operace byl proveden pokus o uzavření místa úniku vzduchu a byl použit sprej Tissucol®, který však přetrvával i po čekací době několika týdnů.
pak se pokusila o chemickou pleurodézu. Instilaci sklerotizující činidlo do pleurálního prostoru skrz tube thoracostomy podporuje pleurální stydké kosti, což by mohlo vést k úniku uzavření,12 ale jak je uvedeno v literatuře nebyla příliš efektivní.
přítomnost pooperačního empyému, kde selhala dekortikace a přítomnost bronchiálních píštělí, jsou v současné době považovány za indikace pro torakomyoplastické postupy.13 umožňuje kompletní a definitivní vyhlazení infikované pleurálním prostoru kombinací thoracoplasty a využití okolí svalstvo (latissimus dorsi, serratus anterior, pectoralis, rectus abdominis, atd.).
To se stalo v tomto případě ale, i když nedávné publikace ukazují celkovou úspěšností 90%, s rychlou a definitivní léčení bylo účinné pouze v kontrole infekce píštěle.
bronchoskopické přístupy k řízení plicních úniků vzduchu se staly populárnějšími nejen jako diagnostické nástroje, ale také jako terapeutické.
aby bylo možné úspěšně spravovat píštěle s bronchoscopic techniky, píštěle musí být přímo vizualizován (proximální píštěle) a tam by měl být důkaz, že okluze výrazně snížil nebo vzduch unikat přestal. Nejčastěji používaná technika k vyhledání bronchiální segmentu, což vede k distální píštělí je použití balóny, stejně jako Swan-Ganz katétr, aby se systematicky okludovat bronchiální segments8 s simultánní pozorování hrudní drenážní systém pro posouzení únik vzduchu. Tato metoda se může ukázat jako náročná u pacientů s malými úniky vzduchu, které se vyskytují pouze při kašli a ne při normálním dechovém objemu.
i když methylenové modři byla použita k diagnostice přítomnosti píštělí po mnoho let, po nakapání přes pařez a je-li zjištěna v hrudní drén může potvrdit brochopleural píštěle, jeho používání a vyhledejte bronchiální segmentu, což vede k píštěl byla pouze popsána v 2011.9 Methylenové modři bylo použito přes hrudní drén a ihned po nakapání, pokud píštěl byla přítomna; methylenovou modř mohl vidět bronchoskopista na bronchiálním segmentu vedoucím k píštěle.
V naší pacienta použití methylenové modři umožnil identifikaci dvou bronchiální segmentů zapojených do air-leak, jeden společný na který identifikoval u balónu metody, ale také jiné netušené předchozí techniku.
po identifikaci bronchiálního segmentu lze zvážit několik přístupů, včetně aplikace gelfoamu, použití fibrinového lepidla, umístění cívky, stentů a endobronchiálních chlopní.7 Neexistují žádné kontrolované studie, které by určily, která z nich je nejúčinnější nebo nejbezpečnější. Travaline et al.1 ukázalo, že implantace endobronchiálních jednosměrných ventilů (Zephyr EBV) byla účinná u velkého počtu pacientů s prodlouženým únikem vzduchu. Úplné zastavení úniku vzduchu bylo dosaženo u 48% pacientů a snížení velikosti u 45%.
V tomto případě implantace Zephyr ventil na segment B6 a B7, v souvislosti s pleurálním léčení a zahušťování, snížená velikost únik vzduchu dost pro hrudní drén, aby být odstraněny. Tyto nechirurgické přístupy se zdají slibné a pro některé pacienty mohou být jedinou možností léčby. Autoři by chtěli zdůraznit použití methylenové modři přes hrudní trubici k identifikaci segmentů přetrvávajícího úniku vzduchu a vedení umístění endobronchiálních ventilů.
etické zveřejnění
ochrana lidských a zvířecích subjektů. Autoři prohlašují, že pro tuto studii nebyly provedeny žádné experimenty na lidech nebo zvířatech.
důvěrnost údajů. Autoři prohlašují, že při zveřejňování údajů o pacientech postupovali podle protokolů svého pracovního centra a že všichni pacienti zařazení do studie obdrželi dostatečné informace a dali písemný informovaný souhlas s účastí ve studii.