Sling procedury
Sling operace jsou některé z nejstarších Anti-inkontinenčních postupů. Vyvinuli se z pokusu o podporu močové trubicea znovu vytvořit nebo rozšířit tón svěrače uretry ztracený zraněním nebo atrofií. Theseprocedures jsou navrženy tak, aby úzké trubice, poskytnout urethralsupport, zvýšit uretrální uzavření tlaku (UCP) byexternal komprese, a obnovit zadní urethrovesical úhlu.7 koncept, že postupy vázání zvyšují UCP, byl nedávno zpochybněn, protože některé následné studie neprokázaly významný nárůst.8,9 Ačkoli není tam žádný typický pacient, když přijde k léčbě urinaryincontinence, mnoho urogynecologists rezervy sling postupy pro pacienti, který měl předchozí neúspěšné anti-inkontinence postupy. Tytopacienti jsou často silně inkontinentní a vykazují málonebo žádná mobilita uretry během zvýšení intraabdominálního tlaku. TheirUCP je obecně nízká (< 20 cm H2O), a mají nízkou Valsalva leak-point tlaku (< 60 cmH2O). Toto jsou obecně uznávaná diagnostická kritéria pro vnitřnínedostatek svěrače.
moderní slingový postup se vyvinul z operace popsané Giordanoinem 1907, při které byly gracilis svalové chlopně transplantovány poblíž uretry. V roce 1917 se vyvinuli chirurgové Goebell, Frankenheim a Stoeckelpostup s použitím svalu pyramidalis s připojenou rektální fascií. Po svalová vlákna byla rozčleněna zdarma na úroveň thesymphysis, konce byly předány za stydkou kostí a sešita s hodnotou nižší, než trubice. Vezikální krk byl také plikován. 1930s viděl pokles muskulofasciálních popruhů a příchod smyček složených pouze z fascie. V roce 1942 popsal Aldridge operaci, která se velmi podobávarianta postupu popruhu, který se dnes provádí. Disekovalbilaterální proužky rektální fascie z předního aspektusval, takže střední části jsou připojeny ke svalu. Proužky fascie byly poté tunelovány svalem, prošly za thesymfýzou a sešity pod močovou trubicí. Následující roky přinesly používání syntetických materiálů pro vázací prostředky a použití šicí bridgesand oprava praky.10 současných popruhů se obvykle skládá z fascie, buď kadaverické dárcovské tkáně, nebo tkáně odebrané pacientovi v době operace.
míra vyléčení pomocí slingových postupů je hlášena 70% až 95%.11,12 výsledky jsou podobné bez ohledu na typ použitého závěsného materiálu. Variabilita vyplývá z rozdílů v technice, definici léčby Adélka sledování. Ačkoli zprávy o míře vyléčení jsou hojné, dokumentace časných a pozdních komplikací je špatná. Kromě tohona rizika krvácení, infekce a zranění místních orgánůmusí zvážit účinek postupu na vyprazdňování. Existuje 2% až 30% riziko těžké dysfunkce nebo retence.13 tento odhad je založen především na pozorování a potřebuje další studium. Nestabilita detruzoru a různé dráždivé příznaky močového měchýřejako je frekvence a naléhavost se vyskytují kdekoli od 2% do 50% pacientů.14 bohužel je obtížné předpovědět, kteří pacienti budou mít tytokomplikace. Tyto příznaky se často časem snižují a obvykle mohouléčit farmakologicky. Méně časté komplikace zahrnují eroziiz materiálu popruhu (běžnější u syntetických popruhů), píštělnebo tvorba sinusového traktu, poškození nervů nebo zachycení a abscesformace. Jak již bylo zmíněno, protože vnímané higherrate potenciálních komplikací, mnoho pánevní chirurgové pokračovat v poskytování a retropubickou urethropexy jako jejich primární anti-incontinencesurgery.
Retropubická Operace
Obě operace popsané v této části mají za společný cíl theidentification silné periurethral tkání v blízkosti váčku na krku a šití těchto tkání, aby podpůrná struktura připojené k stydké kosti. To slouží k návratu krku močového měchýře do intraabdominální lokalizace, takže vidí stejné transmurální tlaky jako močový měchýř. Uretrální uzavření tlaku bylo ukázáno, jak zvýšit anddecrease po těchto postupů, a proto není myšlenka hrát roli jejich mechanismus dosažení kontinence.15,16
MARSHALL-MARCHETTI-KRANTZ,
V roce 1949, Marshall uvedl, empirické pozorování, že šití theperiurethral tkání na stydké kosti zmírnit močových stres incontinenceafter zkoumání pacienta s iatrogenní inkontinence po vesicalneck resekce.17 původní popis vyžadoval chromický steh číslo 1, ale postupy MMK a Burch jsou nyní obvykle prováděny s trvalými suturami. Přístup do retropubického prostoru se získá tak, jak je popsáno. Thebladder krku je identifikován tím, nedominantní ruka v pochvě a pohmatem Foley žárovka s ukazováčkem a prostředníčkem. Whileelevating vaginální prsty, Kittner dissector je použito místo protitah na tukové tkáně překrývající periurethralfascia (Obr. 2A vložka). Jemný zametací pohyb snadno čistí tuk a odhalujebílá fascia níže. Tato disekce umožňuje chirurgovi vzítdobré kousnutí tkáně a podporuje přilnavost periuretrální tkáněna zadní straně symfýzy. Elevace vaginálního prstu umožňujeoperátor umístit číslo osm, plné tloušťky (s výjimkou vaginálního epitelu, pokud je to možné)kousnutí tkáně (viznastavení obr. 2B). Na obou stranách uretrovezikální křižovatky je umístěn jediný steh. tímto způsobem. Každý steh je pak připevněna k periostu orfibrocartilage stydké kosti takovým způsobem, že vezikálním neckis sotva ve styku s stydké kosti (Obr. 3). Poranění močového měchýře a močovodů je vyloučeno cystoskopií, suprapubikteleskopií nebo úmyslnou cystotomií. Vzhledem k tomu, že pooperační účinnost je nepředvídatelná, je preferovanou metodou drenáže močového měchýře suprapubický katétr.
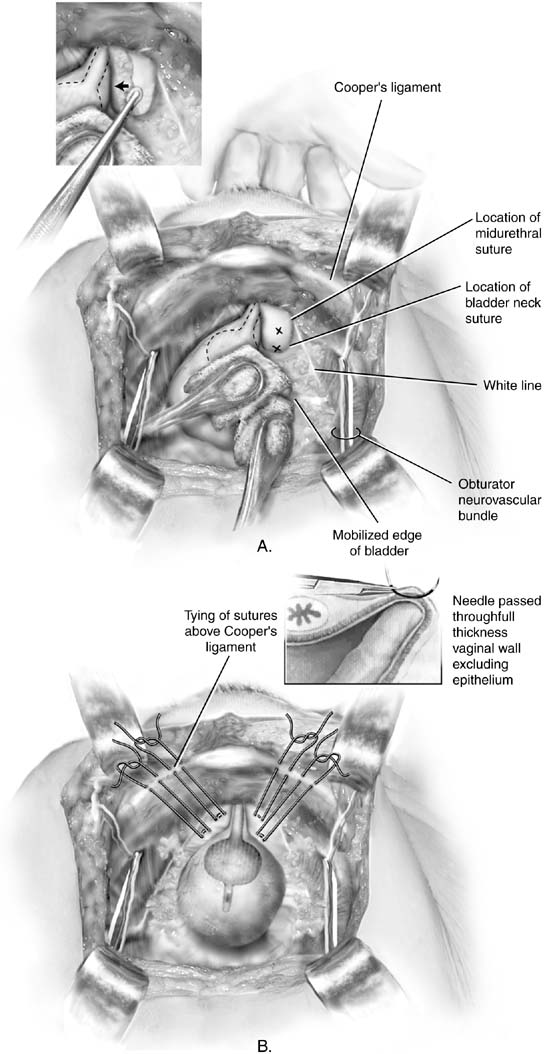 Obr. 2. A. Burch colposuspension. Močový měchýř je jemně mobilizován na opakstrana pomocí houbových tyčinek. Přední vaginální stěna je zvýšena prostředním prstem nedominantní ruky chirurga. Pozicešvy by měly být nejméně 2 cm laterálně k proximální močové trubicea krku močového měchýře. Xs označují ideální umístění Burch colposuspensionsutures. Vložka: přední vaginální stěna na pravé straně jezvýšená vaginálním prstem. Kittnerův disektor je předán nahoruprst, mobilizující tuk mediálně. B. Burch colposuspension. Stehy byly vhodně umístěny na každéstrana proximální močové trubice a krku močového měchýře. Obrázek-osm kousnutíjsou odebrány vaginou. Double-ozbrojené stehy jsou usedso, že na konci každého švu může být vychován prostřednictvím ipsilateralCooper je vaz, což umožňuje stehy, aby být vázána abovethe vazu. Vložka: Detail stehu, který je umístěn nad chirurgemvaginální prst. Šití by mělo obsahovat plnou tloušťkuvaginální stěna, s výjimkou epitelu. (Baggish MS, Karram MM,: Atlasof pánevní anatomie a gynekologická chirurgie. NewYork, Harcourt, 2001.)
Obr. 2. A. Burch colposuspension. Močový měchýř je jemně mobilizován na opakstrana pomocí houbových tyčinek. Přední vaginální stěna je zvýšena prostředním prstem nedominantní ruky chirurga. Pozicešvy by měly být nejméně 2 cm laterálně k proximální močové trubicea krku močového měchýře. Xs označují ideální umístění Burch colposuspensionsutures. Vložka: přední vaginální stěna na pravé straně jezvýšená vaginálním prstem. Kittnerův disektor je předán nahoruprst, mobilizující tuk mediálně. B. Burch colposuspension. Stehy byly vhodně umístěny na každéstrana proximální močové trubice a krku močového měchýře. Obrázek-osm kousnutíjsou odebrány vaginou. Double-ozbrojené stehy jsou usedso, že na konci každého švu může být vychován prostřednictvím ipsilateralCooper je vaz, což umožňuje stehy, aby být vázána abovethe vazu. Vložka: Detail stehu, který je umístěn nad chirurgemvaginální prst. Šití by mělo obsahovat plnou tloušťkuvaginální stěna, s výjimkou epitelu. (Baggish MS, Karram MM,: Atlasof pánevní anatomie a gynekologická chirurgie. NewYork, Harcourt, 2001.)
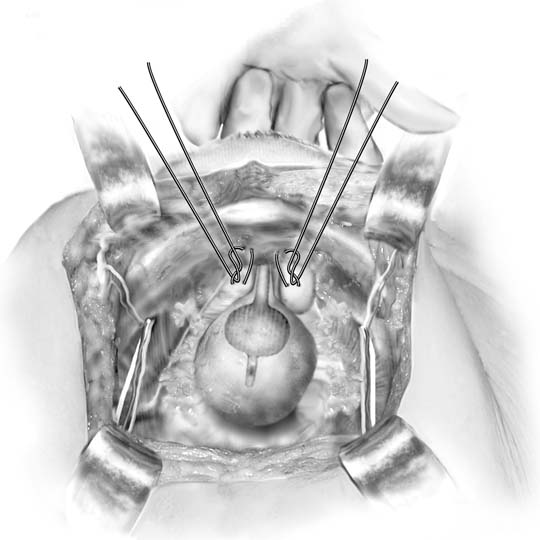 Obr. 3. Marshall-Marchetti-Krantz. Jeden steh je umístěnbilaterálně na úrovni hrdla močového měchýře a poté do periosteu ochlupení. (Pytlovité MS, Karram MM,: Atlas anatomie pánve a gynekologické chirurgie. New York, Harcourt, 2001.)
Obr. 3. Marshall-Marchetti-Krantz. Jeden steh je umístěnbilaterálně na úrovni hrdla močového měchýře a poté do periosteu ochlupení. (Pytlovité MS, Karram MM,: Atlas anatomie pánve a gynekologické chirurgie. New York, Harcourt, 2001.)
BURCH COLPOSUSPENSION
Burch postup byl popsán v roce 1962 po původce procedurewas schopen najít adekvátní periostu v starší patientin, kterého se snažil provést MMK postup.18 retropubický prostor se zadá a připraví tak, jak je popsáno pro MMKprocedure. Dvě trvalé číslo-osm stehů jsou umístěny buďstrana krku močového měchýře. Proximální stehy jsou umístěny o 2 cm laterálněk krku močového měchýře a distální stehy jsou umístěny o 2 cm laterálněk proximální třetině močové trubice(viz obr. 2A). Na konci každého švu jsou pak prošel Cooper ligamenteither pomocí Mayo zahnuté jehly nebo pomocí double-armedsuture. Jakmile jsou všechny stehy umístěny, chirurg povýší vagínu, zatímco asistent sváže stehy dolů s uzly na vrcholu Cooperova vazu (viz obr. 2B). Distální stehy jsou nejprve svázány. Po dokončení by měl chirurgbýt schopen snadno projít dvěma prsty mezi stydkou kostí a močovou trubicí. Šicí mosty nejsou problematické a jsou běžně přítomny. Doporučuje se anintravezikální vyšetření, aby se zajistilo, že nedošlo k žádnému močovému měchýřinebo ureterální poranění.byly také popsány laparoskopické přístupy k Burchově proceduře. Retrospektivní a observační studie naznačují, že míra vyléčení je pro otevřené postupy podobná.19 byly publikovány tři prospektivní studie porovnávající tyto dvě techniky. Burtonin 1994 a Su v roce 1997 zjistili, že otevřený přístup je lepší (97% vs. 73% a 96% vs. 80%).20,21 Fatthy and associates hlásil podobnou míru vyléčení pro otevřený postup ve srovnání s modifikovaným laparoskopickým přístupem, který následoval-až 18 měsíců (85% vs. 88%) a zjistil menší morbiditua kratší pobyt v nemocnici v laparoskopické skupině.22 bohužel je obtížné provést srovnání mezi otevřenými alaparoskopickými přístupy sekundárními k mnoha technickým odchylkám (kromě skutečného přístupu) od tradičního postupu.
míra vyléčení retropubických postupů je podobná, 65% až 90%, po 1 až 10 letech.23,24 skutečně jediná randomizovaná prospektivní studie, která porovnávala Burchwith postupy MMK, nezjistila žádný významný rozdíl v míře vyléčení.23 tyto postupy obstály ve zkoušce času a existují dlouhodobé údaje o úspěšnosti. To platí zejména pro Burchův postup, kterýje více studována z obou operací. Zdá se, že práce přesčas, rychlost vytvrzení retropubická suspenze snižuje steadilyfrom 90% na 1 rok až o 70% do 10 let po operaci, beforereaching plošina na 65% až 70% pacienti, který byl po více než 20 let.24 komplikace retropubických postupů jsou podobné postupům prakus určitými rozdíly ve výskytu. Protože více disekce je nezbytné retropubickou postupy, ve srovnání s vázací postupy, jeden by anticipatea vyšší výskyt infekční a hemoragické komplikace, butless starat o erozí a sinus traktu formace. Riziko de novo nestability detruzoru je hlášeno z 5% na 27%, ale Alcalayand associates hlásili pacienty s 10letým sledováním s incidencí 14%. U 22% také uváděli nefunkčnost.25 jednou z komplikací jedinečných pro retropubické suspenze je výskytosteitis pubis, který se vyskytuje až u 2.5% pacientů procházípostup MMK. Dlouhodobé studie postupu Burchukázaly významný výskyt tvorby prolapsu. Rektokéla byla zaznamenána u 11% až 25% a enterocele u 4% až 10% pacientů sledovaných 10 až 20 let.24
Paravaginální Oprava
diskuse o paravaginální opravě je zde zahrnuta, protože se jedná o aretropubickou proceduru. Nemělo by být považováno za primární anti-inkontinenciprovozu. Cílem této operace je opravit konkrétníanatomická vada: oddělení jedné nebo obou stran endopelvikofasciální houpací síť, která se normálně vkládá do arcus tendineus fasciaepelvis (bílá čára) na pánevní boční stěně. V minulosti to bylobyl používán jako prostředek k léčbě stresové inkontinence.26 ačkoli to bude dělat některé ženy kontinent, pravděpodobně zvýšením hrdla močového měchýře, nepřináší trvalý výsledek. Jak Colombo akolegové ukázali, Burchův postup je jednoznačně lepší proléčba inkontinence.27 U pacientů, kteří mají paravaginal vady s výslednými cystokéla spojovaná stresové inkontinence, postup nazývá paravaginal plus hasbeen popsal. Při tomto postupu jsou paravaginální defekty opravenyjak je popsáno v následujícím odstavci, a Burch colposuspension stehyjsou umístěny tak, jak bylo popsáno výše (obr. 4). Chcete-li provést břišní paravaginální opravu, získáte přístup retropubický prostor, jak bylo popsáno výše. Ischiální páteř apřipojený arcus tendineus fascia by měl být identifikován. Paravaginální defektytypicky jsou snadno patrné jako oddělená část pochvyz bílé čáry(obr. 5A a 5C). Pomocí nedominantní ruky chirurg zvedne anterolaterálnívaginální sulcus na straně defektu. Full-tloušťka (excludingepithelium) číslo-osm kousnutí vaginální tissueis přijata s trvalým steh v blízkosti poševní apex a pak fixedto bílé čáry nebo fascia obturatoria internus sval 1 až 2 centimetrod sedací páteře. Je to svázané. Poté pokračujte distálně, třinebo čtyři podobné stehy jsou umístěny tak, aby konečný stehje co nejblíže k pubickému ramusu (viz obr. 5B).
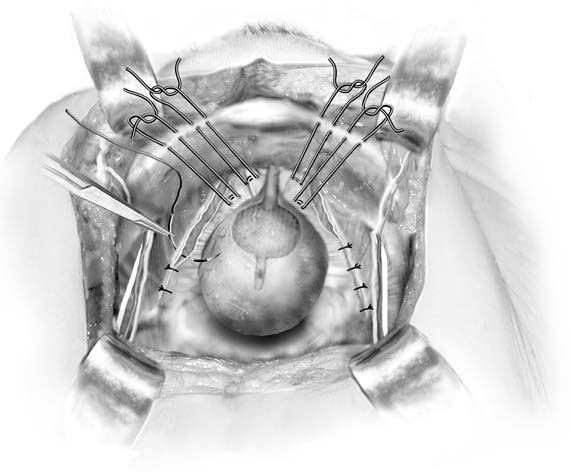 Obr. 4. Paravaginální plus. U pacientů s paravaginálními defekty a močovým stresemkontinence jsou paravaginální defekty opraveny a poté jsou umístěny Burch colposuspensionsutures. (Pytlovité MS, Karram MM,: Atlas anatomie pánve a gynekologické chirurgie. New York, Harcourt, 2001.)
Obr. 4. Paravaginální plus. U pacientů s paravaginálními defekty a močovým stresemkontinence jsou paravaginální defekty opraveny a poté jsou umístěny Burch colposuspensionsutures. (Pytlovité MS, Karram MM,: Atlas anatomie pánve a gynekologické chirurgie. New York, Harcourt, 2001.)
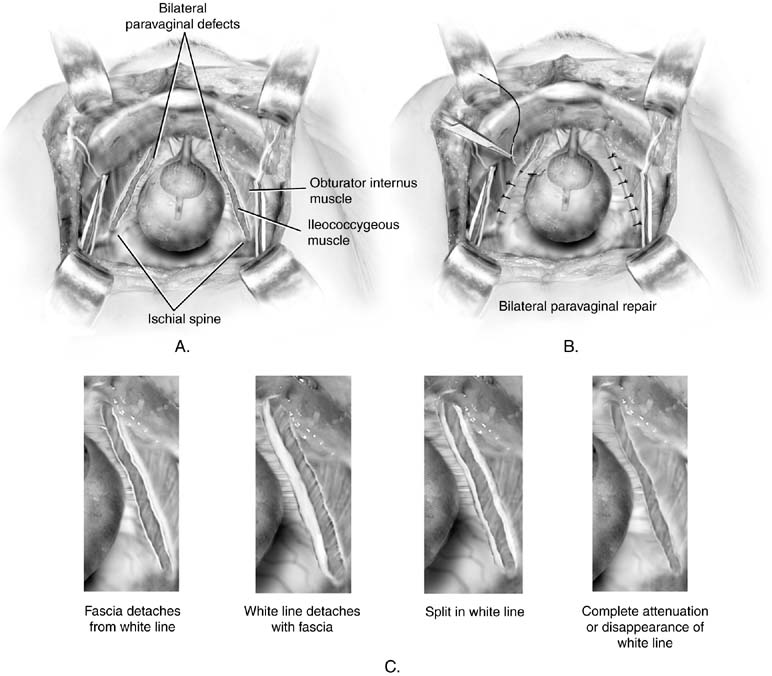 Obr. 5. A. paravaginální vada. Bilaterální vady jsou ilustrovány. B. Retropubická paravaginální defekt. Vady jsou opraveny umístěním prvního stehu jen distálně k ischiální páteři a pracují směrem k symfýze. C. paravaginální vada. Čtyři potenciální anatomické nálezy u pacientů s paravaginálními defekty jsou ilustrovány. To vše má za následek vypadnutívagina s podkladovou fascií z boční pánevní boční stěny. (Pytlovité MS, Karram MM,: Atlas anatomie pánve a gynekologické chirurgie. New York, Harcourt, 2001.
Obr. 5. A. paravaginální vada. Bilaterální vady jsou ilustrovány. B. Retropubická paravaginální defekt. Vady jsou opraveny umístěním prvního stehu jen distálně k ischiální páteři a pracují směrem k symfýze. C. paravaginální vada. Čtyři potenciální anatomické nálezy u pacientů s paravaginálními defekty jsou ilustrovány. To vše má za následek vypadnutívagina s podkladovou fascií z boční pánevní boční stěny. (Pytlovité MS, Karram MM,: Atlas anatomie pánve a gynekologické chirurgie. New York, Harcourt, 2001.
umělý svěrač
použití umělého svěrače k léčbě močové stresové inkontinencemůže být vhodné v některých případech těžké ztráty moči. Je to implantabilnízařízení, které uzavírá močovou trubici, ale může být dobrovolně otevřeno, což pacientovi umožňuje vyprázdnit močový měchýř. Vzhledem k technickémupotíže při umístění takového zařízení a poměrně omezenébazén vhodných pacientů, tento způsob léčby nezískalširoké přijetí.
umělé močové svěrače byly poprvé použity v roce 1972. Několik úprav vyústilo v pokročilá zařízení sestávající z manžety, balónu regulujícího tlak a řídicího čerpadla (obr. 6). Manžeta je umístěna kolem krku močového měchýře a balón jepevné do retropubického prostoru. Čerpadlo je umístěno subkutánně dojeden z velkých pysků (obr. 7). Manžeta je normálně v aktivovaném stavu, ve kterém je nahuštěna, takžetlačení hrdla močového měchýře uzavřeno. Balón vidí změnyv intraabdominálním tlaku a postupně reguluje tlakaplikované na manžetu. Když pacient potřebuje vyprázdnit, stlačíčerpadlo umístěné v jejím pysku, které deaktivuje manžetu. Manžetautomaticky se začne reinflatovat, ale trvá to 3 minuty, což umožňujepacienta vyprázdnit.
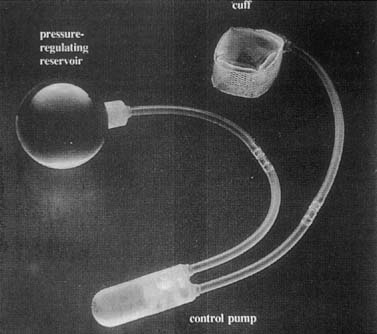 Obr. 6. AMS 800 umělý močový svěrač. K dispozici je malé tlačítko na ovládáníčerpadlo pro aktivaci a deaktivaci zařízení . (Walters MD, Karram MM,: urogynekologie a rekonstrukční pánevní chirurgie, 2.vydání. St Louis, Mosby, 1999.)
Obr. 6. AMS 800 umělý močový svěrač. K dispozici je malé tlačítko na ovládáníčerpadlo pro aktivaci a deaktivaci zařízení . (Walters MD, Karram MM,: urogynekologie a rekonstrukční pánevní chirurgie, 2.vydání. St Louis, Mosby, 1999.)
složitá povaha zařízení činí nemotivované a nedexterní pacientychudé kandidáty na tento zásah. Další kontraindikace includebladder vyznačující se obdobími nadměrné aktivity, které nemohou být kontrolovány s medicationor biofeedback a high-grade vezikoureterálního varu pod zpětným chladičem. Existuje takériziko infekce, eroze a poruchy zařízení. Krátkodobéúspěch s umělým svěračem je hlášen 68% až 100%, ale míra mechanických komplikací je stejně vysokájako 21%.14,28 Navíc, ženy se zdají být více náchylné k eroze s tomtopostup než muži, s až 56% žen zažívá thiscomplication ve srovnání s 23% u mužů.29 nedávné sérii 68 žen, kteří byli sledováni po dobu průměrně 12 yearsreported celkovou zdrženlivost výši 81%, ale pouze 25 (37%) mělo původní zařízení stále na místě, 17% mít zařízení vyměnit za mechanické selhání, a 46% mít zařízení odebráno pro infekce eroze.30