INTRODUCTION
aortan intramuraalinen hematooma (IMH) on yksi useista akuutin aortan oireyhtymän (AAS) tiloista.1,2 morfologisesti se on ominaista verenvuoto median kerros aortan seinämän puuttuessa intimal-medial repiä, mikä tarkoittaa, että ei ole viestintää aortan lumen. Jotkut kirjoittajat ovat ehdottaneet, että IMH on seurausta spontaani repeämä aortan vasa vasorum. IMH: n esiintymistiheys potilailla, joilla on kliinisesti epäilty AAS, vaihtelee 5-20%: ssa tapauksista.2-4
kuten klassinen aortan leikkely, IMH erotetaan kahteen tyyppiin Stanfordin luokituksen mukaan: tyyppi A, kun on mukana nouseva aortta, ja tyyppi B, kun nouseva aortta ei vaikuta.
tällä hetkellä hyväksytään, että tyypin A IMH hoito on pääasiassa kirurgista, kun taas tyypin B hoito voidaan aluksi hoitaa lääketieteellisellä hoidolla, jolloin leikkaus tai stentti voidaan sijoittaa tapauksiin, joissa on lisäkomplikaatioita. Tärkeimmät riippumattomat kuolemaa ennustavat tekijät ovat aortan halkaisija >50 mm ja nouseva aortta.5
tämän taudin luonnollisesta taustasta ja sopivimmasta hoidosta sairastuneille potilaille on vielä joitakin epäselvyyksiä. Klassisesti on suositeltavaa välttää antikoagulaatio potilailla, joilla on AAS pääasiassa kahdesta syystä: rajoittaa dissecting etenemistä hematooma ja välttää sydämen tamponaatio potilailla, joilla on perikardiaalinen effuusio.
tämän tutkimuksen tarkoituksena on kuvata kliinisiä ja radiologisia ominaisuuksia sekä niiden IMH-potilaiden alaryhmän kehitystä, jotka saivat antikoagulanttihoitoa sairaalahoidon aikana.
menetelmät
kaikki sairaalaamme tammikuusta 2000 joulukuuhun 2005 saapuneet potilaat, joilla oli AAS-diagnoosi, arvioitiin prospektiivisesti. Näiden potilaiden joukosta valitsimme kaikki ne, joilla oli IMH ja jotka olivat saaneet antikoagulanttihoitoa sairaalahoidon aikana. Koottiin väestötietoja sekä kliinisiä, radiologisia ja seurantatietoja.
AAS-diagnoosi vahvistettiin tietokonetomografiakuvauksella (CT), johon liittyi varjoaineparannusta tai ei. Myöhemmät seurantatutkimukset tehtiin CT-ja / tai magneettikuvauksella (MR).
kaikki tutkitut potilaat saivat tarkkaa verenpaineen hallintaa (verenpaine ≤120/80 mm Hg) koskevaa lääketieteellistä hoitoa, johon sisältyi beetasalpaajia kaikissa tapauksissa, paitsi silloin, kun tälle hoidolle oli vasta-aiheita.
tulokset
tutkimusjakson aikana keskukseemme otettiin 95 potilasta, joilla oli diagnosoitu AAS. Twelve (25.Näistä potilaista 6%: lla oli IMH (4 tyyppi A ja 8 Tyyppi B). Tämä raportti koskee kolmea IMH-potilasta, jotka saivat antikoagulanttihoitoa sairaalahoidon aikana (yksi tyypin A IMH ja 2 tyypin B IMH).
niiden IMH-potilaiden kliiniset ominaisuudet ja tärkeimmät demografiset tiedot, jotka saivat antikoagulanttihoitoa, on kuvattu alla ja esitetty taulukossa.
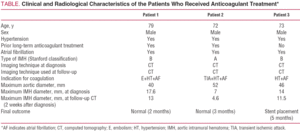
tapaus 1
79-vuotias mies, jolla oli lääkehoidosta ja kroonisesta eteisvärinästä huolimatta huonossa hoitotasapainossa oleva verenpainetauti. Potilaan kliiniseen historiaan kuului valtimoveritulppa oikeassa raajassa 5 vuotta aiemmin, jota oli hoidettu oraalisella antikoagulaatiolla. Hän joutui sairaalaan äkillisestä kapuloiden välisellä alueella ilmenevästä voimakkaasta kivusta, joka säteili vatsaan ja johon liittyi runsasta hikoilua ja huimausta. Ensihoitoyksikössä tehty tietokonetomografia tunnisti B-tyypin IMH: n, joka ulottui vasemman solisvaltimon alkulähteeltä aortoiliac bifurkaatioon ja vaikutti vasemman yhteisen suoliluun valtimon ensimmäisiin senttimetreihin (Kuva 1). Kun potilas otettiin hoitoon, hänelle annettiin labetalolia ja nitroprussidia perfuusiona, ja antikoagulaatio lopetettiin. Tämän hoidon lopettamisen jälkeen potilaalle ilmaantui Uusi valtimoveritulppa vasemmassa yläraajassa, joka vaati embolektomian. Tästä syystä antikoagulaatio todettiin aluksi natriumhapariinilla ja myöhemmin asenokumarolilla.
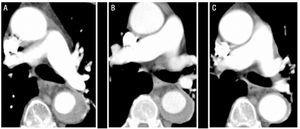
kuva 1.Tyypin B aortan intramuraalisen hematooman (IMH) radiologinen kehitys potilaalla 1. Sarja CT viipaleita keuhkovaltimon bifurkaatio osoittavat asteittaista laskua paksuus leesion ja lopullinen resoluutio. V: IMH paksuus diagnoosin ajankohtana. B: Paksuus ensimmäisessä CT-seurannassa (2 viikkoa evoluutiota). C: IMH paksuus 2 kuukautta.
Tapaus 2
72-vuotias mies, jolla oli lääkehoidon aikana pitkään kehittynyt verenpainetauti ja krooninen eteisvärinä, johon hän sai digoksiinia ja asenokumarolia. Hän tuli keskukseemme äkisti alkaneen ahdistavan keskivartalokivun takia, joka säteili selkään. Alkuperäinen CT osoitti tyypin A IMH osallistuminen nouseva aortta, aortan kaari, ja laskeva aortta alkuperän superior suoliliepeen Valtimo. Antikoagulaatio keskeytettiin. Sairaalahoidon aikana potilaalle ilmaantui tajunnan menetys, johon liittyi vasen hemipareesi, josta hän toipui ilman jälkiseurauksia. Aivo-TT ei osoittanut merkkejä iskemiasta tai kallonsisäisestä verenvuodosta, joten kohtaus tulkittiin ohimeneväksi aivoverenkiertohäiriöksi, jolla oli embolinen alkuperä. Tämän komplikaation vuoksi antikoagulanttihoito natriumparariinilla perfuusiona ja sen jälkeen asenokumarolilla aloitettiin uudelleen sairaalahoidon aikana.
tapaus 3
73-vuotias tupakoiva mies, jolla oli krooninen munuaisten vajaatoiminta ja pitkä kehityshistoria hypertensiota; hänellä oli krooninen eteisvärinä ja hän sai verihiutaleiden toimintaa estävää hoitoa. Potilas tuli sairaalaamme vaikean interscapular kipu säteilee molempiin kylkiin. Ensimmäisessä CT – kuvauksessa todettiin tyypin B intramuraalinen hematooma, joka rajoittui laskevaan rinta-aorttaan. Hematooman distaaliosassa näkyi verenpurkauman sisällä repeämän muotoinen kuva (haavauman kaltainen projektio) (kuva 2). Vaikka potilaalla ei ollut koskaan ollut veritulppaepisodia, antikoagulanttihoito aloitettiin jo sisäänpääsyssä, koska hänellä oli korkea embolinen riskiprofiili.
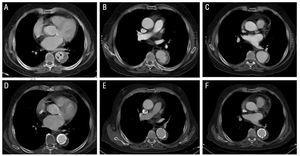
kuva 2. Tyypin B aortan intramuraalisen hematooman (IMH) radiologinen kehitys potilaalla 3. Ylempi paneeli: kuvat diagnoosin yhteydessä (a) ja seurannan aikana (B ja C). V: tarkkaile IMH: n (nuolten) kyyneleenmuotoista kuvaa (haavaumamaista projektiota). B: paikallinen dissektio seurannan aikana (2 kuukautta myöhemmin). C: aortan halkaisijan progressiivinen laajeneminen. Alempi paneeli: kuvat 5 kuukauden kuluttua diagnoosista (D-F). Hematooman progressiivinen laajeneminen sanelee kahden stentin istuttamisen.
radiologinen seuranta
aortan suurin läpimitta ja suurin IMH-läpimitta diagnoosihetkellä sekä leesion kehitys kullakin potilaalla on esitetty taulukossa.
radiologisessa seurannassa IMH: n paksuus pieneni vähitellen kaikilla potilailla. Potilailla 1 IMH: n maksimihalkaisija diagnoosihetkellä oli 17, 6 mm ja potilailla 2 7 mm. Kahden viikon CT-seurantatutkimuksessa halkaisijat olivat 13 mm ja 4, 6 mm.
potilaalla 3 IMH-paksuus oli 14 mm ALOITUSKUVAUKSESSA ja 11, 5 mm seurantakuvauksessa. Lisäksi potilas esitti IMH: n distaalipäässä repeämän muotoisen kuvan, joka oli mitoiltaan 4×??6 mm diagnoosihetkellä. Jotkut kirjoittajat ovat tulkinneet tämän aortan haavauman (haavauman kaltainen projektio) merkkinä. Jälkeen sairaalan vastuuvapauden, potilas kehitti paikallinen dissektio myöhemmin progressiivinen laajentuma vaikuttaa aortan segmentin (pseudoaneurysma) että tarvitaan istuttamista 2 stentit (Excluder 34×??10 mm ja 40??×10 mm). Myöhempi kehitys oli suotuisaa (kuva 2).
keskustelu
tutkitun tutkimusjakson aikana 3 IMH-potilasta sai antikoagulanttihoitoa. Vaikka IMH on hemorraginen leesio, kliininen ja morfologinen kehitys oli suotuisaa tässä potilasryhmässä, ja leesioiden koon asteittainen taantuminen radiologisissa seurantatutkimuksissa huolimatta siitä, että antikoagulaatio annettiin. Potilas 3: lle kehittyi seurannan aikana komplikaatio aortan lohkossa, jossa alkuperäinen vaurio on voinut olla Läpitunkeva aortan haavauma (PAU). Kuitenkin hematooma aluksi tehtiin muutoksia, jotka ovat samanlaisia kuin kaksi muuta potilasta, joiden halkaisija pienenee asteittain akuutin vaiheen aikana. Antikoagulaatiolla on saattanut olla rooli patogeneesissä ja evoluutiossa pseudoaneurysmaksi on vaikea määrittää.
tieteellisessä kirjallisuudessa ei ole lopullisia tietoja antikoagulanttien käytöstä AAS-potilailla, vaikka tämän hoidon lopettaminen on yleinen käytäntö. On todennäköistä, että antikoagulaatio ei muuta IMH: n luonnollista kulkua. Hypoteesia tukee kolme argumenttia: A) koska hemostaasilla ei ole merkittävää roolia vaurion patogeneesissä, on epätodennäköistä, että sillä olisi vaikutusta sen resoluutioon; B) IMH on aortan seinämän sisäosiin rajoittuva tila, joka ei ole kosketuksissa aluslumen kanssa, joten on epätodennäköistä, että antikoagulantti läpäisisi vaurion; ja c) epidemiologiset tutkimukset eivät ole osoittaneet suurempaa IMH: n ilmaantuvuutta potilailla, joilla on hemostaasin komponenttien synnynnäisiä tai hankittuja häiriöitä.
päätämme, että tilanteissa, joissa antikoagulaatio on tarpeen (potilailla, joilla on suuri embolian riski), tämä hoito voidaan jatkaa tämän tutkimuksen tulosten perusteella, joissa antikoagulaatiolla ei näyttänyt olevan vaikutusta IMH: n kliiniseen tai morfologiseen kehitykseen. Lopullisten johtopäätösten tekemiseksi tarvitaan luonnollisesti lisätutkimuksia suuremmilla potilassarjoilla.