Sling-toimenpiteet
Sling-toimenpiteet ovat vanhimpia suoritettuja inkontinenssinestomenetelmiä. He kehittyivät yrittää sekä tukea uretra ja luoda tai lisätä virtsaputken sulkijalihaksen sävy menetetty vahinkoa tai surkastumista. Nämä prosessit on suunniteltu kaventamaan virtsaputkea, tarjoamaan virtsajohtimen tukea, lisäämään virtsaputken sulkupainetta (UCP) ulkoisella puristuksella ja palauttamaan posteriorisen uretrovesisen kulman.7 käsite, jonka mukaan rintareikämenettelyt lisäävät YKP: tä, on viime aikoina kyseenalaistettu, koska joissakin seurantatutkimuksissa ei ole osoitettu merkittävää kasvua.8,9 vaikka virtsankarkailun hoidossa ei ole tyypillistä potilasta, monet urogynekologit varaavat rintareunustoimenpiteitä potilaille, joilla on aiemmin ollut epäonnistuneita inkontinenssitoimenpiteitä. Nämä potilaat ovat usein vakavasti inkontinentteja ja osoittavat vähän tai ei virtsaputken liikkuvuutta aikana kasvaa intra-abdominaalinen paine. Niidenucp on yleensä alhainen (< 20 cm H2O), ja niillä on alhainen Valsalvan vuotokohtapaine (< 60 cmH2O). Nämä ovat yleisesti hyväksyttyjä diagnostisia kriteerejä luontaisellesuihkupuutokselle.
nykyaikainen sling-menettely kehittyi Giordanoin 1907 kuvaamasta leikkauksesta, jossa gracilis-lihaslaipat siirrettiin lähelle theurethraa. Vuonna 1917 kirurgit Goebell, Frankenheim ja Stoeckel kehittivät Sling-toimenpiteen käyttäen pyramidalis-lihasta, johon oli kiinnitetty rectus-faskia. Sen jälkeen, kun lihakset leikeltiin vapaina lymfyysin tasolle, päät siirrettiin häpyluun taakse ja ommeltiin virtsaputkeen. Myös vesinen kaula oli plikattu. 1930-luvulla muskulofascial-silmukat vähenivät ja ainoastaan kojelaudasta koostuvat silmukat yleistyivät. Vuonna 1942 Aldridge kuvaili operaation, joka muistuttaa läheisesti sling-menettelyn muunnelmaa, joka suoritetaan vielä tänään. Hän leikkeli rektaalifaskian bilateraaliset kaistaleet lihaksiston etuosasta, jättäen mediaaliset osat kiinni lihakseen. Tämän jälkeen faskian raidat tunneloitiin lihaksen läpi, siirrettiin symfyysin taakse ja ommeltiin virtsaputken alapuolelle. Seuraavat vuodet ovat tuoneet synteettisten materiaalien käyttöä silmukat ja käyttö ommel siltoja ja laastari silmukat.10 nykyinen silmukat koostuvat yleensä faskia, joko ruumiillinen donortissue tai kudoksen talteen potilaan itse aikaan leikkauksen.
hoitovasteen on ilmoitettu olevan 70-95%.11,12 tulokset ovat samanlaiset riippumatta käytetystä linkoainetyypistä. Thevariability johtuu eroista tekniikka, määritelmä parannuskeinoa, andlength seuranta. Vaikka parantumisluvut ovat runsaita, varhaisten ja myöhäisten komplikaatioiden dokumentointi on Heikkoa. Verenvuodon, infektion ja paikallisten elinten loukkaantumisriskien lisäksi on otettava huomioon menettelyn vaikutus mitätöintiin. On 2% – 30% riski vakava mitätöinti toimintahäiriö tai säilyttäminen.13 Tämä arvio perustuu pääasiassa havainnointiin, ja se tarvitsee lisätutkimuksia. Detrusor epävakautta ja erilaisia ärsyttäviä virtsarakon oireita, kuten esiintymistiheys ja kiireellisyys esiintyy missä tahansa 2-50 prosentissa potilaista.14 valitettavasti on vaikea ennustaa, ketkä potilaat saavat nämä yhdistelmät. Nämä oireet lievittyvät usein ajan myötä, ja niitä voidaan yleensä hoitaa farmakologisesti. Harvinaisempia komplikaatioita ovat eroosio rintareppu materiaali (yleisempää synteettiset silmukat), fistulaor sinus-suolikanavan muodostumista, hermovaurio tai ansaan, ja abscessformation. Kuten aiemmin mainittiin, koska koettu korkea potentiaalisten komplikaatioiden, monet lantion kirurgit jatkavatmuoto retropubinen uretropexy ensisijaisena Anti-inkontinenssikirurgia.
Retropubiset operaatiot
molempien tässä jaksossa kuvattujen operaatioiden yhteisenä tavoitteena on tunnistaa rakkularauhasen kaulan lähellä olevat vahvat periuretraaliset kudokset ja ommella nämä kudokset pubisiin kiinnitettyyn tukirakenteeseen. Tämä palvelee palauttaa virtsarakon kaulan intra-abdominalocation niin, että se näkee samat transmural paineet kuin välilevyn. Virtsaputken sulkeutumispaineen on osoitettu sekä lisääntyvän että laskevan näiden toimenpiteiden jälkeen, joten sillä ei uskota olevan merkitystä niiden mekanismille, jolla saavutetaan kontinenssi.15,16
MARSHALL-MARCHETTI-KRANTZ
vuonna 1949 Marshall raportoi empiirisen havainnon, jonka mukaan ristikudosten ompelu häpyluuhun lievitti virtsainkontinenssia tutkittuaan potilasta, jolla oli iatrogeeninen inkontinenssi vesikauluksenpoistoleikkauksen jälkeen.17 alkuperäisessä kuvauksessa vaadittiin numero-1 kromisaumaa, mutta MMK-ja Burch-menettelyt suoritetaan nyt tyypillisesti pysyvillä haavoilla. Pääsy retropubiseen tilaan saadaan kuvatulla tavalla. Välilevyn kaula tunnistetaan sijoittamalla nondominantti käsi emättimeen ja tunnustelemalla Foleyn polttimo etu-ja keskisormilla. Emättimen sormia tutkittaessa käytetään Kittner-dissektoria, joka asettaa vastakkain periuretralfascian päällä olevan rasvakudoksen (Kuva. 2A pikkukuva). Hellävarainen lakaisuliike puhdistaa rasvan helposti pois paljastaen alla olevan valkoisen faskian. Tämä leikkely sallii kirurgin ottaahyvä puremat kudosta ja edistää tarttumista periuretraalinen kudos takana symphysis. Korkeus emättimen sormen salliikäyttäjä sijoittaa luku-kahdeksan, täysi-paksuus (poissulkeva emätinepiteelin jos mahdollista) purema kudoksen (katso kuvasarja. 2b). Yksi ommel on sijoitettu molemmin puolin uretrovesial Junction tällä tavalla. Jokainen ommel kiinnitetään sitten häpyluun luukalvoon taibrocartilage siten, että vesinen kaula tuskin joutuu kosketuksiin häpyliitoksen kanssa (kuva. 3). Virtsarakon ja virtsajohtimien loukkaantuminen suljetaan pois kystoskopialla, suprapubictelescopylla tai tarkoituksellisella kystotomialla. Koska postoperativevoiding tehokkuus on arvaamaton, suprapubic katetri on parempana menetelmä virtsarakon tyhjennys.
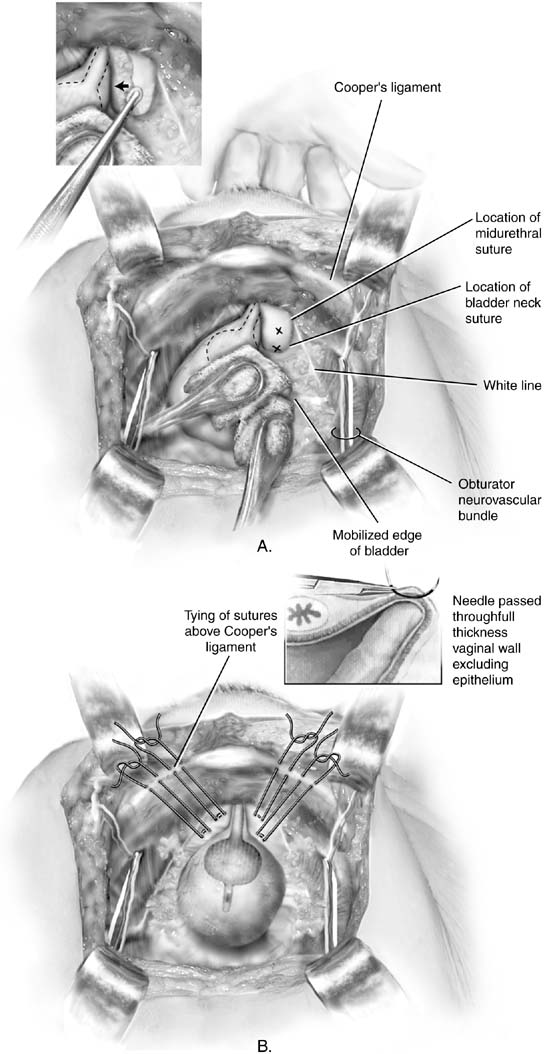 Fig. 2. A. Burch kolposuspensio. Rakko mobilisoidaan varovasti vastakkain sienitikkujen avulla. Etummaista emättimen seinämää kohottaa kirurgin ei-dominantin käden sormi. Ompeleiden asennon tulee olla vähintään 2 cm sivusuunnassa proksimaalisen uretran ja virtsarakon kaulan kohdalla. Xs merkitä ihanteellinen sijainti Burch colposuspensionsutures. Pikkukuva:emättimen etuseinämä oikealla puolella on emättimen sormella. Kittner-dissektori siirretään sormen päälle, jolloin rasva saadaan liikkeelle. B. Burch kolposuspensio. Ompeleet on asianmukaisesti sijoitettu jokaiselle proksimaalisen virtsaputken ja virtsarakon kaulan puolelle. Kuva – kahdeksan purijaa viedään emättimen läpi. Double-armed ompeleita käytetään niin, että pää kunkin ommel voidaan nostaa kautta ipsilateralCooper n nivelside, jolloin ompeleet voidaan sitoa edellä nivelside. Pikkukuva: Yksityiskohta ompeleesta, joka on asetettu kirurgin vaginaalisen sormen päälle. Ompeleen tulee sisältää koko paksunavaginaalinen seinä, lukuun ottamatta epiteelin. (Baggish MS, Karram MM,: lantion anatomian ja Gynekologisen Kirurgian Atlas. NewYork, Harcourt, 2001.)
Fig. 2. A. Burch kolposuspensio. Rakko mobilisoidaan varovasti vastakkain sienitikkujen avulla. Etummaista emättimen seinämää kohottaa kirurgin ei-dominantin käden sormi. Ompeleiden asennon tulee olla vähintään 2 cm sivusuunnassa proksimaalisen uretran ja virtsarakon kaulan kohdalla. Xs merkitä ihanteellinen sijainti Burch colposuspensionsutures. Pikkukuva:emättimen etuseinämä oikealla puolella on emättimen sormella. Kittner-dissektori siirretään sormen päälle, jolloin rasva saadaan liikkeelle. B. Burch kolposuspensio. Ompeleet on asianmukaisesti sijoitettu jokaiselle proksimaalisen virtsaputken ja virtsarakon kaulan puolelle. Kuva – kahdeksan purijaa viedään emättimen läpi. Double-armed ompeleita käytetään niin, että pää kunkin ommel voidaan nostaa kautta ipsilateralCooper n nivelside, jolloin ompeleet voidaan sitoa edellä nivelside. Pikkukuva: Yksityiskohta ompeleesta, joka on asetettu kirurgin vaginaalisen sormen päälle. Ompeleen tulee sisältää koko paksunavaginaalinen seinä, lukuun ottamatta epiteelin. (Baggish MS, Karram MM,: lantion anatomian ja Gynekologisen Kirurgian Atlas. NewYork, Harcourt, 2001.)
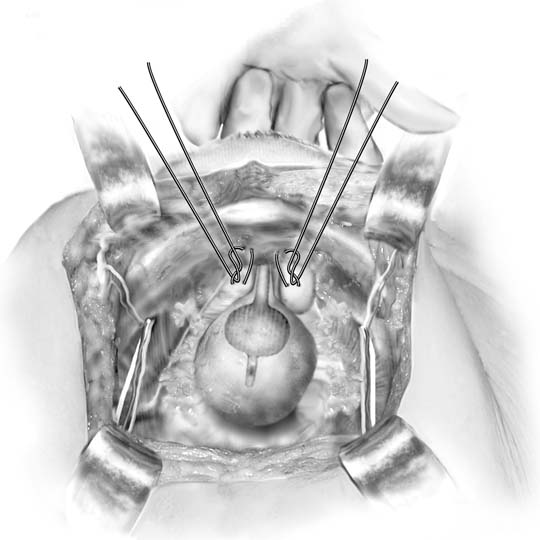 Fig. 3. Marshall-Marchetti-Krantz-menettely. Yksi ommel sijoitetaanpilateraalisesti virtsarakon kaulan tasolla ja sitten häpyliitoksen periosteumiin. (Baggish MS, Karram MM,: lantion anatomian ja Gynekologisen Kirurgian Atlas. New York, Harcourt, 2001.)
Fig. 3. Marshall-Marchetti-Krantz-menettely. Yksi ommel sijoitetaanpilateraalisesti virtsarakon kaulan tasolla ja sitten häpyliitoksen periosteumiin. (Baggish MS, Karram MM,: lantion anatomian ja Gynekologisen Kirurgian Atlas. New York, Harcourt, 2001.)
BURCH COLPOSUSPENSIO
Burch-menettely kuvattiin vuonna 1962 sen jälkeen, kun toimenpiteen alkuunpanija ei löytänyt riittävää periosteumia iäkkäältä potilaalta, jolle hän yritti suorittaa MMK-toimenpidettä.18 retropubinen tila syötetään ja valmistellaan MMK-prosessia varten kuvatulla tavalla. Kaksi pysyvää kuvio-Kahdeksan ompeleita sijoitetaan eitherside virtsarakon kaulan. Proksimaaliset ompeleet asetetaan 2 cm lateralto virtsarakon kaulaan ja distaaliset ompeleet 2 cm lateralto virtsaputken proksimaaliseen kolmannekseen (KS. 2 A). Kunkin ompeleen päät johdetaan sitten Cooperin ligamentin läpi joko kaarevalla Mayoneulalla tai kaksoisvarjostimella. Kun kaikki ompeleet on sijoitettu, kirurgi nostaa emättimen samalla, kun avustaja sitoo ompeleet alas solmuja päällä Cooperin nivelside (KS.Kuva. 2b). Distaaliset ompeleet sidotaan ensin. Kun se on valmis, kirurgin pitäisi pystyä helposti siirtämään kaksi sormea häpyluun ja uretran välillä. Ompelusillat eivät ole ongelmallisia ja niitä esiintyy yleisesti. Anintravesiaalinen arviointi on suositeltavaa varmistaa, että rakko-tai virtsajohdin vammoja ei ole tapahtunut.
on kuvattu myös laparoskooppisia lähestymistapoja Burch-toimenpiteeseen. Retrospektiiviset ja havainnolliset tutkimukset viittaavat siihen, että parantumisaste on samanlainen kuin avoimissa toimenpiteissä.19 kolme prospektiivista tutkimusta, joissa verrataan näitä kahta tekniikkaa, on julkaistu. Burtonin 1994 ja Su 1997 pitivät avointa lähestymistapaa ylivoimaisena (97% vs. 73% ja 96% vs. 80%).20,21 lihavilla ja kumppaneilla todettiin samanlainen paranemisprosentti avoimessa menettelyssä verrattuna muunneltuun laparoskooppiseen lähestymistapaan, jota seurattiin 18 kuukauden ajan (85% vs. 88%) ja laparoskooppisessa ryhmässä havaittiin vähemmän sairastavuutta ja lyhyempi sairaalajakso.22 avoimien ja laparoskooppisten lähestymistapojen välillä on valitettavasti vaikea tehdä vertailuja, jotka ovat toissijaisia (varsinaisesta lähestymistavasta poikkeavien) teknisten erojen kanssa perinteisestä menettelystä.
paranemisprosentit retropubisissa toimenpiteissä ovat 1-10 vuoden kohdalla samankaltaiset, 65-90%.23,24 yksittäisessä satunnaistetussa prospektiivisessa tutkimuksessa, jossa Burchia verrattiin MMK-menetelmiin, ei havaittu merkittävää eroa parantumisnopeudessa.23 nämä menettelyt ovat kestäneet aikansa, ja pitkän aikavälin onnistumisasteesta on tietoa. Tämä koskee erityisesti Burch-menettelyä, joka on tutkitumpi näistä kahdesta operaatiosta. Näyttää siltä, että ylityöt, retropubisuspensioiden paranemisaste laskee tasaisesti 90 prosentista 1 vuoden kohdalla noin 70 prosenttiin 10 vuoden kuluttua leikkauksesta, kun taas potilaiden, joita on seurattu yli 20 vuoden ajan, määrä on noussut 65 prosentista 70 prosenttiin.24 komplikaatioita retropubic menettelyt ovat samanlaisia sling menettelyt, joilla on joitakin eroja esiintyvyydessä. Koska retropubisiin menettelyihin tarvitaan enemmän dissektiota kuin sling-menettelyihin, voitaisiin ennakoida tarttuvien ja hemorragisten komplikaatioiden suurempi esiintyvyys, mutta ei huolta eroosioista ja sinus-suolikanavan muodostumisesta. De novo detrusorin epävakauden riski on raportoitu 5%: sta 27%: iin, mutta Alcalayand associates on raportoinut 10-vuotisen seurannan potilaista, joiden esiintyvyys on 14%. He ovat myös raportoineet avunannon toimintahäiriöistä 22 prosentilla.25 yksi komplikaatio ainutlaatuinen retropubic suspensioita on esiintyminen ofosteitis pubis, joka esiintyy jopa 2.5% potilaista osallistui MMK-toimenpiteeseen. Burch-menettelyn pitkäaikaistutkimukset ovat osoittaneet merkittävää esiinluiskahdusten muodostumista. Rektokele on todettu 11-25 prosentilla ja enterokele 4-10 prosentilla potilaista, joita seurattiin 10-20 vuotta.24
Paravaginaalinen korjaus
paravaginaalista korjausta käsitellään tässä, koska se on aretrooppinen menettely. Sitä ei tule pitää primaarisena inkontinenssin estävänä toimintana. Tämän toimenpiteen tavoitteena on korjata tietynatominen vika: endopelvicfascial riippumatto, joka normaalisti lisää Arcus tendineus fasciaepelvis (valkoinen viiva) lantion sivuseinässä, erotetaan toisistaan tai molemmilta puolilta. Aiemmin itaa on käytetty keinona stressikontinenssin hoitoon.26 vaikka se saakin jotkut naiset mantereelle, oletettavasti virtsarakon kaulan kohoamisen kautta, se ei tuota pysyvää tulosta. Kuten Colombo ja yliopistot ovat osoittaneet, Burch-menettely on selvästi parempi inkontinenssin hoidossa.27 potilailla, joilla on paravaginaalivirheitä, joista johtuva cystocele liittyy stressinkontinenssiin, on kuvattu paravaginal plus-niminen toimenpide. Tässä menettelyssä paravaginal viat korjataan seuraavassa kappaleessa kuvatulla tavalla, ja Burch colposuspension ompeleet sijoitetaan edellä kuvatulla tavalla(Kuva. 4). Suorittaa vatsan paravaginal korjaus, yksi pääsee retropubic tilaa kuvattu aiemmin. Iskiaalinen selkäranka ja kiinnitetty arcus tendineus faskia on tunnistettava. Paravaginal defectstypically ovat helposti havaittavissa irronnut osa vaginafrom valkoinen viiva (viikunat. 5A ja 5C). Käyttämällä ei-dominantti käsi, kirurgi nostaa anterolateralvaginal sulcus puolella vika. Täysipaksuinen (sulkemattapithelium) kuva-kahdeksan purema emättimen kudokset otetaan pysyvä ommel lähellä emättimen kärki ja sitten kiinnitetty valkoinen viiva tai faskia obturator sisäelinten lihaksen 1-2 cm iskiaalisesta selkärangan. Tämä on kiinni. Sitten jatketaan distaalisesti, kolme tai neljä samanlaista ompeleet sijoitetaan siten, että lopullinen ommel on mahdollisimman lähellä Häpy ramus (KS.Kuva. 5b).
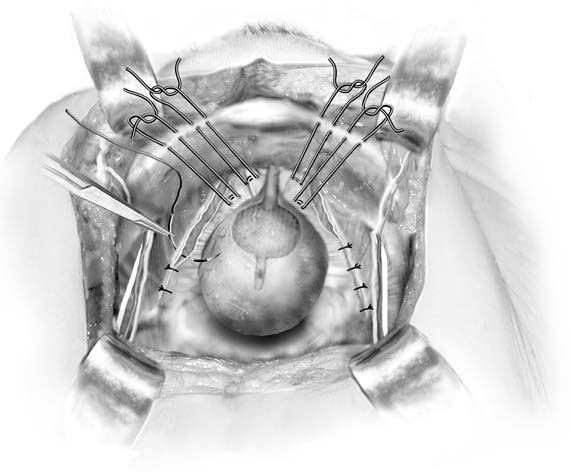 Fig. 4. Paravaginal plus. Potilailla, joilla on paravaginaalivirheitä ja virtsainstressikontinenssia, paravaginaalivirhe korjataan ja sitten asetetaan Burch colposuspensiotutkimukset. (Baggish MS, Karram MM,: lantion anatomian ja Gynekologisen Kirurgian Atlas. New York, Harcourt, 2001.)
Fig. 4. Paravaginal plus. Potilailla, joilla on paravaginaalivirheitä ja virtsainstressikontinenssia, paravaginaalivirhe korjataan ja sitten asetetaan Burch colposuspensiotutkimukset. (Baggish MS, Karram MM,: lantion anatomian ja Gynekologisen Kirurgian Atlas. New York, Harcourt, 2001.)
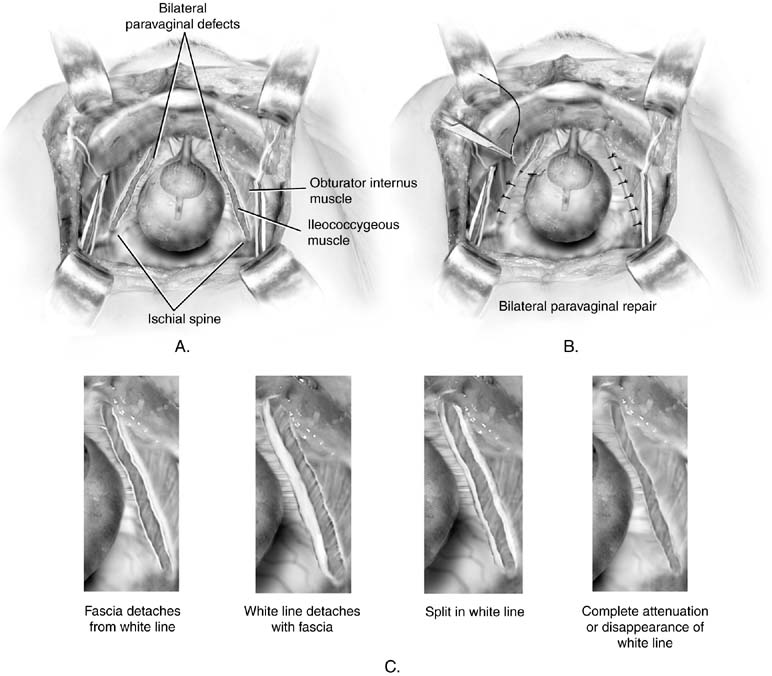 Fig. 5. A. Paravaginal vika. Kahdenvälisiä vikoja havainnollistetaan. B. Retropubic paravaginal vika korjaus. Viat korjataan sijoittamalla ensimmäinen ommel vain distaaliseksi iskiaalirinkulaan ja työskentelemällä kohti liitosta. C. Paravaginal vika. Havainnollistetaan neljää mahdollista anatomista löydöstä potilailla, joilla on paravaginaalisia vikoja. Kaikki johtaa putoamiseen pois thevagina ja sen taustalla faskia sivusuunnassa lantion sivuseinämä. (Baggish MS, Karram MM,: lantion anatomian ja Gynekologisen Kirurgian Atlas. New York, Harcourt, 2001.)
Fig. 5. A. Paravaginal vika. Kahdenvälisiä vikoja havainnollistetaan. B. Retropubic paravaginal vika korjaus. Viat korjataan sijoittamalla ensimmäinen ommel vain distaaliseksi iskiaalirinkulaan ja työskentelemällä kohti liitosta. C. Paravaginal vika. Havainnollistetaan neljää mahdollista anatomista löydöstä potilailla, joilla on paravaginaalisia vikoja. Kaikki johtaa putoamiseen pois thevagina ja sen taustalla faskia sivusuunnassa lantion sivuseinämä. (Baggish MS, Karram MM,: lantion anatomian ja Gynekologisen Kirurgian Atlas. New York, Harcourt, 2001.)
Keinotekoinen sulkijalihas
keinotekoisen sulkijalihaksen käyttö virtsainstin inkontinenssin hoitoon voi olla tarkoituksenmukaista joissakin tapauksissa, joissa virtsanpuute on vaikeaa. Se on implantoitu laite, joka tukkii virtsaputken, mutta se voidaan avata vapaaehtoisesti, jolloin potilas voi tyhjentää rakkonsa. Tällaisen laitteen asettamisessa kohdatun teknisen vaikeuden ja sopivien potilaiden suhteellisen rajallisen määrän vuoksi tämä hoitomuoto ei ole saanut laajaa hyväksyntää.
keinotekoiset virtsankarkailijat otettiin käyttöön ensimmäisen kerran vuonna 1972. Useat modifikaatiot ovat johtaneet kehittyneisiin laitteisiin, jotka koostuvat mansetista, painetta säätelevästä pallosta ja ohjauspumpusta (Kuva. 6). Mansetti asetetaan virtsarakon kaulan ympärille, ja ilmapallo on kiinnitetty retropubiseen tilaan. Pumppu asetetaan ihon alle yhden labia majora (Kuva. 7). Mansetti on normaalisti aktivoidussa tilassa,jossa se on täytetty, jolloin virtsarakon kaula suljetaan. Ilmapallo näkee muutoksia vatsan sisäisessä paineessa ja säätelee vähitellen mansetin painetta. Kun potilas tarvitsee mitätöidä, hän puristaapumppu sijaitsee hänen labium, joka deaktivoi mansetti. Cuffautomatically alkaa reinflate, mutta kestää 3 minuuttia tehdä niin, jolloin potilas tyhjenee.
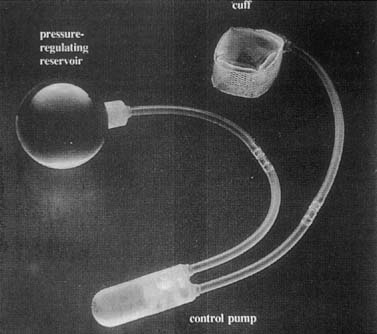 Fig. 6. AMS 800 keinotekoinen virtsan sulkijalihas. On pieni painike controlpump aktivointi ja deaktivointi laitteen . (Walters MD, Karram MM,: Urogynekologia ja rekonstruktiivinen Lantionkirurgia, 2. St. Louis, Mosby, 1999.)
Fig. 6. AMS 800 keinotekoinen virtsan sulkijalihas. On pieni painike controlpump aktivointi ja deaktivointi laitteen . (Walters MD, Karram MM,: Urogynekologia ja rekonstruktiivinen Lantionkirurgia, 2. St. Louis, Mosby, 1999.)
laitteen monimutkainen luonne tekee motivoimattomista ja ei-sukupuolisista potilaista ehdokkaita tähän toimenpiteeseen. Muita vasta-aiheita ovat mm. kladerin yliaktiivisuus, jota ei voida hallita lääkkeillä tai biopalauteella ja korkealaatuisella vesicoureteraalisella refluksoinnilla. On myös riski tartunnan, eroosio, ja laitteen toimintahäiriö. Lyhyen aikavälin onnistumisprosentit keinotekoisen sulkijalihaksen kanssa on raportoitu olevan 68-100%, mutta mekaaniset komplikaatioprosentit ovat yhtä korkeat kuin 21%.14,28 naiset näyttävät lisäksi olevan miehiä alttiimpia tämän menettelyn aiheuttamille eroosioille, sillä jopa 56 prosenttia naisista kokee tämän vaikutuksen, kun taas miehillä vastaava luku on 23 prosenttia.29 äskettäin 68 naista, joita seurattiin keskimäärin 12 vuoden ajan, ilmoitti, että kokonaispitoisuusaste oli 81 prosenttia, mutta vain 25: llä (37 prosentilla) alkuperäinen laite oli yhä paikallaan, 17 prosentilla laite oli vaihdettu mekaanisen vian vuoksi ja 46 prosentilla laite oli poistettu eroosiotartunnan vuoksi.30