Introduzione
nevralgia del Trigemino (TN), chiamato anche come “tic douloureux,” è un tratto, di solito unilaterale, grave, breve, lancinante, e dolori ricorrenti nella distribuzione del nervo trigemino con una prevalenza del 4 per 100.000 nella popolazione generale (1). Molte opzioni di trattamento sono state sviluppate finora per permettere il sollievo dal dolore nei pazienti con TN. Fino ad oggi, la terapia farmacologica, la termocoagulazione percutanea a radiofrequenza (PRT) del ganglio trigeminale (2), l’iniezione di glicerolo, la compressione a palloncino, la radiochirurgia stereotassica e la decompressione microvascolare (MVD) sono state utilizzate per trattare la TN. Tra questi, la terapia di prima linea è la terapia farmacologica in quanto è immediatamente disponibile e di solito efficace nella maggior parte dei casi. Quando la terapia farmacologica fallisce a causa di uno scarso controllo del dolore o di effetti collaterali intollerabili, vengono spesso prese in considerazione altre tecniche come PRT e MVD.
Sono stati effettuati numerosi studi per confrontare l’efficacia e la sicurezza di diverse tecniche (3-6). Secondo le pubblicazioni più recenti, MVD offre i migliori risultati in termini di miglioramento della qualità della vita e sollievo dal dolore a lungo termine (7). PRT offre una buona efficacia (oltre il 90%), ma con un alto tasso di recidiva (15-20%) (8-10). Tuttavia, va notato che la PRT è di solito una scelta migliore per i pazienti anziani a causa della sua minore morbilità e mortalità rispetto alla MVD (11). Inoltre, PRT offre il più alto tasso di sollievo dal dolore completo (12).
La PRT può essere sottoposta nello stesso paziente quando la TN si ripresenta, specialmente per i pazienti in età avanzata (13). Alcuni studi precedenti hanno studiato se la PRT ripetuta può essere utilizzata in pazienti con TN ricorrente (13-16), ma la maggior parte di essi non ha confrontato l’efficacia e la sicurezza della PRT ripetuta con il gruppo di controllo, cioè i pazienti trattati con PRT iniziale. Tale conoscenza è altamente necessaria in quanto il TN ricorrente è una grande sfida per i medici clinici e non è ancora chiaro se il PRT ripetuto possa essere efficace per i pazienti con TN ricorrente, specialmente per coloro che non possono sottoporsi alla terapia MVD a causa della sua morbilità o mortalità associata. Inoltre, la frequenza e la gravità degli eventi avversi per la PRT ripetuta erano in gran parte poco chiare, che abbiamo cercato di esplorare in questo studio.
Metodi
Pazienti
Questo studio è stato approvato dal Comitato Etico del Secondo Ospedale della Hebei Medical University e il consenso informato scritto (inclusa l’immagine per la pubblicazione) è stato ottenuto da tutti i pazienti prima del coinvolgimento nello studio. Tutti i metodi sono stati eseguiti in conformità con le linee guida e i regolamenti pertinenti dell’Ospedale. Da gennaio 2013 a maggio 2013, un totale di 72 pazienti con TN sono stati sottoposti a PRT guidato da TC 3-D presso l’ospedale e sono stati arruolati nel nostro studio. Tra questi, 31 pazienti che hanno ricevuto PRT prima sono stati trattati con PRT ripetuto (gruppo A) e 41 pazienti TN che non hanno mai ricevuto alcuna operazione sono stati trattati con PRT iniziale (gruppo B). Tutti questi pazienti sono stati seguiti per 2 anni.
Tutti i pazienti sono stati selezionati in base ai seguenti criteri: (1) primaria TN del mascellare e/o mandibolare divisioni arco di un anno, sulla base dei sintomi descritti dalla International Headache Society Classificazione, (2) il fallimento di un trattamento farmacologico da più farmaci antiepilettici o recidiva dopo PRT, (3) un dolore scala analogica visiva (VAS) punteggio superiore a 7/10 e con una scarsa qualità di vita a causa del dolore, (4) uno o più dei seguenti: poveri candidatura per l’anestesia generale, suboccipital craniotomia, le preferenze del paziente per evitare craniotomia per MVD, e (5) normale risonanza magnetica cerebrale.
I pazienti che erano stati sottoposti ad altro trattamento invasivo o non invasivo (compressione a palloncino, rizotomia glicerolo, gamma knife, MVD) e i pazienti con dolore facciale diverso da TN sono stati esclusi dallo studio.
Operazione PRT
In tutti i pazienti è stata accertata una dettagliata anamnesi e sono stati effettuati esami del sangue di routine prima dell’intervento. È stata esaminata anche l’imaging CT/MRI della testa.
L’operazione è stata eseguita nel teatro operativo CT con sterilizzazione. La procedura operativa è stata spiegata ai pazienti prima dell’operazione ed è stata eseguita sotto guida CT 3-D. I pazienti sono stati digiunati per almeno 6 ore prima dell’operazione e l’antibiotico profilattico è stato somministrato 1 ora prima dell’operazione. Elettrocardiogramma, pressione sanguigna e pulsossimetria sono stati monitorati durante l’operazione. Di solito sono state somministrate basse dosi di fentanil e midazolam per via endovenosa per analgesia e sedazione. I pazienti erano svegli durante l’operazione.
Tutti i pazienti sono stati sottoposti a PRT (iniziale o ripetuta) da un singolo chirurgo per evitare l’eterogeneità del bias operativo. Secondo la tecnica Dolce, il paziente giaceva in posizione supina sul tavolo, e la testa e il collo erano in una posizione normale. I segni di Hartel erano disegnati sul viso con una matita di marcatura, e il punto di entrata dell’ago era di solito 3 cm all’angolo della bocca. Altri due punti erano (1) margine mediale della pupilla e (2) un punto 2,5 cm anteriore al trago sull’arco zigomatico per servire come piani per deviare l’ago al forame ovale (17).
Dopo infiltrazione locale dello 0,5% di lidocaina (10 ml) lungo la traiettoria di cannulazione sulla pelle e sul tessuto sottocutaneo, è stata utilizzata una cannula a radiofrequenza di 22 gauge, 10 cm con una punta attiva di 5 mm. La cannula ha seguito una linea retta diretta verso la pupilla quando visto dalla parte anteriore e passato 3 cm anteriore al meato uditivo esterno quando visto di lato, e quindi impostare senza problemi intorno al forame ovale senza disagio del paziente. Una volta che l’ago ha raggiunto la base cranica, è stato eseguito lo screening CT della base cranica (a intervalli di 2 mm, 120 kV, 500 mAs, Philips Brilliance CT, Olanda) per ottenere l’immagine 3-D e per confermare la relazione tra la localizzazione della punta dell’ago e il forame ovale. Sulla base dell’immagine 3D, l’ago è stato regolato per entrare nel forame ovale. L’ingresso nel forame ovale è stato facile nella maggior parte dei casi, ma alcuni casi erano difficili da raggiungere e necessitavano di alcuni tentativi. Sono state eseguite scansioni TC per confermare la corretta localizzazione e la profondità della punta della cannula nel forame ovale (Figura 1).
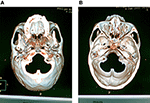
Figura 1. Sono state eseguite scansioni TC per confermare la corretta localizzazione e la profondità della punta della cannula nel forame ovale. (A) L’immagine 3-D della vista dello scaphion ha mostrato la localizzazione della cannula nel forame ovale. (B) L’immagine 3D della vista mediale della base del cranio mostrava la profondità della punta della cannula nel forame ovale.
Per diverse radichette del nervo trigemino afferenti al ganglio trigemino, ogni radichetta ha ricevuto input sensoriali da diverse regioni facciali. Stimolazione a 50 Hz, 0,1-0.2 V è stato utilizzato per identificare la divisione nervosa per assicurarsi che la punta dell’elettrodo raggiunga la posizione, mentre arruolando il rapporto soggettivo della sensazione del paziente in risposta alla stimolazione. Lo stiletto è stato quindi rimosso dalla cannula e l’aspirazione è stata eseguita per garantire che non ci fosse liquido cerebrospinale (CSF) o sangue. Se il CSF fosse aspirato, la localizzazione della punta della cannula sarebbe regolata. L’iniezione del 2% di lidocaina (0,2 ml) nel ganglio trigeminale ha contribuito ad alleviare il dolore della termocoagulazione. Lesioning PRT a 75°C è stato effettuato per 90 s. Per ottenere un efficace sollievo dal dolore, la punta della cannula di solito veniva riposizionata e veniva eseguita un’ulteriore lesioning termico. Dopo questo, la cannula è stato rimosso, e i pazienti sono stati trasportati al reparto e dimesso dopo 48 h. L’operazione è stata ripetuta in caso di soddisfacente sollievo dal dolore, non è stato raggiunto dopo 48 h.
Efficacia
Una scala analogica visiva (VAS), che consiste di un 10 cm linea con due endpoint etichettato come “nessun dolore” e “il più forte dolore immaginabile,” è stato utilizzato per valutare l’intensità del dolore. I punteggi VAS sono stati ottenuti preoperativamente e 48 h postoperatorio tramite interviste faccia a faccia. Il risultato finale è stato diviso in tre categorie: eccellente, buono e povero. “Eccellente “è stato utilizzato per quei pazienti che erano senza dolore;” buono “utilizzato per coloro che erano nel dolore, ma con VAS punteggio ≦2 senza farmaci a 48 h;” povero” utilizzato per coloro che erano nel dolore, con VAS punteggio ≧3 con o senza farmaci.
Tasso di recidiva
La recidiva è stata definita come un ritorno del dolore trigeminale, che aveva le stesse caratteristiche del pre-operatorio, con punteggio VAS 3 3 e frequenza del dolore 3 3 volte al giorno senza uso di farmaci. Tutti i pazienti sono stati seguiti ed esaminati a 6 mesi, 1 e 2 anni. I punteggi VAS dopo 2 anni di follow-up sono stati ottenuti tramite interviste telefoniche da un medico indipendente che non è stato coinvolto nello studio e anche il tempo di recidiva è stato registrato.
Complicazioni Durante l’operazione
Nausea, vomito, variazione della frequenza cardiaca (bradicardiao tachiaritmia), variazione della pressione sanguigna (ipertensione o ipotensione) e altre complicazioni (altra paresi del nervo cranico, fistola del liquido cerebrospinale ed emorragia intracranica) durante l’operazione sono state registrate. Per quanto riguarda i risultati a lungo termine, tutti i pazienti sono stati intervistati su debolezza masticatoria, disestesia e intorpidimento corneale dopo PRT.
Statistiche
SPSS versione 13 (SPSS Inc. Chicago, IL, USA) è stato utilizzato per l’analisi statistica. I dati sono stati analizzati in termini di efficacia operativa, recidiva del dolore e complicanze. I dati non parametrici sono stati analizzati utilizzando il test di Mann Whitney. Altri dati sono stati analizzati utilizzando il t-test dello studente tra i due gruppi. I dati categoriali sono stati analizzati utilizzando il test esatto di Fisher. I risultati sono stati presentati come media (DS). Le differenze sono state considerate statisticamente significative quando P < 0.05.
Risultati
Da gennaio 2013 a maggio 2013, un totale di 72 pazienti con TN sono stati sottoposti a PRT guidato da TC 3-D presso il Secondo ospedale della Hebei Medical University e sono stati arruolati nel nostro studio. Tra questi, 31 pazienti con TN ricorrente sono stati trattati con PRT ripetuto (gruppo A) e 41 pazienti con TN sono stati trattati con PRT iniziale (gruppo B).Le caratteristiche basali dei pazienti sono riassunte nella Tabella 1. Femmina in inferiorità numerica maschio in entrambi i gruppi. L’età media di ± DS era rispettivamente di 68,52 ± 11,61 anni nel gruppo A e di 67,15 ± 11,57 anni nel gruppo B. La maggior parte di questi pazienti erano di destra coinvolti con 61,3% nel gruppo a e 61.0% nel gruppo B. il nervo Mandibolare è stato coinvolto in 58.1% nel gruppo a e nel 48,8% nel gruppo B, mentre sia il mascellare e mandibolare, i nervi sono stati coinvolti in 41.9% nel gruppo a, e il 51,2% nel gruppo B. La media ± SD durata di nevralgia era 9.94 ± 5.69 anni e 10.12 ± 5.73 anni nel gruppo A e il gruppo B, rispettivamente. Ipoestesia facciale esisteva in 10 (32,3%) pazienti nel gruppo A, e nessuno di loro è stato notato nel gruppo B preoperatorio. Tutti i 10 pazienti hanno avvertito una lieve ipoestesia facciale.
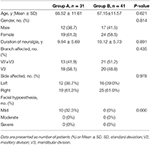
Tabella 1. Confronto delle caratteristiche demografiche e cliniche al basale tra il gruppo A e il gruppo B.
Efficacia
Non è stato riscontrato alcun guasto tecnico nel nostro studio e in tutti i casi è stato raggiunto un ingresso di successo nel forame ovale. Dopo ripetute PRT, il tasso di sollievo dal dolore completo (eccellente) era del 96,8% (30/31) nel gruppo A, mentre era del 97,6% (40/41) tra i pazienti che ricevevano PRT iniziale nel gruppo B. Un paziente nel gruppo A e uno nel gruppo B richiedevano un’operazione ripetuta.
Complicazioni Durante l’operazione
Le complicazioni durante l’operazione sono state registrate (Tabella 2) e non vi era alcuna differenza tra i due gruppi. Ipoestesia facciale si è verificata in tutti i pazienti (100% nel gruppo A e 100% nel gruppo B) immediatamente dopo l’operazione. Tutti hanno sentito ipoestesia facciale moderata dopo l’intervento. Nausea e vomito si sono verificati in 4 (12,9%) pazienti nel gruppo A e 5 (12,2%) nel gruppo B durante l’operazione. La variazione della frequenza cardiaca (bradicardia o tachiaritmia) si è verificata in 22 (71,0%) pazienti del gruppo A e in 30 (73.2%) nel gruppo B durante l’operazione. L’ipertensione si è verificata in 20 (64,5%) pazienti nel gruppo A e 29 (70,7%) nel gruppo B. Non è stata osservata ipotensione.

Tabella 2. Confronto delle complicanze durante l’operazione tra il gruppo A e il gruppo B.
La debolezza muscolare masticatoria si è verificata in 3 (9,7%) pazienti nel gruppo A e 4 (9,8%) pazienti nel gruppo B. Non c’era intorpidimento corneale, cheratite, altra paresi del nervo cranico, fistola del liquido cerebrospinale, anestesia dolorosa ed emorragia intracranica durante e dopo le operazioni di PRT e non è stato riportato alcun decesso.
Recidiva di TN
La percentuale di TN ricorrente a 6, 12 e 24 mesi era 3,2, 9,7 e 19,4% nel gruppo A, mentre era 2,4, 9,8 e 17% nel gruppo B (Tabella 3). Non c’era alcuna differenza significativa.

Tabella 3. Confronto della ricorrenza del dolore tra il gruppo A e il gruppo B.
Discussione
Il TN è un disturbo del nervo trigemino che provoca un intenso dolore episodico, che deteriora la qualità della vita. Una vasta gamma di strategie di trattamento sono disponibili, e PRT ha dimostrato di essere una modalità di trattamento ben consolidata (18, 19). Lesioning percutaneo del trigemino per il trattamento della nevralgia del trigemino è stato descritto per la prima volta nel 1914 da Hartel (20). Bianco e dolce raffinato la procedura con l’uso di un agente anestetico a breve durata d’azione, stimolazione elettrica (21, 22). Con l’aiuto della cannulazione guidata dall’immagine del forame ovale, come la TC e la fluoroscopia, la procedura diventa molto più facile e sicura negli ultimi anni. La logica di PRT su TN è di interrompere gli stimoli periferici per raggiungere il sistema nervoso centrale (23). Può essere eseguito nello stesso paziente più di una volta se necessario, ma la sua efficacia e sicurezza non sono ancora chiare, specialmente per i pazienti in Cina, che abbiamo cercato di esplorare in questo studio.
Le modalità di localizzazione guidate dall’imaging CT sono di gran lunga la strategia più superiore. L’aggiunta della ricostruzione tridimensionale (3D) dell’immagine ha prodotto i risultati più efficaci e sicuri che l’immagine bidimensionale (24). La ricostruzione tridimensionale può aiutare il chirurgo ad avere un solido chiaro del forame ovale con forma diversa in ogni paziente. Nel nostro studio si sono spesso osservate variazioni anatomiche nelle dimensioni e nella forma del forame ovale, inclusa l’integrazione del forame ovale e della foramina spinosum. A volte c’è deficit del cranio all’aspetto anterolaterale del forame ovale in alcuni pazienti, che può provocare complicazioni catastrofiche senza precauzione. La ricostruzione tridimensionale della base cranica deve essere ottenuta prima dell’operazione, il che aiuta a trovare le variazioni anatomiche e ad evitare lesioni involontarie alle strutture neurovascolari circostanti. La posizione nel forame ovale e la profondità di penetrazione della cannula sono visive, il che conferisce fiducia al chirurgo e migliora immensamente la sicurezza dei pazienti. Inoltre, per i pazienti con una prominenza ossea intorno al forame ovale che può interferire con una cannulazione di successo durante la tecnica convenzionale, l’immagine di ricostruzione tridimensionale è più efficace e accurata rispetto ad altre tecniche. Come precauzione generale, si raccomanda di indirizzare l’ago verso l’aspetto anterolaterale del forame ovale e “camminare” nel forame (25). Ciò diminuisce la possibilità di prossimità dell’arteria carotide e dell’arteria meningea media. Inoltre, il paziente può giacere in posizione supina sul tavolo, con la testa e il collo in una posizione usuale guidati da imaging tridimensionale. Tali tecniche sono più confortevoli per i pazienti con rachiocifosi e alcuni pazienti anziani rispetto a quelli guidati dall’imaging bidimensionale, che necessitano di estensione del collo e talvolta è impossibile per questi pazienti.
Secondo uno studio prospettico su 154 pazienti trattati con PRT e seguiti per 15 anni (9, 25), 153 (99%) di loro ottenuto sollievo dal dolore iniziale dopo PRT e il dolore persisteva in un solo (1%) paziente. Un altro studio basato su 1561 pazienti ha riportato un tasso del 97,6% di sollievo dal dolore iniziale (12). Nel nostro studio, abbiamo scoperto che i tassi di sollievo dal dolore immediato e sollievo dal dolore a 48 h erano in gran parte simili nei pazienti trattati con PRT ripetuto e quelli con PRT iniziale, suggerendo che PRT ripetuto era una buona opzione per i pazienti con TN ricorrente. Inoltre, il tasso ricorrente era comparabile tra i due gruppi dopo 2 anni di follow-up, ed erano coerenti con alcune relazioni precedenti (8, 9). I nostri dati hanno suggerito che l’efficacia del PRT ripetuto era paragonabile al PRT iniziale.
I principali problemi che impediscono l’uso diffuso di PRT sono gli effetti collaterali. Abbiamo ulteriormente testato la sicurezza del PRT ripetuto rispetto al PRT iniziale. Abbiamo scoperto che non c’era alcuna differenza di complicanze durante e dopo l’operazione tra i due gruppi, suggerendo che la PRT ripetuta fosse una procedura operativa sicura per i pazienti con TN ricorrente. Le complicanze osservate nel nostro studio erano in gran parte coerenti con i rapporti precedenti. La debolezza masticatoria è stata segnalata fino al 29%, che era superiore ai dati del presente studio. Abbiamo scoperto che la debolezza muscolare masticatoria si è verificata in circa il 10% dei pazienti in entrambi i gruppi, il che può essere dovuto a (1) miglioramento dell’imaging e della localizzazione dell’ago mediante TC 3D e (2) mappatura accurata prima della lesioning.
Il tasso di recidiva dopo il trattamento è un altro aspetto importante nel trattamento per la TN. Due studi hanno riferito che i tassi di recidiva variavano dal 7,8 al 25% a 11,6 e 14 anni, rispettivamente (8, 9). Il tasso di recidiva per i pazienti trattati con PRT iniziale era paragonabile ai pazienti trattati con PRT ripetuto nel nostro studio, suggerendo che il PRT ripetuto ha un tasso di recidiva comparabile rispetto al PRT iniziale.
È necessario tenere a mente alcune limitazioni quando si interpretano i dati. In primo luogo, i pazienti con TN V1 o V1+V2 sono stati esclusi. PRT del nervo sopraorbitale è stato eseguito per TN isolato di 1a divisione per preservare il riflesso corneale e PRT del nervo sopraorbitale e del nervo mascellare per 1a e 2a divisione TN sono stati eseguiti. Un’altra limitazione era che la dimensione del campione di studio era piccola e la durata del follow-up era relativamente breve. Tuttavia, tutti questi pazienti saranno continuamente monitorati e ulteriori rapporti potrebbero fornire un quadro ancora chiaro di PRT ripetuto su TN ricorrente.
Conclusione
In generale, la PRT ripetuta è un trattamento sicuro ed efficace per i pazienti con TN ricorrente. Inoltre, la frequenza e la gravità degli eventi avversi per la PRT ripetuta erano simili rispetto alla PRT iniziale.
Contributi degli autori
Tutti gli autori elencati hanno dato un contributo sostanziale, diretto e intellettuale al lavoro, e lo hanno approvato per la pubblicazione.
Dichiarazione sul conflitto di interessi
Gli autori dichiarano che la ricerca è stata condotta in assenza di relazioni commerciali o finanziarie che potrebbero essere interpretate come un potenziale conflitto di interessi.
1. Comitato di classificazione delle cefalee della International Headache Society (IHS). La classificazione internazionale dei disturbi del mal di testa, 3a edizione. Cephalalgia (2018) 38:1–211. 10.1177/0333102417738202
CrossRef Full Text | Google Scholar
2. Mathews ES, Scrivani SJ. Percutaneous stereotactic radiofrequency thermal rhizotomy for the treatment of trigeminal neuralgia. Mt Sinai J Med. (2000) 67:288–99. doi: 10.1097/00006123-200103000-00013
PubMed Abstract | CrossRef Full Text | Google Scholar
3. Kanpolat Y, Ugur HC. Revisione sistematica delle tecniche neurochirurgiche ablative per il trattamento della nevralgia del trigemino. Neurochirurgia (2005) 57:E601. doi: 10.1227 / 01.NEU.0000181084.00290.7 A
PubMed Abstract | CrossRef Full Text/Google Scholar
4. Montano N, Papacci F, Cioni B, Di Bonaventura R, Meglio M. Qual è il miglior trattamento della nevralgia del trigemino resistente ai farmaci nei pazienti affetti da sclerosi multipla? un’analisi della letteratura delle procedure chirurgiche. Clin Neurol Neurochirurgia. (2013) 115:567–72. doi: 10.1016 / j.clineuro.2012.07.011
PubMed Abstract | CrossRef Full Text | Google Scholar
5. Tatli M, Satici O, Kanpolat Y, Sindou M. Various surgical modalities for trigeminal neuralgia: literature study of respective long-term outcomes. Acta Neurochirurgica (2008) 150:243–55. doi: 10.1007/s00701-007-1488-3
PubMed Abstract | CrossRef Full Text | Google Scholar
6. Il nostro sito utilizza cookie tecnici e di terze parti. Glicerolo rhizotomy contro gamma knife radiochirurgia per il trattamento della nevralgia del trigemino: un’analisi dei pazienti trattati in un istituto. Int J Radiat Oncol Biol Phys. (2005) 63:82–90. doi: 10.1016 / j. ijrobp.2005.01.033
PubMed Abstract | CrossRef Full Text/Google Scholar
7. Berger I, Nayak N, Schuster J, Lee J, Stein S, Malhotra NR. Decompressione microvascolare contro radiochirurgia stereotassica per la nevralgia del trigemino: un’analisi decisionale. Cureus (2017) 9:e1000. doi: 10.7759 / cureus.1000
PubMed Abstract | CrossRef Full Text/Google Scholar
8. Fraioli MF, Cristino B, Moschettoni L, Cacciotti G, Fraioli C. Validità della termocoagulazione a radiofrequenza controllata percutanea nel trattamento della nevralgia del trigemino isolata di terza divisione. Neurol. (2009) 71:180–3. doi: 10.1016 / j.surneu.2007.09.024
PubMed Abstract | CrossRef Full Text | Google Scholar
9. Taha JM, Tew JM Jr, Buncher CR. A prospective 15-year follow up of 154 consecutive patients with trigeminal neuralgia treated by percutaneous stereotactic radiofrequency thermal rhizotomy. J Neurosurg. (1995) 83:989–93. doi: 10.3171/jns.1995.83.6.0989
PubMed Abstract | CrossRef Full Text | Google Scholar
10. Xu SJ, Zhang WH, Chen T, Wu CY, Zhou MD. Termocoagulazione a radiofrequenza percutanea guidata da neuronavigatore nel trattamento della nevralgia del trigemino intrattabile. Mento Med J. (2006) 119:1528-35.
PubMed Abstract/Google Scholar
11. van Kleef M, van Genderen WE, Narouze S. 1. Nevralgia del trigemino. Dolore Pract. (2009) 9:252–9. doi: 10.1111 / j. 1533-2500. 2009.00298.x
CrossRef Full Text | Google Scholar
12. Kanpolat Y, Savas A, Bekar A, Berk C. Percutaneous controlled radiofrequency trigeminal rhizotomy for the treatment of idiopathic trigeminal neuralgia: 25-year experience with 1,600 patients. Neurosurgery (2001) 48:524–32; discussion 532–4.
PubMed Abstract | Google Scholar
13. Tang YZ, Jin D, Li XY, Lai GH, Li N, Ni JX. Repeated CT-guided percutaneous radiofrequency thermocoagulation for recurrent trigeminal neuralgia. Euro Neurol (2014) 72:54–9. doi: 10.1159/000357868
PubMed Abstract | CrossRef Full Text | Google Scholar
14. Liao C, Visocchi M, Yang M, Liu P, Li S, Zhang W. Pulsed radiofrequency: a management option for recurrent trigeminal neuralgia following radiofrequency thermocoagulation. World Neurosurg. (2017) 97:e5–e7. doi: 10.1016/j.wneu.2016.09.108
PubMed Abstract | CrossRef Full Text | Google Scholar
15. Liu P, Zhong W, Liao C, Yang M, Zhang W. The role of percutaneous radiofrequency thermocoagulation for persistent or recurrent trigeminal neuralgia after surgery. J Craniof Surg. (2016) 27:e752–5. doi: 10.1097/SCS.0000000000003118
CrossRef Full Text | Google Scholar
16. Qu S, Zhu X, Wang T, Li D. La valutazione dell’effetto curativo della termocoagulazione a radiofrequenza sul ganglio semilunare di pazienti anziani con nevralgia del trigemino ricorrente. Lin Chung Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. (2016) 30:135–8. doi: 10.13201 / j.issn.1001-1781.2016.02.012
PubMed Abstract | CrossRef Full Text | Google Scholar
17. Dolce WH, Wepsic JG. Termocoagulazione controllata del ganglio trigeminale e delle radichette per la distruzione differenziale delle fibre del dolore. 1. Nevralgia del trigemino. J Neurochirurgia. (1974) 40:143–56. doi: 10.3171/jns.1974.40.2.0143
PubMed Abstract | CrossRef Full Text | Google Scholar
18. Latchaw JP Jr, Hardy RW Jr, Forsythe SB, Cook AF. Trigeminal neuralgia treated by radiofrequency coagulation. J Neurosurg. (1983) 59:479–84. doi: 10.3171/jns.1983.59.3.0479
PubMed Abstract | CrossRef Full Text | Google Scholar
19. Mittal B, Thomas DG. Controlled thermocoagulation in trigeminal neuralgia. J Neurol Neurosurg Psychiatry (1986) 49:932–6. doi: 10.1136/jnnp.49.8.932
PubMed Abstract | CrossRef Full Text | Google Scholar
20. Härtel F. Ueber die intracranielle injektions behandlung der trigeminus neuralgie. Med Klin. (1914) 10: 582–4.
Google Scholar
21. White JC, Sweet WH, Hackett TP. Radiofrequency leukotomy for relief of pain: coagulazione delle fibre bianche frontali mediali in fasi mediante elettrodi inlying. Arch Neurol. (1960) 2:317–30. doi: 10.1001 / archneur.1960.03840090081010
PubMed Abstract | CrossRef Full Text/Google Scholar
22. Bianco JC, Dolce WH, Hackett TP. Leucotomia elettrolitica per alleviare il dolore. Coagulazione a radiofrequenza delle fibre frontotalamiche in fasi mediante elettrodi inlying. Trans Am Neurol Assoc. (1959) 84:88–92.
PubMed Abstract | Google Scholar
23. Carney LR. Considerations on the cause and treatment of trigeminal neuralgia. Neurology (1967) 17:1143–51. doi: 10.1212/WNL.17.12.1143
PubMed Abstract | CrossRef Full Text | Google Scholar
24. Liu M, Wu CY, Liu YG, Wang HW, Meng FG. Three-dimensional computed tomography-guided radiofrequency trigeminal rhizotomy for treatment of idiopathic trigeminal neuralgia. Chin Med Sci J. (2005) 20:206–9.
PubMed Abstract | Google Scholar
25. Gerber AM. Improved visualization of the foramen ovale for percutaneous approaches to the gasserian ganglion. Technical note. J Neurosurg. (1994) 80:156–9. doi: 10.3171/jns.1994.80.1.0156
PubMed Abstract | CrossRef Full Text | Google Scholar