Il rigurgito mitralico (MR) è un risultato comune sull’ecocardiografia, ma può essere difficile da quantificare a causa di molteplici fattori dinamici che influenzano la gravità della MR e la natura tridimensionale (3D) del getto.
Identificazione del meccanismo di MR
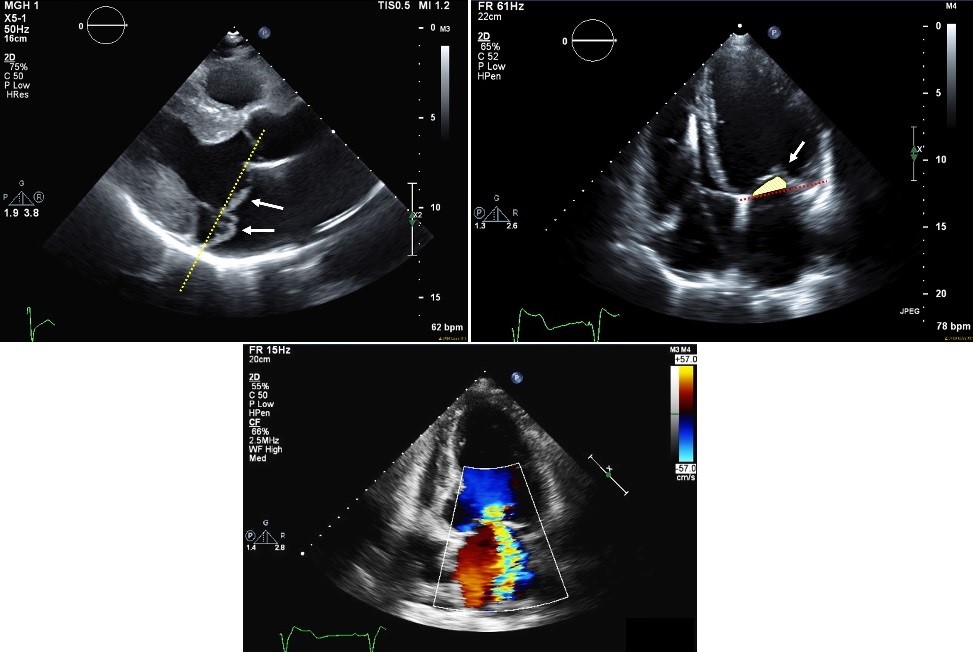
MR dovrebbe prima essere identificato come primario o secondario. La MR primaria è più comunemente causata dalla degenerazione mixomatosa dovuta a carenza fibroelastica o malattia di Barlow. L’anomalia può essere focale o diffusa, causando prolasso della valvola mitrale (MV).1 In MR secondaria, i volantini stessi sono normali, o il grado di anomalia foglietto non è sufficiente a causare il grado di MR visualizzato. Invece, lo spostamento posteriore, laterale e apicale anormale dei muscoli papillari causa la chiusura incompleta dei foglietti mitrali.2 Vi è spesso visualizzato tethering o diminuzione della mobilità dei foglietti mitrali.3 Lo spostamento apicale, chiamato informalmente tethering, è indicativo di un punto di coaptazione del foglio più apicale anziché sul piano anulare (Figura 1). Lo spostamento apicale o il tethering è meglio visualizzato nelle viste apicali a quattro camere.
Figura 1
Figura 1
Considerazioni emodinamiche
La MR è di natura dinamica; pertanto, la gravità varia in base alle condizioni di carico come lo stato del volume o la pressione arteriosa sistemica del paziente. Il grado di MR su ecocardiografia transtoracica (TTE) in un paziente sveglio è comunemente più grave di quello sulla valutazione transesofagea sotto sedazione cosciente o in sala operatoria nel contesto di più agenti vasoattivi. Nel contesto di MR causato dal movimento sistolico anteriore MV, è più comunemente associato a cardiomiopatia ipertrofica ostruttiva o a seguito di riparazione MV con un anello di annuloplasty; in queste situazioni, il volume ventricolare sinistro (LV) influenza significativamente lo sviluppo di MR. I cambiamenti nel ritmo cardiaco tra cui la stimolazione ventricolare destra, l’intervallo PR prolungato, i complessi ventricolari prematuri e il blocco cardiaco possono influenzare la valutazione della gravità di MR. 4
In MR acuto a causa della rottura delle cordae tendinee, della rottura del muscolo papillare o della perforazione del volantino, il getto MR prossimale e distale di colore sono spesso5 È importante eseguire la scansione attraverso la linea di coaptation del volantino per catturare completamente il jet MR. In queste situazioni, la valutazione dell’eziologia della MR, la presenza della funzione LV iperdinamica, l’inversione del flusso sistolico nelle vene polmonari e i risultati clinici dovrebbero essere adeguati per convalidare la diagnosi di MR grave.
La valutazione quantitativa della gravità MR
Color flow Doppler fornisce tre metodi per valutare il grado MR. L’area del getto distale rispetto all’area atriale sinistra è il metodo più intuitivo ma spesso meno affidabile perché l’area del flusso di colore dipende da fattori di carico come la pressione di guida (pressione arteriosa sistemica), lo stato del volume del paziente, la forma dell’orifizio rigurgitante e la quantità di moto delle cellule del sangue, che può essere persa in getti molto eccentrici. Se l’orifizio rigurgitante è sottile e stretto, l’area di flusso del colore cambierà a seconda dell’angolazione della sonda. Le impostazioni della macchina come il guadagno Doppler e la frequenza del trasduttore possono anche influenzare l’area del getto.4 L’area del getto è valutata tipicamente nelle viste apicali (figura 1), sebbene tutte le viste in cui l’area del getto distale è imaged il più bene possono essere usate. Le aree del getto distale sono utilizzate al meglio con i getti centrali perché i getti eccentrici sono spesso sottovalutati dall’area del getto distale.
La larghezza della vena contratta (VC), la porzione più stretta del getto MR meglio valutata nella vista parasternale dell’asse lungo (Figura 2), è una misura relativamente indipendente dal carico della gravità MR. Assume un orifizio circolare e, a causa di ciò, la larghezza del VC tende a sottovalutare MR secondario o MR con un orifizio non circolare. Il telaio con la larghezza VC più grande deve essere utilizzato per la misurazione e il punto temporale del ciclo cardiaco utilizzato per la misurazione può variare a seconda dell’eziologia. Il limite di Nyquist dovrebbe essere ≥50 cm / s e il guadagno dovrebbe essere aumentato in modo che sia appena sotto la soglia alla quale si verifica il rumore del colore, 6 con l’obiettivo di ottimizzare la risoluzione color Doppler per misurare più accuratamente la larghezza del VC. La scala stessa non dovrebbe essere diminuita (Figura 2). È stato dimostrato che l’uso della larghezza VC a guida 3D migliora la riproducibilità della misurazione e si correla più strettamente con l’efficace area dell’orifizio rigurgitante (EROA).7 La misurazione dell’area 3D VC è stata anche trovata per correlare più strettamente con EROA rispetto alla stima con il metodo PISA (2D) prossimale isovelocity Surface area.8
Figura 2
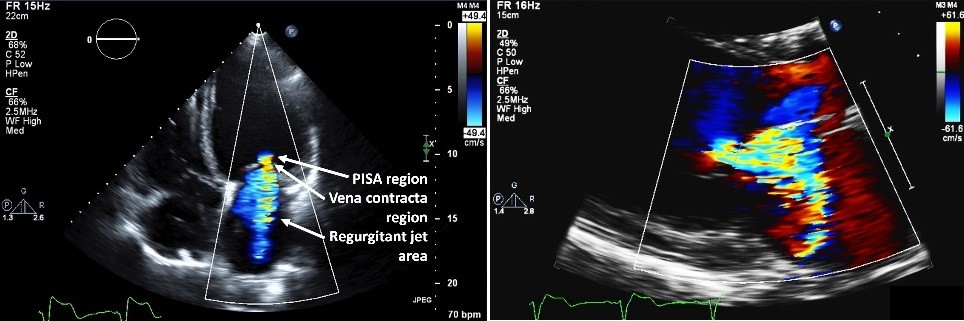
Figura 2

La convergenza di flusso, o PISA, viene utilizzata per calcolare un EROA utilizzando la formula nella Tabella 1. Per eseguire questa misurazione, è necessario eseguire i seguenti passaggi:
- La regione PISA deve essere ingrandita per ottimizzare la misurazione PISA.
- Il basale deve essere regolato nella direzione del getto rigurgitante. Questo serve ad aumentare la zona di PISA per la misurazione del raggio. Per le viste apicali transtoraciche, la linea di base è spostata verso il basso. Il livello di spostamento basale ottimale è il punto in cui il raggio PISA può essere misurato con precisione senza includere il flusso sanguigno casuale presente nella cavità ventricolare sinistra. Questo è tipicamente nell’intervallo di 30-40 cm / sec. Se la regione di PISA è particolarmente grande, come ad esempio in getti MR molto grandi, l’entità dello spostamento di base può essere inferiore.
- Il raggio deve essere misurato dal punto di aliasing del colore (bordo rosso/giallo) all’aspetto ventricolare dei foglietti mitrali o al livello di misurazione VC (Figura 3). La correzione dell’angolo può essere utilizzata se il PISA incide su volantini o pareti LV.4
Tabella 1: Metodi Doppler di valutazione della gravità MR

Figura 3
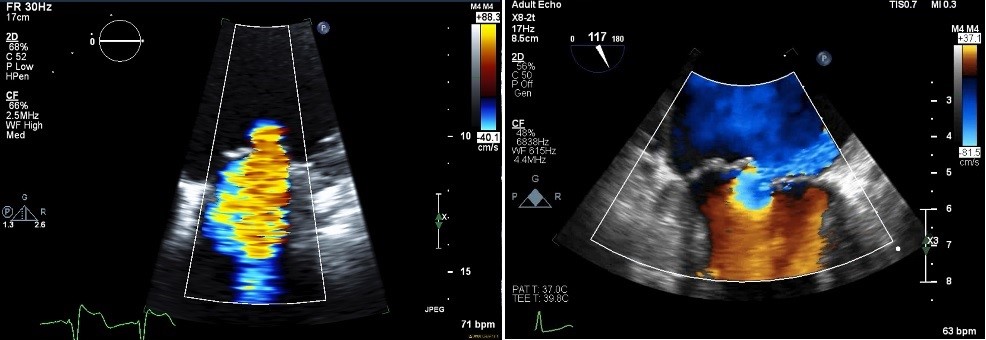
Figura 3

Ancora una volta, l’ipotesi in uso di PISA per la stima MR è un singolo orifizio rigurgitante circolare. Pertanto, in MR secondario, il PISA 2D può comportare una sottostima della gravità. Un EROA ≥0,4 cm2 ha dimostrato di predire una diminuzione della sopravvivenza a 5 anni.9
Le misurazioni VC e PISA sono solo modestamente affidabili per la distinzione tra MR grave e non grave, con una grande variazione nell’accordo interobserver.10 Tutte le misurazioni devono essere effettuate in una vista ingrandita per ridurre al minimo l’errore. Va notato che tutte le misurazioni effettuate in un singolo fotogramma sovrastimeranno MR che non è olosistolico, ad esempio nel prolasso MV quando MR è sistolico tardivo. L’applicazione di metodi color Doppler per la valutazione di MR grave deve essere eseguita in getti MR olosistolici. I parametri utilizzati per determinare MR grave si trovano nella tabella 2.
Tabella 2: Criteria for Severe MR4
|
Quantitative Measures |
Specific Criteria* |
|
EROA ≥0.4 cm2 |
Flail leaflet |
|
*Sicuramente grave se ≥4 criteri specifici |
|
Altri Ecocardiografica Modalità
Il test da sforzo può essere utile per valutare la capacità funzionale e sintomi associati con MR, in particolare se vi è un aumento delle pressioni in arteria polmonare (≥60 mmHg). La quantificazione della MR stessa può essere difficile a causa del flusso turbolento a frequenze cardiache elevate.
TEE è indicato per identificare il meccanismo di MR, in particolare quando TTE è inconcludente o per la pianificazione di procedure chirurgiche o percutanee. La capacità aggiuntiva dell’imaging 3D ad alta risoluzione e dell’interrogazione Doppler del flusso venoso polmonare in TEE è preziosa per differenziare MR moderato e grave e valutare i getti eccentrici. Tuttavia, deve essere usata cautela nell’interpretare l’imaging transesofageo perché la pressione arteriosa sistemica è spesso più bassa nel contesto della sedazione procedurale, l’angolazione degli angoli Doppler differisce tra TTE e TEE e la dimensione del getto può differire a causa di fattori tecnici.4
La risonanza magnetica cardiaca può essere utilizzata per fornire ulteriori misure di gravità della RM, in particolare quando l’imaging ecocardiografico è tecnicamente difficile o vi sono risultati discrepanti tra misurazioni 2D e Doppler o risultati clinici ed ecocardiografici. La risonanza magnetica cardiaca può essere utile per determinare il meccanismo di se il SIGNOR primario o secondario e fornisce informazioni complementari per il processo decisionale, come la vitalità del miocardio funzionale SIGNOR
Conclusione
SIGNOR dovrebbe essere valutato in maniera integrativa modo perché nessun singolo parametro è sufficiente per quantificare la gravità del SIGNOR Piuttosto, l’integrazione di tutte le informazioni cliniche e altri dati ecocardiografici tra cui camera di dimensioni e pressione polmonare è necessaria per fornire un’ottimale valutazione del SIGNOR gravità.
- Enriquez-Sarano M, Akins CW, Vahanian A. Rigurgito mitralico. Lancet 2009;373:1382-94.
- Dal-Bianco JP, Beaudoin J, Handschumacher MD, Levine RA. Meccanismi di base del rigurgito mitralico. Può J Cardiol 2014; 30:971-81.
- Otto CM, Bonow RO. “Cardiopatia valvolare.”In: Bonow RO, Mann DL, Zipes EP, Libby P, eds. Malattia di cuore di Braunwald: un libro di testo di medicina cardiovascolare. 9a ed. St. Louis, MO: Saunders; 2012.
- Zoghbi WA, Adams D, Bonow RO, et al. Raccomandazioni per la valutazione non invasiva del rigurgito valvolare nativo: Un rapporto della American Society of Ecocardiography Sviluppato in collaborazione con la Society for Cardiovascular Magnetic Resonance. J Am Soc Echocardiogr 2017;30: 303-71.
- Stout KK, Verrier ED. Rigurgito valvolare acuto. Circolazione 2009;119: 3232-41.
- Thavendiranathan P, Phelan D, Collier P, Thomas JD, Flamm SD, Marwick TH. Valutazione quantitativa del rigurgito mitralico: il modo migliore per farlo. JACC Cardiovasc Imaging 2012;5: 1161-75.
- Yosefy C, Hung J, Chua S, et al. Misurazione diretta dell’area della vena contratta mediante ecocardiografia 3-dimensionale in tempo reale per valutare la gravità del rigurgito mitralico. Am J Cardiol 2009;104: 978-83.
- Zeng X, Levine RA, Hua L, et al. Valore diagnostico dell’area vena contratta nella quantificazione della gravità del rigurgito mitralico mediante ecocardiografia color Doppler 3D. Circ Cardiovasc Imaging 2011; 4:506-13.
- Enriquez-Sarano M, Avierinos JF, Messika-Zeitoun D, et al. Determinanti quantitativi dell’esito del rigurgito mitralico asintomatico. N Engl J Med 2005;352: 875-83.
- Biner S, Rafique A, Rafii F, et al. Riproducibilità della superficie prossimale di isovelocità, della vena contratta e dell’area del getto rigurgitante per la valutazione della gravità del rigurgito mitralico. JACC Cardiovasc Imaging 2010;3:235-43.
Argomenti clinici: Aritmie e EP clinici, Insufficienza cardiaca e cardiomiopatie, Imaging non invasivo, Cardiopatia valvolare, Dispositivi impiantabili, Fibrillazione atriale / Aritmie sopraventricolari, Ecocardiografia / Ultrasuoni, Risonanza magnetica, Rigurgito mitralico
Parole chiave: La Diagnostica Per Immagini, La Fibrillazione Atriale, Le Cellule Del Sangue, La Pressione Sanguigna, Cardiomiopatia Ipertrofica, Chordae Tendineae, Sedazione Cosciente, Il Processo Decisionale, L’Ecocardiografia L’Ecocardiografia Doppler, Ecocardiografia, Transesofagea, Blocco Cardiaco, La Frequenza Cardiaca, Il Cuore Ventricoli, Imaging Tridimensionale, La Risonanza Magnetica, Della Valvola Mitrale, Prolasso Della Valvola Mitralica, Insufficienza Della Valvola Mitrale, Osservatore Variazione, Sale Operatorie, Dei Muscoli Papillari, Prolasso, Arteria Polmonare, Le Vene Polmonari, Raggio, Riproducibilità dei Risultati
< Torna a Annunci