Slingprocedures
Slingoperaties zijn enkele van de oudste uitgevoerde anti-incontinentieprocedures. Zij evolueerden van een poging om zowel de urethra te steunen als de toon van de urethrale sluitspier te recreëren of te vergroten verloren aan verwonding of atrofie. Deze procedures zijn ontworpen om de urethra te verkleinen, urethrale ondersteuning te bieden, de urethrale sluitingsdruk (UCP) te verhogen door externe compressie en de posterieure urethrovesical hoek te herstellen.7 het concept dat slingprocedures de UCP verhogen, is onlangs ter discussie gesteld omdat sommige vervolgstudies geen significante toename hebben aangetoond.8,9 hoewel er geen typische patiënt is als het gaat om de behandeling van urine-incontinentie, reserveren veel urogynecologen slingprocedures voor patiënten die eerder mislukte anti-incontinentieprocedures hebben gehad. Deze patiënten zijn vaak ernstig incontinent en vertonen weinig of geen urethrale mobiliteit bij stijgingen van de intra-abdominale druk. Hunucp is over het algemeen laag (< 20 cm H2O), en ze hebben lage Valsalva lekpuntdrukken (< 60 cmH2O). Dit zijn de algemeen aanvaarde diagnostische criteria voor intrinsieksphincterdeficiëntie.
de moderne sling procedure is voortgekomen uit een operatie beschreven door Giordano in 1907, waarbij gracilis spierkleppen werden getransplanteerd in de buurt van theurethra. In 1917 ontwikkelden de chirurgen Goebell, Frankenheim en Stoeckeleen sling procedure met behulp van pyramidalis spier met aangehechte rectus fascia. Nadat de spierbuiken vrij waren ontleed tot het niveau van de symphysis, werden de uiteinden achter het schaambeen doorgegeven en onder de urethra gehecht. De vesicale hals werd ook gepliceerd. In de jaren dertig nam de musculofasciale stroppen af en kwamen er stroppen die alleen uit fascia bestonden. In 1942 beschreef Aldridge een operatie die sterk leek opeen variant van de slingprocedure die vandaag nog wordt uitgevoerd. Hij ontleedde bilaterale strips van rectus fascia van het voorste aspect van de spier, waardoor de mediale delen aan de spier zijn bevestigd. De stropen van de fascia werden vervolgens door de spier getunneld, achter de symphysis gepasseerd en onder de urethra gehecht. De daaropvolgende jaren hebben geleid tot het gebruik van synthetische materialen voor stroppen en het gebruik van hechtbruggen en patch stroppen.10 huidige stroppen zijn meestal samengesteld uit fascia, hetzij kadaveric donortissue of weefsel geoogst van de patiënt zelf op het moment van de operatie.
Uithardingspercentages met sling procedures worden gemeld 70% tot 95%.11,12 de resultaten zijn vergelijkbaar, ongeacht het gebruikte slingmateriaal. De variabiliteit komt voort uit verschillen in techniek, definitie van genezing, en lengte van follow-up. Hoewel er veel meldingen zijn van genezingspercentages, is de documentatie van vroege en late complicaties slecht. In aanvulling op de risico ‘ s van bloeding, infectie en letsel aan lokale organen, moet men rekening houden met het effect van de procedure op het leegmaken. Er is een 2% tot 30% risico op ernstige voiding disfunctie of retentie.13 Deze schatting is voornamelijk gebaseerd op observatie en moet verder worden bestudeerd. Detrusor instabiliteit en diverse irritatieve blaassymptomen zoals frequentie en urgentie komen voor bij 2% tot 50% van de patiënten.14 helaas is het moeilijk te voorspellen welke patiënten deze complicaties zullen hebben. Deze symptomen verminderen vaak met de tijd en kunnen gewoonlijk farmacologisch worden behandeld. Minder vaak voorkomende complicaties zijn erosievan het sling materiaal (vaker bij synthetische slings), fistelsof sinus tract vorming, zenuwletsel of beknelling, en abces vorming. Zoals eerder vermeld, vanwege het waargenomen hogere percentage van potentiële complicaties, blijven veel bekkenchirurgen een retropubische urethropexy vormen als hun primaire anti-incontinentiechirurgie.
retropubische operaties
beide in deze sectie beschreven operaties hebben als gemeenschappelijk doel de identificatie van sterke periurethrale weefsels nabij de vesicula nek en de hechting van deze weefsels aan een ondersteunende structuur die aan het schaambeen is gehecht. Dit dient om de blaashals terug te brengen naar een intra-abdominallocatie, zodat het dezelfde transmurale druk ziet als de blaashals. Het is aangetoond dat de urethrale sluitingsdruk na deze procedures zowel toeneemt als afneemt en er wordt dus niet verondersteld een rol te spelen in hun mechanisme om continentie te bereiken.MARSHALL-MARCHETTI-KRANTZ
in 1949 rapporteerde Marshall de empirische waarneming dat het hechten van deperiurethrale weefsels aan het schaambeen de urinaire stress-incontinentie verlichtte na het onderzoeken van een patiënt met iatrogene incontinentie na vesicalneck resectie.17 de oorspronkelijke beschrijving riep voor nummer-1 chroomhechting, maar zowel de MMK en Burch procedures worden nu meestal uitgevoerd met permanentsutures. Toegang tot de retropubische ruimte wordt verkregen zoals beschreven. De blaashals wordt geïdentificeerd door het plaatsen van de niet-dominant hand inde vagina en palperen van de Foley bol met de wijsvinger en middelvinger. Terwijl de vaginale vingers worden verwijderd, wordt een kittner dissector gebruikt om tegentractie te plaatsen op het vetweefsel boven de periurethralfascia (Fig. 2A inzet). Een zachte vegen beweging reinigt gemakkelijk het vet weg, onthult de witte fascia hieronder. Deze dissectie staat de chirurg toe om goede beten van weefsel te nemen en bevordert hechting van het periurethrale weefsel aan de achterkant van de symfyse. Hoogte van de vaginale vinger machtigt de operator om een figuur te plaatsen-acht, volledige dikte (met uitzondering van het vaginale epitheel indien mogelijk) beet van weefsel (zie set van Fig. 2B). Een enkele hechting wordt geplaatst aan beide zijden van de urethrove verbinding op deze manier. Elke hechting wordt dan op zodanige wijze aan het periosteum of het vezelbeen van het schaambeen bevestigd dat de vesicale hals nauwelijks in contact wordt gebracht met het schaambeenbeenbeen (Fig. 3). Letsel aan de blaas en urineleiders wordt uitgesloten met cystoscopie, suprapubictelescopie, of opzettelijke cystotomie. Omdat de postoperatieve efficientie onvoorspelbaar is, is een suprapubische katheter de voorkeursmethode voor blaasdrainage.
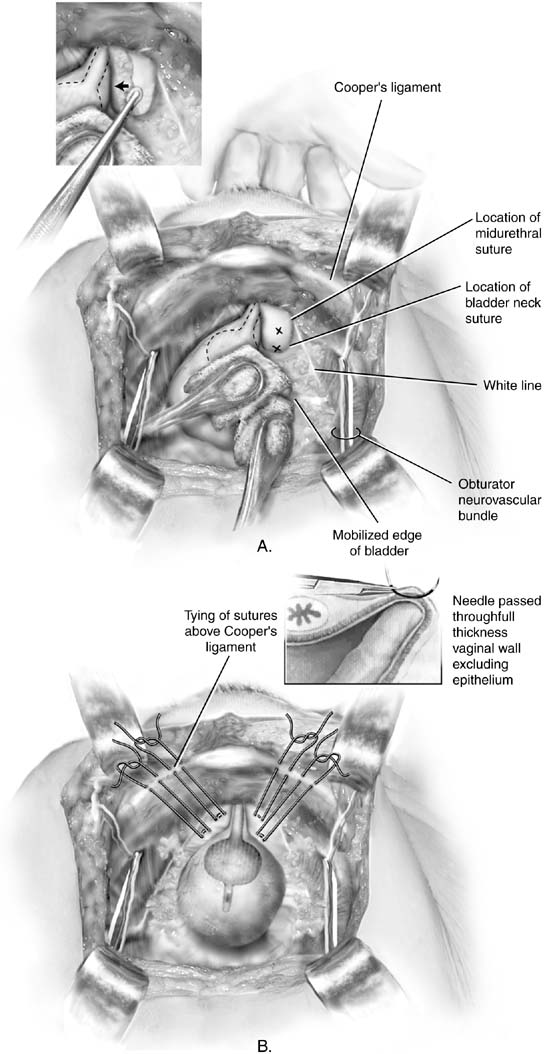 Fig. 2. A. Burch colposuspension. De blaas wordt voorzichtig gemobiliseerd om de tegenpolen met behulp van spons stokken. De voorste vaginale wand wordt verhoogd door de middelvinger van de niet-dominante hand van de chirurg. De positie van de hechtingen moet ten minste 2 cm lateraal aan de proximale urethra en blaashals zijn. Xs markeren de ideale plaatsing van de Burch colposuspensionsutures. Inzet: de voorste vaginale wand aan de rechterkant wordt geëvacueerd door een vaginale vinger. Een kittner dissector wordt doorgegeven op de top van de vinger, mobiliseert het vet mediaal. B. Burch colposuspension. Hechtingen zijn op de juiste wijze aangebracht aan beide zijden van de proximale urethra en de blaashals. Acht bits worden door de vagina genomen. Dubbelarmige hechtingen worden gebruikt zodat het uiteinde van elke hechting door het ligament van de ipsilateralCooper omhoog kan worden gebracht, waardoor de hechtingen boven het ligament kunnen worden gebonden. Invoegen: Detail van de hechting die over de vaginale vinger van de chirurg wordt geplaatst. De hechting moet vol-diktevaginale wand, met uitzondering van het epitheel. (Baggish MS, Karram MM,: Atlasof Bekkenanatomie en gynaecologische chirurgie. NewYork, Harcourt, 2001.)
Fig. 2. A. Burch colposuspension. De blaas wordt voorzichtig gemobiliseerd om de tegenpolen met behulp van spons stokken. De voorste vaginale wand wordt verhoogd door de middelvinger van de niet-dominante hand van de chirurg. De positie van de hechtingen moet ten minste 2 cm lateraal aan de proximale urethra en blaashals zijn. Xs markeren de ideale plaatsing van de Burch colposuspensionsutures. Inzet: de voorste vaginale wand aan de rechterkant wordt geëvacueerd door een vaginale vinger. Een kittner dissector wordt doorgegeven op de top van de vinger, mobiliseert het vet mediaal. B. Burch colposuspension. Hechtingen zijn op de juiste wijze aangebracht aan beide zijden van de proximale urethra en de blaashals. Acht bits worden door de vagina genomen. Dubbelarmige hechtingen worden gebruikt zodat het uiteinde van elke hechting door het ligament van de ipsilateralCooper omhoog kan worden gebracht, waardoor de hechtingen boven het ligament kunnen worden gebonden. Invoegen: Detail van de hechting die over de vaginale vinger van de chirurg wordt geplaatst. De hechting moet vol-diktevaginale wand, met uitzondering van het epitheel. (Baggish MS, Karram MM,: Atlasof Bekkenanatomie en gynaecologische chirurgie. NewYork, Harcourt, 2001.)
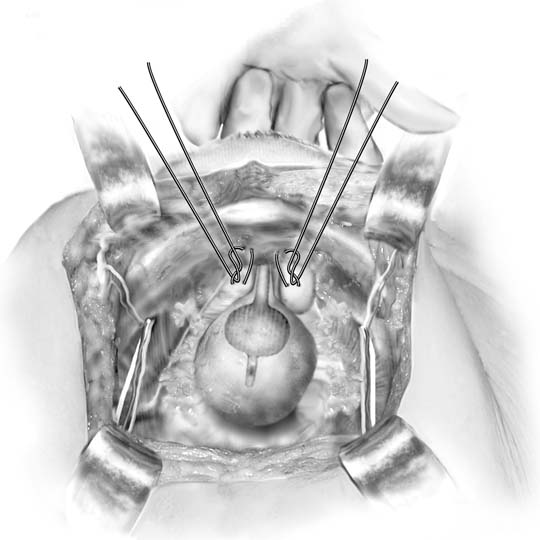 Fig. 3. Marshall-Marchetti-Krantz procedure. Een hechting wordt bilateraal geplaatst op het niveau van de blaashals en vervolgens in het periosteum van de schaambeensymfyse. (Baggish MS, Karram MM,: Atlas van Bekkenanatomie en gynaecologische chirurgie. New York, Harcourt, 2001.)
Fig. 3. Marshall-Marchetti-Krantz procedure. Een hechting wordt bilateraal geplaatst op het niveau van de blaashals en vervolgens in het periosteum van de schaambeensymfyse. (Baggish MS, Karram MM,: Atlas van Bekkenanatomie en gynaecologische chirurgie. New York, Harcourt, 2001.)
BURCH COLPOSUSPENSION
De Burch-procedure werd in 1962 beschreven nadat de initiatiefnemer van de procedure niet in staat was een adequaat periosteum te vinden bij een oudere patiënt bij wie hij een MMK-procedure probeerde uit te voeren.18 de retropubische ruimte wordt ingevoerd en voorbereid zoals beschreven voor de MMK-procedure. Twee permanente figuur-acht hechtingen worden geplaatst op eitherside van de blaashals. De proximale hechtingen worden 2 cm lateralop de blaashals geplaatst, en de distale hechtingen worden 2 cm lateralop het proximale derde van de urethra geplaatst (zie Fig. 2 bis). De uiteinden van elke hechting worden dan doorgegeven door Cooper ‘ S ligament ofwel door het gebruik van een gebogen Mayo-naald of met behulp van dubbel-armedsuture. Zodra alle hechtingen zijn geplaatst, verheft de chirurg de vagina, terwijl een assistent de hechtingen vastbindt met de knopen bovenop Cooper ‘ S ligament (zie Fig. 2B). De distale hechtingen zijn eerst gebonden. Wanneer voltooid, moet de chirurg in staat zijn om gemakkelijk twee vingers tussen het schaambeen en theurethra. Hechtbruggen zijn niet problematisch en zijn vaak aanwezig. Eenintravesische beoordeling wordt aanbevolen om er zeker van te zijn dat er geen blaasletsel of ureteraal letsel is opgetreden.
laparoscopische benaderingen van de Burch-procedure zijn ook beschreven. Retrospectieve en observationele studies suggereren genezingspercentages zijn vergelijkbaar met open procedures.19 er zijn drie prospectieve studies gepubliceerd waarin deze twee technieken worden vergeleken. Burtonin 1994 en Su in 1997 vonden de open benadering superieur (respectievelijk 97% Versus 73% en 96% Versus 80%).20,21 Fatthy en associates rapporteerden vergelijkbare genezingspercentages voor de open procedure in vergelijking met een gewijzigde laparoscopische benadering gevolgd-tot 18 maanden (85% vs. 88%) en vond minder morbiditeit en een korter verblijf in het ziekenhuis in de laparoscopische groep.22 helaas is het moeilijk vergelijkingen te maken tussen de open enlaparoscopische benaderingen die ondergeschikt zijn aan een groot aantal technische variaties (zoals die van de eigenlijke aanpak) ten opzichte van de traditionele procedure.
de genezingspercentages voor de retropubische procedures zijn vergelijkbaar, 65% tot 90%, na 1 tot 10 jaar.23,24 inderdaad, de enkele gerandomiseerde prospectieve studie die de Burch vergeleek met de MMK procedures vond geen significant verschil in genezingspercentage.23 Deze procedures hebben de tand des tijds doorstaan en er zijn gegevens over het succes op lange termijn. Dit geldt met name voor de Burch-procedure, die de meer bestudeerde van de twee operaties is. Het lijkt erop dat overuren het genezingspercentage van de retropubische schorsingen gestaag afneemt van 90% na 1 jaar tot ongeveer 70% na 10 jaar na de operatie, voordat een plateau wordt bereikt van 65% tot 70% bij patiënten die meer dan 20 jaar zijn opgevolgd.Complicaties van retropubische procedures zijn vergelijkbaar met sling procedures met enkele verschillen in incidentie. Omdat meer ontleding nodig isvoor retropubische procedures in vergelijking met sling procedures, zou men anticiperen op een hogere incidentie van infectieuze en hemorragische complicaties, maar minder zorgen over erosies en sinus tract vorming. Het risico van de novo detrusof instabiliteit wordt gemeld van 5% tot 27%, maar Alcalayand associates hebben gemeld bij patiënten met 10 jaar follow-up met een incidentie van 14%. Ze hebben ook gemeld voiding disfunctie in 22%.Een complicatie die uniek is voor retropubische suspensies is het voorkomen vanosteitis pubis, die optreedt in maximaal 2.5% van de patiënten die de MMK-procedure ondergaan. Langdurige studies van de Burch-procedure hebben een significante incidentie van prolapsvorming aangetoond. Rectocele is genoteerd in 11% tot 25% en enterocele in 4% tot 10% van de patiënten follow-up 10 tot 20 jaar.24
Paravaginale reparatie
een bespreking van de paravaginale reparatie is hier opgenomen omdat het een aretropubische procedure is. Het dient niet te worden beschouwd als een primaire anti-incontinentieoperatie. Het doel van deze operatie is om een specifiek atomisch defect te herstellen: scheiding van een of beide zijden van de endopelvicfasciale hangmat die normaal inzet op de Arcus tendineus fasciaepelvis (witte lijn) op de bekkenzijwand. In het verleden werd het gebruikt als middel om stressincontinentie te behandelen.26 hoewel het sommige vrouwen continent zal maken, vermoedelijk door verhoging van de blaashals, levert het geen blijvend resultaat op. Zoals Colombo en colleagues hebben aangetoond, is de Burch-procedure duidelijk beter voor de behandeling van incontinentie.Bij patiënten met paravaginale defecten met resulterende cystocele geassocieerd met stress-incontinentie, is een procedure genaamd paravaginal plus beschreven. In deze procedure worden de paravaginale defecten hersteld zoals beschreven in de volgende paragraaf, en Burch colposuspension sutures worden geplaatst zoals eerder beschreven (Fig. 4). Om de abdominale paravaginale reparatie uit te voeren, krijgt men toegang tot de retropubische ruimte zoals eerder beschreven. De ischiale wervelkolom en de aangehechte Arcus tendineus fascia dienen te worden geïdentificeerd. Paravaginale defectstypisch zijn gemakkelijk zichtbaar als een losstaand deel van de vaginafrom de witte lijn (Fig. 5A en 5C). Met behulp van de niet-dominant hand, verheft de chirurg de anterolateralvaginale sulcus aan de zijkant van het defect. Een volledige dikte (met uitzondering van hetitheel) figuur-acht beet van vaginaal weefsel wordt genomen met permanente hechting in de buurt van de vaginale apex en vervolgens gefixeerd op de witte lijn of fascia van de obturator internus spier 1-2 cm van de ischiale wervelkolom. Dit zit vast. Vervolgens worden drie of vier soortgelijke hechtingen zo geplaatst dat de uiteindelijke sutuur zo dicht mogelijk bij de ramus van de schaamstreek ligt (zie Fig. 5B).
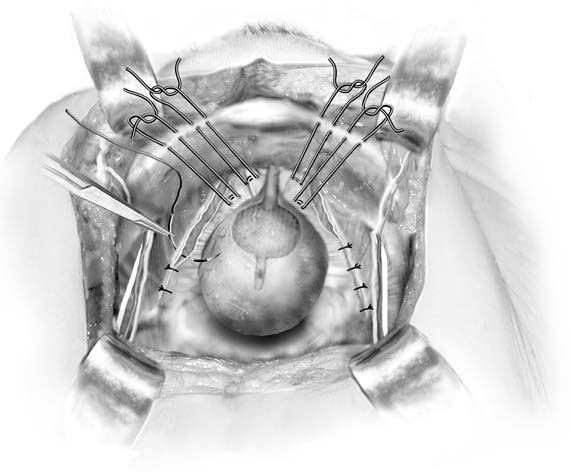 Fig. 4. Paravaginal plus. Bij patiënten met paravaginale defecten en urinaire stressincontinentie worden de paravaginale defecten hersteld en vervolgens worden Burch colposuspensionsutures geplaatst. (Baggish MS, Karram MM,: Atlas van Bekkenanatomie en gynaecologische chirurgie. New York, Harcourt, 2001.)
Fig. 4. Paravaginal plus. Bij patiënten met paravaginale defecten en urinaire stressincontinentie worden de paravaginale defecten hersteld en vervolgens worden Burch colposuspensionsutures geplaatst. (Baggish MS, Karram MM,: Atlas van Bekkenanatomie en gynaecologische chirurgie. New York, Harcourt, 2001.)
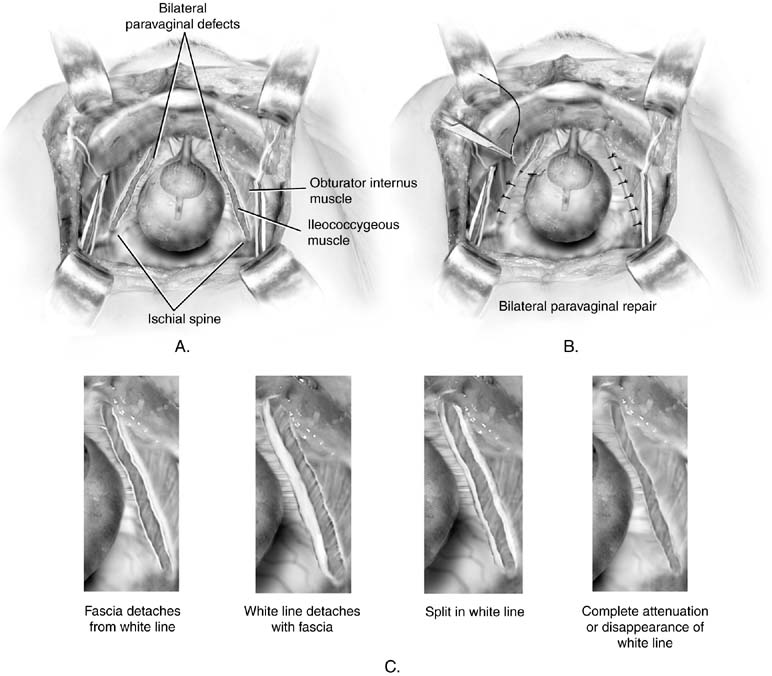 Fig. 5. A. Paravaginale defect. Bilaterale gebreken worden geïllustreerd. B. Reparatie van retropubische paravaginale defecten. De defecten worden hersteld door het plaatsen van de eerste hechting net distal aan de ischiale wervelkolom en werken aan de symphysis. C. Paravaginaal defect. Vier potentiële anatomische bevindingen bij patiënten metparavaginale defecten worden geïllustreerd. Alle resulteren in een wegvallen van thevagina met zijn onderliggende fascia van de zijbekken zijwand. (Baggish MS, Karram MM,: Atlas van Bekkenanatomie en gynaecologische chirurgie. New York, Harcourt, 2001.)
Fig. 5. A. Paravaginale defect. Bilaterale gebreken worden geïllustreerd. B. Reparatie van retropubische paravaginale defecten. De defecten worden hersteld door het plaatsen van de eerste hechting net distal aan de ischiale wervelkolom en werken aan de symphysis. C. Paravaginaal defect. Vier potentiële anatomische bevindingen bij patiënten metparavaginale defecten worden geïllustreerd. Alle resulteren in een wegvallen van thevagina met zijn onderliggende fascia van de zijbekken zijwand. (Baggish MS, Karram MM,: Atlas van Bekkenanatomie en gynaecologische chirurgie. New York, Harcourt, 2001.)
kunstmatige sluitspier
het gebruik van een kunstmatige sluitspier voor de behandeling van urinaire stress-incontinentie kan geschikt zijn in sommige gevallen van ernstig urineverlies. Het is een implanteerbaar apparaat dat de urethra afsluit, maar dat vrijwillig kan worden geopend, waardoor de patiënt haar blaas kan legen. Vanwege de technische moeilijkheden bij het plaatsen van een dergelijk apparaat en de vrij beperkte pool van geschikte patiënten, is dit middel van behandeling niet gewonenbrede acceptatie.
kunstmatige urinaire sluitspieren werden voor het eerst gebruikt in 1972. Verschillende aanpassingen hebben geresulteerd in geavanceerde apparaten die bestaan uit een manchet, een drukregelendeballon en een regelpomp (Fig. 6). De manchet wordt rond de blaashals geplaatst en de ballon wordt vastgezet in de retropubische ruimte. De pomp wordt onderhuids in de grote schaamlippen geplaatst (Fig. 7). De manchet is normaal gesproken in de geactiveerde toestand, waarin het wordt opgeblazen, waardoor de blaashals wordt gesloten. De ballon ziet veranderingen in intra-abdominale druk en reguleert stapsgewijs de druk die op de manchet wordt toegepast. Wanneer de patiënt moet leegmaken, knijpt ze de pomp in haar labium, die de manchet deactiveert. De manchet automatisch begint te herbladeren, maar duurt 3 minuten om dit te doen, waardoor de patiënt om te legen.
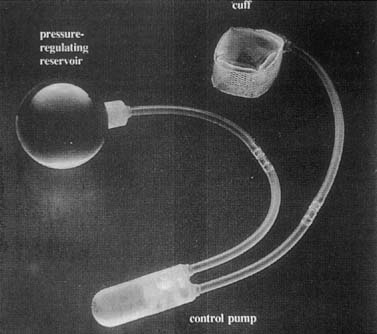 Fig. 6. AMS 800 kunstmatige urinaire sluitspier. Er is een kleine knop op controlpump voor activering en deactivering van het apparaat . (Walters MD, Karram MM,: Urogynecology and Reconstructive bekkenchirurgie, 2nd ed. St Louis, Mosby, 1999.)
Fig. 6. AMS 800 kunstmatige urinaire sluitspier. Er is een kleine knop op controlpump voor activering en deactivering van het apparaat . (Walters MD, Karram MM,: Urogynecology and Reconstructive bekkenchirurgie, 2nd ed. St Louis, Mosby, 1999.)
het complexe karakter van het hulpmiddel maakt ongemotiveerde en niet-extereuze patiëntenvoorkandidaten voor deze interventie. Andere contra-indicaties omvatten blaasoveractiviteit die niet kan worden gecontroleerd met medicatie of biofeedback en hoogwaardige vesicoureterale reflux. Er is ook het risico op infectie, erosie en storing van het apparaat. Korte termijnsuccess rates met de kunstmatige sluitspier worden gemeld 68% tot 100%, maar mechanische complicatie tarieven zijn zo hoog als 21%.14,28 bovendien lijken vrouwen met deze procedure gevoeliger te zijn voor erosies dan mannen, waarbij tot 56% van de vrouwen deze complicatie ervaart tegenover 23% bij mannen.29 een recente reeks van 68 vrouwen die gedurende een mediaan van 12 jaar werden opgevolgd, rapporteerde een totale continentiegraad van 81%, maar slechts 25 (37%) had het oorspronkelijke apparaat nog op zijn plaats, 17% had het apparaat vervangen voor mechanische storing en 46% had het apparaat verwijderd voor infectie van erosie.30