Migraine mimics zijn primaire of secundaire hoofdpijn stoornissen met kenmerken die gemeen hebben met migraine die kunnen leiden tot een foutieve, vals-positieve diagnose van migraine. Voor mensen op zoek naar zorg voor ernstige terugkerende hoofdpijn, migraine is de meest waarschijnlijke diagnose, het rechtvaardigen van een hoge index van verdenking voor migraine. Dit kan leiden tot fouten van overdiagnose en gemiste kansen om de aandoening die echt aanwezig is te behandelen. De mogelijkheid van migraine nabootsingen moet worden overwogen:
- op het moment van het eerste consult
- bij iedereen met de diagnose migraine die niet de verwachte respons op de behandeling heeft
- bij iedereen met de diagnose migraine, waarvan de kenmerken van hoofdpijn in de loop van de tijd veranderen.
een andere factor is dat er meer dan één diagnose aanwezig kan zijn (dat wil zeggen migraine en een andere aandoening). Onze voorgestelde diagnostische aanpak is samengevat in de figuur.
personen met terugkerende matige tot ernstige hoofdpijn als een prominent symptoom vereisen een zorgvuldige evaluatie. Die evaluatie begint meestal met de identificatie of uitsluiting van secundaire hoofdpijn stoornissen, gedefinieerd als hoofdpijn stoornissen toe te schrijven aan een andere ziekte. Een zorgvuldige geschiedenis wordt gevolgd door algemene medische en neurologische onderzoeken om te zoeken naar rode vlaggen, dat wil zeggen, klinische kenmerken die de mogelijkheid van een secundaire hoofdpijn stoornis suggereren. Wanneer rode vlaggen aanwezig zijn, wordt een gerichte diagnostische evaluatie uitgevoerd om vermoedelijke secundaire hoofdpijn stoornissen te ondersteunen of uit te sluiten.
hierin wordt eerst de diagnose van migraine nagebootst op het moment van het eerste consult, te beginnen met primaire hoofdpijn stoornissen en vervolgens over te gaan naar secundaire hoofdpijn stoornissen. Vervolgens overwegen we de mogelijkheid van migraine bootst later in de loop van de behandeling wanneer mensen hoofdpijn niet reageren op de behandeling zoals verwacht of wanneer hoofdpijn patronen veranderen. Tot slot overwegen we de mogelijkheid dat er meer dan 1 soort hoofdpijn aanwezig is.
primaire hoofdpijn stoornissen
kernkenmerken van migraine volgens de Internationale Classificatie van hoofdpijn stoornissen, 3e editie (ICHD-3) zijn vermeld in het kader.1 Hoewel de diagnostische criteria expliciet zijn, worden veel migraine functies ook gevonden in andere primaire hoofdpijn stoornissen. Bijvoorbeeld, kenmerkt unilaterale pijn zowel migraine als de trigeminale autonome cephalalgia ’s (TAC’ s). Bovendien vereisen de diagnoses van ICHD-3 dat de hoofdpijn wanorde niet beter door een andere voorwaarde wordt verantwoord. Deze schijnbaar eenvoudige verklaring betekent dat het voldoen aan de symptoomcriteria voor migraine niet voldoende is om een diagnose te stellen. De arts moet er ook voor zorgen dat er geen betere verklaring is voor de symptomen van de patiënt. Diagnostische fouten leiden vaak tot therapeutische vertraging.
Trigeminaal autonome Cefalalgia
de TAC ‘ s omvatten een groep primaire hoofdpijn stoornissen die het kenmerk hebben van unilaterale hoofdpijn met ipsilaterale craniale autonome symptomen, waaronder
- clusterhoofdpijn (CH)
- paroxysmale hemicranias (PH)
- hemicrania continua (HC) en
- kortdurende unilaterale neuralgiforme hoofdpijn aanvallen met of zonder conjunctivale injectie (sunct/Suna).
de TAC ‘ s worden van elkaar onderscheiden door aanvalsfrequentie, aanvalsduur en reactiepatronen op de behandeling. Allen kunnen met migraine worden verward omdat de eenzijdige pijn gemeenschappelijk aan allen is, en patronen van bijbehorende symptomen en behandelingsrespons voor de TAC ‘ s en migraine overlapping. De definiërende craniale autonome kenmerken van TAC ’s komen ook vaak voor bij migraine; ook de bijbehorende symptomen van migraine (dwz, misselijkheid, fotofobie, en fonofobie) zijn gemeenschappelijk in de TAC’ s.2
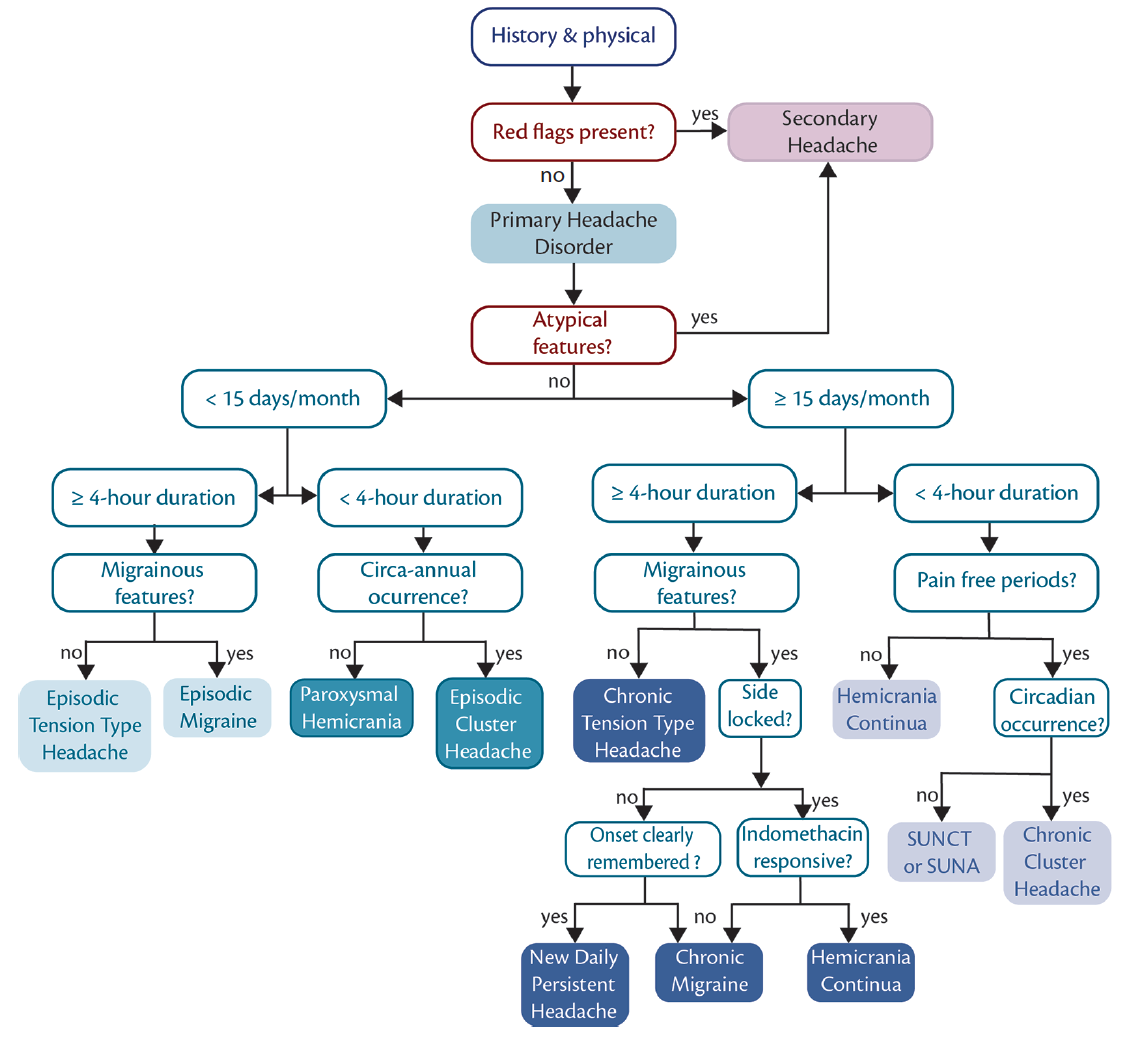
Klik om een grotere
figuur te tonen. Migraine bootst diagnostisch algoritme na. Een belangrijk element van de differentiële diagnose, na het uitsluiten van rode vlaggen en atypische kenmerken die wijzen op secundaire hoofdpijn, is het onderscheiden van frequentie en duur van hoofdpijn zodanig dat ze kunnen worden gegroepeerd (van links naar rechts) als minder frequente langdurige, minder frequente kortdurende, frequente langdurige en frequente kortdurende hoofdpijn. Afkortingen: SUNA, kortdurende unilaterale neuralgiforme hoofdpijn aanval; SUNCT, kortdurende unilaterale neuralgiforme hoofdpijn met conjunctivale injectie.
gekenmerkt door unilaterale ernstige pijn, duren Ch-aanvallen 15 tot 180 minuten met autonome kenmerken en soms een gevoel van rusteloosheid.1 geassocieerde symptomen die kenmerkend zijn voor migraine worden vaak gezien bij CH-aanvallen.3,4 met deze eigenschappen, en het verhoogde voorkomen van aanvallen, kan CH als chronische migraine verkeerd worden gediagnosticeerd. De eigenschappen die Ch van migraine onderscheiden zijn kortere aanvalsduur, circa-jaarlijkse en circadiaanse patronen, en rusteloosheid die tijdens een Ch aanval kan voorkomen.
Opmerkelijk voor de voortdurende hoofdpijn met exacerbaties van pijn, kan HC worden verward met migraine, vooral als de geschiedenis zich uitsluitend richt op de pijnlijke exacerbaties die kenmerkend zijn voor HC. Mensen met HC hebben vaak migraineuze functies.5 in een casusreeks werd opgemerkt dat 74% van de personen met HC geassocieerde symptomen van migraine had.6 Een andere studie suggereert 52% van de mensen correct gediagnosticeerd met HC werden aanvankelijk gediagnosticeerd met migraine.7 pijnvrije intervallen tussen exacerbaties geven de voorkeur aan een diagnose van migraine, terwijl de afwezigheid van pijnvrije intervallen HC begunstigt. Als de pijn is continu, en de hoofdpijn is kant vergrendeld met craniale autonome functies, moet HC sterk worden overwogen. Alleen focussen op exacerbaties en niet op de uitgangswaarde van pijn kan leiden tot een verkeerde diagnose van migraine of CH, afhankelijk van de duur van exacerbaties. Zelfs wanneer achtergrond continue hoofdpijn wordt rekening gehouden, is er nog steeds gevaar voor een verkeerde diagnose van HC als chronische migraine. Het kenmerk van een definitieve diagnose van HC is de absolute respons op indomethacine, wat leidt tot volledige pijnvrijheid en geen pijnherval zodra de juiste dosis is bereikt. Migraine kan reageren op indomethacine, maar zelden volledig en kan ook onvolledig reageren op andere niet-steroïde anti-inflammatoire. Met uitzondering van aanhoudende achtergrondhoofdpijn, deelt PH dezelfde kenmerken van HC. Mensen met PH hebben verschillende pijnvrije periodes.
met de hoogste frequentie en de kortste duur van de aanvallen zijn SUNCT / SUNA-aanvallen matige tot ernstige enkelvoudige tot meervoudige pijnstoringen van 1 tot 600 seconden.1 vergeleken met andere TAC ‘ s, omvat de differentiële diagnose voor SUNCT/SUNA vaker kortdurende neuralgiforme gezichtspijnsyndromen (bijv. trigeminale neuralgie) eerder dan migraine, simpelweg omdat de duur van migraine gewoonlijk 4 tot 72 uur is.
New Daily persistant Head
New daily persistant Head (NDPH) wordt gekarakteriseerd als een aanhoudende hoofdpijn, duidelijk onthouden vanaf het begin, mogelijk met kenmerken van spanningsachtige hoofdpijn, migraine, of beide die aanwezig is gedurende ten minste 3 maanden. Dit impliceert dat om het even welk hoofdpijnfenotype als primair beschouwd dat 3 maanden aanhoudt NDPH op de differentiële diagnose moet omvatten. Diagnostisch is het dilemma dat zowel spanning-type hoofdpijn als migraine chronische vormen hebben die hardnekkig kunnen zijn, waardoor het gemakkelijk is om NDPH voor chronische migraine verkeerd te diagnosticeren en vice versa. Deze kenmerkende uitdaging heeft velen ertoe gebracht om therapeutische methodes te onderzoeken die al deze hoofdpijnwanorde behandelen, hoewel dit eens als een onmogelijk doel werd beschouwd. OnabotulinumtoxinA, die voor behandeling van chronische migraine door de Food and Drug Administration (FDA) wordt goedgekeurd, verstrekt ook verbetering van hoofdpijn frequentie en ernst voor personen met NDPH over een periode van 12 maanden.8 notoir zeer moeilijk te behandelen, 9 strategieën voor NDPH vaak gericht op het verduidelijken van de hoofdpijn fenotype voor de beste kans op het bereiken van een doel in de richting van hoofdpijn vrijheid.
Hypnische hoofdpijn
De ICHD-3 beschrijft hypnische hoofdpijn als een vaak voorkomende hoofdpijn aanval zonder craniale autonome symptomen. Met aanvallen van maximaal 4 uur die zich tijdens de slaap ontwikkelen en vaak een persoon uit de slaap wekken, wordt hypnische hoofdpijn gemakkelijk verkeerd gediagnosticeerd als migraine. In een casusreeks van 23 mensen gediagnosticeerd met hypnische hoofdpijn, had ongeveer 70% ook een geschiedenis van migraine, die licht werpen op het feit dat deze wanorde naast elkaar kan bestaan.
secundaire hoofdpijn
sommige secundaire hoofdpijn stoornissen die migraine kunnen nabootsen, kunnen levensbedreigend zijn. Bepaalde rode vlaggen (De Rode Vlag lijst) kan verhogen de verdenking voor secundaire oorzaken, met inbegrip van snel begin van hoofdpijn, associatie van hoofdpijn met focale neurologische tekenen, en de eerste hoofdpijn begin in een persoon boven de leeftijd 50.11 het is ook belangrijk om te plagen uit alle unieke kenmerken van een nieuw presenteren hoofdpijn van die een persoon met een chronische hoofdpijn stoornis eerder heeft ervaren.
vasculaire secundaire hoofdpijn
arteriële dissectie. Hoofdpijn geassocieerd met cervicale of vertebrale arteriële dissectie kan op migraine lijken. Deze hoofdpijn kan unilateraal zijn en worden soms geassocieerd met misselijkheid en braken, evenals visuele stoornissen die doen denken aan aura en fotofobie.12,13 de ernst van de pijn en de duur van hoofdpijn geassocieerd met arteriële dissectie kan ook migraine nabootsen, hoewel het begin van de pijn sneller in dissectie kan zijn.1 Tekenen secundair aan cerebrale ischemie of sympathische compromis kan helpen differentiëren migraine van arteriële dissectie; echter, deze kunnen vaak op een later tijdstip na hoofdpijn en potentieel vertragen correcte diagnose.
Reuscelarteritis. De hoofdpijn geassocieerd met giant cell arteritis (GCA) kan ook migraineuze kenmerken hebben en kan worden geassocieerd met tijdelijk visueel verlies genoemd amaurosis fugax dat kan worden verward met visuele aura. Onder andere kenmerken van GCA, zou de aanwezigheid van systemische symptomen zoals gewichtsverlies, koorts en/of malaise en het begin van hoofdpijn na leeftijd 60 verdere workup voor deze voorwaarde moeten veroorzaken.14
beroerte en andere Vasculopathieën. Beroerte, intracraniale bloeding, veneuze sinustrombose, reversibele cerebrale vasoconstrictiesyndroom (RCVS) en genetische vasculopathieën kunnen gepaard gaan met hoofdpijn, waarvan sommige ook migraineuze kenmerken hebben.1 focale neurologische symptomen en tekenen en veranderingen in het niveau van alertheid rechtvaardigen verdere verkenning van de etiologie, hoewel deze kenmerken soms ook worden geassocieerd met migraine, waardoor vals-negatieve migraine diagnoses.
Thunderclap hoofdpijn. Wanneer er verdenking is voor vasculaire secundaire hoofdpijn, migraine moet een diagnose van uitsluiting zijn. Dit is vooral zo voor een hoofdpijn met thunderclap begin, die strenge evaluatie voor een secundaire oorzaak rechtvaardigt. Elke hoofdpijn met een begin bereiken piekintensiteit in minder dan 1 minuut is, per definitie, een hoofdpijn van thunderclap begin dat kan zinspelen op een subarachnoïde bloeding, hemorragische beroerte, RCVS, of zelfs hypofyse apoplexie. Nadat deze levensbedreigende aandoeningen zijn uitgesloten, moet terugkeren naar de overweging van migraine ook de mogelijkheid van primaire thunderclap hoofdpijn—dan genoemd crash migraine omvatten.
Transient Ischemic Attacks. Vaak verward voor migraine aura en vice versa, transient ischemic attacks (TIAs) hebben acute focale neurologische aanvang. Een studie vond bepaalde sociodemografische kenmerken met inbegrip van leeftijd, mannelijk geslacht, geschiedenis van vasculaire risicofactoren (bijv., hypertensie of hyperlipidemie), evenals een geschiedenis van meestal motor-type symptomen en symptomen die minder dan 1 uur duren om allen worden geassocieerd met Tia versus migraine aura. De auteurs waren echter van mening dat geen klinische elementen voldoende waren om onderscheid te maken tussen de twee entiteiten.15 Er is ook een relatie tussen migraine en TIA, onafhankelijk van aura. Een recente studie16 vond een hogere 1-jaar prevalentie van migraine zonder aura bij mensen die een TIA hadden ervaren. Ongeveer 13% van de personen die tia hadden ervaren een nieuw type van meestal migraine-achtige hoofdpijn. Personen met posterior circulation Tia ‘ s hadden meer kans op migraine-achtige hoofdpijn dan personen met anterior circulation TIA. Interessant is dat migraine-achtige hoofdpijn voor het eerst verscheen bij sommige personen met TIA. Dit illustreert het belang van het zoeken naar nieuwe of gewijzigde hoofdpijnbeschrijvingen omdat nieuwe of verergerde migraine potentieel een waarschuwingssignaal voor TIA kan zijn. Erkenning van deze waarschuwing kan hopelijk helpen voorkomen dat een mogelijke toekomstige beroerte. Omgekeerd kan een onjuiste diagnose van TIA bij een patiënt met migraine-aura resulteren in uitgebreide onderzoeken en ongerechtvaardigde plaatjesaggregatieremmers.
aan cerebrospinale Vochtdruk gerelateerde secundaire hoofdpijn
hoofdpijn geassocieerd met idiopathische intracraniale hypertensie (IIH) kan vaak worden verward met migraine. De demografie voor mensen met beide voorwaarde overlapping beduidend en IIH en migraine kunnen vaak comorbid zijn.17 hoofdpijn die verergeren bij het ontwaken, evenals andere positionele provocaties, pulsatile tinnitus, en papilledema moet bezorgdheid voor IIH verhogen. Lage druk hoofdpijn secundair aan een cerebrospinale vloeistof (CSF) Lek zijn ook belangrijk om te houden op de differentiële diagnose bij de evaluatie van patiënten met migraine, vooral als ze resistent zijn tegen veel migraine medicijnen. Deze hoofdpijnen neigen om bij het stijgen en/of later op de dag voor te komen hoewel dit patroon niet altijd duidelijk is.
hoofdpijn geassocieerd met neoplasmata
hoewel migraine niet het meest voorkomende hoofdpijn fenotype is bij personen met onderliggende hersentumoren, kan migraine een opvallend kenmerk zijn naast misselijkheid en braken, waardoor het moeilijk wordt om tot de juiste diagnose te komen. Precipitatie van hoofdpijn door de Valsalva manoeuvre en bukken rechtvaardigt onderzoek naar neoplasmata.19 in een studie van individuen met slijmachtige tumors, van degenen die hoofdpijn rapporteerden, omvatten de eigenschappen het meest meestal beschreven strenge kloppende pijn in de frontale of orbitale gebieden en hulp met rust,20 die beide gemeenschappelijk in migraine ook zijn. Een potentieel gevaarlijke situatie is wanneer iemand met een reeds bestaande diagnose van migraine die dan ontwikkelt een onderliggende hersentumor (primaire tumoren of metastase) heeft neoplasma-gerelateerde hoofdpijn of nieuwe symptomen ten onrechte toegeschreven aan migraine. Een recente studie vond dat de deelnemers met hersentumoren ook verhoogd risico van voorafgaande migraine diagnose hadden.21 Het is essentieel om waakzaam te blijven wanneer een individu migraine cursus verergert zonder een duidelijke verklaring.
infectieuze secundaire hoofdpijn
Meningitis wordt vaak geassocieerd met hoofdpijn, maar vertoont ook andere belangrijke bevindingen zoals koorts en nekstijfheid.Het is belangrijk om meningitis te overwegen bij iedereen met een voorgeschiedenis van hoofdpijn die een hoofdpijn heeft met meer prominente nekpijn, vooral in het kader van een veranderde mentale toestand. Misschien vaker, migraine kan zich voordoen als sinusitis en vice versa. Nasale symptomen kunnen gepaard gaan met migraine, 23 en gezichtspijn is prominent in migraine.Aanwezigheid van koorts en neusafscheiding is nuttig voor differentiatie. Sphenoïde sinusitis, in het bijzonder, kan vaak worden verkeerd gediagnosticeerd als migraine, omdat het beschikt over periorbitale pijn, misselijkheid en braken, maar zelden heeft neusafscheiding of postnasale infuus.25 onder talloze andere symptomen, kan de ziekte van Lyme vaak voorzien van hoofdpijn, met migraine semiologie verschijnen het vaakst.26 tandheelkundige infecties kunnen ook een oorzaak van secundaire hoofdpijn.1
toxische en metabole oorzaken van hoofdpijn
de scherpzinnige arts dient altijd toxische syndromen in zijn of haar differentiële diagnose te houden, vooral bij patiënten met acute hoofdpijn. Acute koolmonoxide vergiftiging vaak presenteert met frontale, kloppende, en continue pijn die kan worden over het hoofd gezien de aanzienlijke overlapping met migraine.27 veel medicijnen veroorzaken hoofdpijn als bijwerking, wat beruchter dan anderen, zoals fosfodiësteraseremmers.1
hypothyreoïdie wordt geassocieerd met hoofdpijn en een groot deel van de mensen met hoofdpijn toegeschreven aan hypothyreoïdie ervaren migraineuze kenmerken, waaronder pulsatiele kwaliteit van pijn, geassocieerde misselijkheid of braken, en langdurige duur.Nieuw optredende migraine met of zonder andere geassocieerde kenmerken van hypothyreoïdie of verergerende migraine bij een patiënt met een voorgeschiedenis van migraine moet schildklieronderzoek veroorzaken. Hypoglykemie, in het bijzonder postprandiale hypoglykemie, kan ook leiden tot migraineuze hoofdpijn,29,30 illustreren van het belang van het nemen van een goede geschiedenis. Het is mogelijk dat personen die een postprandiale hypoglycemische hoofdpijn hebben een aanleg voor migraine die wordt ontmaskerd door hypoglykemie.
andere hoofdpijn veroorzaakt
overmatig gebruik van medicatie (Moh) kan ook verkeerd worden gediagnosticeerd als migraine. Veel mensen met migraine die gebruik maken van abortieve medicijnen vaak hoofdpijn met migraineuze functies; in feite, medicatie overmatig gebruik is een risicofactor voor omzetting van episodische tot chronische migraine. (Zie Migraine Acute therapieën in deze kwestie) hoewel MOH is geclassificeerd als een secundaire hoofdpijn stoornis, is er debat over dit. Mensen die ervaren medicatie overmatig gebruik hebben vaak een reeds bestaande hoofdpijn stoornis zoals migraine.
hypertensie kan zich ook voordoen als migraineuze hoofdpijn of verergerende hoofdpijn bij een patiënt met een voorgeschiedenis van migraine; het controleren van de bloeddruk is een waardevol onderdeel van de evaluatie van hoofdpijn. Ernstige unilaterale orbitale hoofdpijn met bijbehorende visuele veranderingen of verlies van het gezichtsvermogen kan wijzen op acuut glaucoom, die dringende interventie vereist. Het is, opnieuw, cruciaal om nieuwe kenmerken van een unilaterale hoofdpijn te plagen die een andere etiologie dan migraine kunnen suggereren.De prevalentie van migraine is hoog bij mensen met onderliggende ontstekingsziekten zoals systemische lupus erythematosus.Epilepsie heeft ook veel kenmerken die vergelijkbaar zijn met migraine, wat kan leiden tot een Wederzijdse verkeerde diagnose. Focale aanvallen en epileptische aura kunnen migraine aura nabootsen. Visuele migraine aura kan worden verward voor occipitale aanvallen en vice versa, hoewel de symptomen zijn klassiek verschillend. Dit is verder gecompliceerd omdat occipitale aanvallen vaak worden gevolgd door migraine-achtige hoofdpijn.
Migraine is zowel een diagnose van inclusie als uitsluiting. Het is een diagnose van inclusie in die zin dat bepaalde klinische kenmerken aanwezig moeten zijn. Het is een diagnose van uitsluiting in die zin dat alternatieve primaire en secundaire aandoeningen moeten worden uitgesloten. Zodra de migraine wordt gediagnosticeerd, verminderen de doelstellingen van behandeling de frequentie en de strengheid van hoofdpijn, die tot een algemene verbetering van kwaliteit van leven leiden. Dit proces kan weken tot maanden duren als de juiste medicijnen worden geprobeerd. Zodra de hoofdpijn verbetert, kan het voortdurende beheer worden vereist om controle te behouden. Als hoofdpijn niet reageert op de behandeling zoals verwacht, moet de mogelijkheid van alternatieve diagnoses worden heroverwogen.
veranderingen in het hoofdpijn patroon
na een periode van gunstige respons op de behandeling kunnen mensen met migraine exacerbaties ervaren. Wanneer exacerbaties optreden, zijn er verschillende mogelijke verklaringen, waaronder verminderde therapietrouw of het ontstaan van exacerberende factoren zoals levensstress, hoofdletsel of overmatig gebruik van medicatie. Een andere mogelijkheid is dat een nieuw type van hoofdpijn, primaire of secundaire, heeft ontwikkeld in de setting van reeds bestaande migraine. In iedereen die met migraine wordt gediagnosticeerd, kan een subtiele verandering zoals overgang van episodisch voorkomen naar chronisch voorkomen of verandering in hoofdpijn semiologie de enige aanwijzing van een nieuwe primaire of secundaire hoofdpijn zijn. Daarom, bekendheid met de rode vlaggen en waakzaamheid voor de bekende reeds bestaande hoofdpijn stoornis kenmerken zijn van het grootste belang. Als onderzoek van rode vlaggen niet culmineert in een diagnose van een secundaire hoofdpijn stoornis, dan is het dilemma dat blijft is of de afwijking van de gebruikelijke hoofdpijn patroon vertegenwoordigt een nieuwe hoofdpijn stoornis of is slechts progressie van de reeds bestaande hoofdpijn stoornis. Zorgvuldige geschiedenis moet worden genomen om te helpen onderscheiden via identificatie van triggers, trauma, of mogelijke medicatie of stof overmatig gebruik.
conclusie
gezien de brede waaier van symptomen en hoofdpijn patronen die een expressie van migraine kunnen zijn, kan het moeilijk zijn om migraine goed te diagnosticeren, vooral bij een eerste bezoek. Valse positieven en valse negatieven van de diagnose bestaan vaak. Er is een overlapping in hoofdpijn kwaliteit en bijbehorende kenmerken, met inbegrip van autonome symptomen, onder verschillende primaire hoofdpijn stoornissen. Deze overlap benadrukt het belang van grondige geschiedenis nemen bij het evalueren van patiënten met hoofdpijn; het vermogen om subtiele functies te vinden die een patiënt ervaart, kan soms van groot belang zijn bij het maken van de juiste diagnose. Op dezelfde manier kunnen veel secundaire hoofdpijn stoornissen migraine nabootsen en als gevolg daarvan kan worden over het hoofd gezien, met potentieel ernstige gevolgen. Het is ook voordelig om te onthouden dat een persoon meer dan een enkele diagnose kan hebben; vaak comorbide voorwaarden met migraine vereisen een andere, meer expansieve behandelingsbenadering. Uiteindelijk liggen de antwoorden op onze evaluatie in een uitgebreide geschiedenis en lichamelijk onderzoek dat periodiek moet worden uitgedaagd, vooral bij afwezigheid van verbetering ondanks de behandeling.
openbaarmaking
RBL ontvangt onderzoekssteun van de National Institutes of Health, de Migraine Research Foundation en de National Headache Foundation; bezit aandelenopties in Eneura Therapeutics en Biohaven Holdings; fungeert als adviseur, adviserend bestuurslid, of heeft ontvangen honoraria van de American Academy of Neurology, Els, Allergan, American Headache Society, Amgen, Autonome Technologieën, Avanir, Biohaven, Biovision, Boston Scientific, Dr. Reddy ‘s, Electrocore, Eli Lilly, eNeura Therapeutics, GlaxoSmithKline, Merck, Pernix, Pfizer, Supernus, Teva, Trigemina, Vector, Vedanta; en ontvangt royalty’ s van Wolff Hoofdpijn 7e en 8e Editie, Oxford Druk op de Universiteit, 2009, Wiley, en Informa. CEA en AM-I hebben geen relaties die relevant zijn voor deze inhoud te onthullen.
1. Hoofdpijn Classificatiecomité van de International hoofdpijn Society. The international classification of headache disorders, 3rd Edition. Cephalalgie. 2013; 33(9);629-808.
2. Goadsby PJ, Lipton RB. Een overzicht van paroxysmale hemicranieën, SUNCT syndroom en andere kortdurende hoofdpijn met autonome functie, waaronder nieuwe gevallen. Hersenen. 1997; 120 (Pt 1): 1983-2209.
3. Uluduz D, Ayta S, Özge A, et al. Craniale autonome kenmerken bij migraine en migraineuze kenmerken bij clusterhoofdpijn. Noro Psikiyatr Ars. 2018;55(3):220-224.
4. Newman LC, Goadsby P, Lipton RB. Cluster en gerelateerde hoofdpijn. Med Clin North Am. 2001;85(4):997-1016.
5. Prakash S, Adroja B. Hemicrania continua. Ann Indian Acad Neurol. 2018; 21 (suppl 1): S23-S30.
6. Newman LC, Lipton RB, Solomon S. Hemicrania continua: ten new cases and a review of the literature. Neurologie. 1994;44(11):2111-2114.
7. Rossi P, Faroni J, Tassorelli C, Nappi G. (2009), Diagnostic delay and suboptimal management in a referral population with hemicrania continua. Hoofdpijn. 2009;49(2):227-234.
8. Ali A, Kriegler J, Tepper S, Vij B. Nieuwe dagelijkse aanhoudende hoofdpijn en onabotulinumtoxina therapie. Clin Neuropharmacol. 2019;42(1):1-3.
9. Nierenburg H, Newman LC. Update over nieuwe dagelijkse aanhoudende hoofdpijn. Curr Behandelopties Neurol. 2016;18(6):25.
10. Ruiz M, Mulero P, Pedraza MI, et al. Van waken naar slapen: migraine en hypnische hoofdpijn associatie bij een reeks van 23 patiënten. Hoofdpijn. 2015;55(1):167-173.
11. Dodick DW. Parels: hoofdpijn. Semin Neurol. 2010;30(1):74-81.
12. Donnelly A, Sinnott B, Boyle R, Rennie I. pas op voor de migraine van middelbare leeftijd: interne halsslagader dissectie die migraine nabootst op de spoedeisende hulp. BMJ Case Rep. 2017; pii: bcr-2017-221774.
13. Mirza Z, Hayward P, Hulbert D. spontane halsslagader dissectie presenteren als migraine-een diagnose niet te missen. J Acad Emerg Med. 1998;15(3):187-199.
14. Singh R., Sahbudin, Filer A. Nieuwe hoofdpijn met normale inflammatoire markers: een vroege atypische presentatie van giant cell arteritis. BMJ Case Rep. 2018; pii: bcr-2017-223240.
15. Fogang Y, Naeije G, Ligot N. Transient neurologic deficits: kan transient ischemic attacks worden onderscheiden van migraine aura zonder hoofdpijn? J Beroerte Cerebrovasc Dis. 2015;24(5):1047-1051.
16. Lebedeva ER, Gurary NM, Olesen J. hoofdpijn bij transient ischemic attacks. J Hoofdpijn Pijn. 2018;19(1):60.
17. Sina F, Razmeh S, Habibzadeh N, Zavari A, Nabovvati M. Migraine bij patiënten met idiopathische intracraniële hypertensie. Neurol Int. 2017;9(3):7280.
18. Leg CM. Lage druk in de cerebrospinale vloeistof hoofdpijn. Curr Behandelopties Neurol. 2002;4(5):357-363.
19. Forsyth PA, Posner JB. Hoofdpijn bij patiënten met hersentumoren: een studie bij 111 patiënten. Neurologie. 1993;43(9):1678-1683.
20. Gondim JA, De Almeida JP, de Albuquerque LA, Schops M, Gomes E, Ferraz T. hoofdpijn geassocieerd met hypofyse tumoren. J Hoofdpijn Pijn. 2009;10(1):15-20.
21. Chen CH, Sheu JJ, Lin YC, Lin HC. Associatie van migraine met hersentumoren: een landelijk bevolkingsonderzoek. J Hoofdpijn Pijn. 2018;19(1):111.
22. Angus-Leppan H. Migraine: imiteert, borderlands en kameleons. Pract Neurol. 2013;13(5):308-318
23. Cady RK, Schreiber CP. Sinus hoofdpijn of migraine? Overwegingen bij het maken van een differentiële diagnose. Neurologie. 2002; 58 (9 suppl 6): S10-S14.
24. Yoon, MS, Mueller D, Hansen N, et al. Prevalentie van gezichtspijn bij migraine: een populatie-gebaseerde studie. Cephalalgie. 2010;30(1):92-96.
25. Silberstein SD. Hoofdpijn als gevolg van neus-en paranasale sinusziekte. Neurol Clin. 2004;22(1):1-19.
26. Scelsa SN, Lipton RB, Sander H, Herskovitz S. hoofdpijn kenmerken bij gehospitaliseerde patiënten met de ziekte van Lyme. Hoofdpijn. 1995;35(3):125-130.
27. Hampson NB, Hampson LA. Kenmerken van hoofdpijn geassocieerd met acute koolmonoxidevergiftiging. Hoofdpijn. 2002;42(3):220-223.
28. Lima Carvalho MF, De Medeiros JS, Valença mm. hoofdpijn bij Recente aanvang hypothyreoïdie: revalentie, kenmerken en resultaat na behandeling met levothyroxine. Cephalalgie. 2017;37(10):938-946.
29. Candan FU. EHMTI-0229: een geval van migraine zoals hoofdpijn met postprandiale hypoglykemie behandeld met levensstijl veranderen. J Hoofdpijn Pijn. 2014; 15 (suppl 1): G39.
30. Jacome DE. Hypoglykemie rebound migraine. Hoofdpijn. 2001;41(9): 895-898.
31. Kristoffersen ES, Lundqvist C. medicatie-overgebruik hoofdpijn: epidemiologie, diagnose en behandeling. Ther Adv Drug Saf. 2014;5(2):87-99.
32. Glanz B, Venkatesan a, Schur PH, Lew RA, Khoshbin S. prevalentie van migraine bij patiënten met systemische lupus erythematosus. Hoofdpijn. 2001;41(3):285-289.
33. Panayiotopoulos, CP. “Migralepsie” en de Betekenis van het differentiëren van occipitale aanvallen voor migraine. Epilepsie. 2006;47(4):806-808.