Mitral niedomykalność (MR) jest powszechnym stwierdzeniem na echokardiografii, ale może być trudne do określenia ilościowego ze względu na wiele czynników dynamicznych, które wpływają na nasilenie MR i trójwymiarowy (3D) charakter strumienia.
Identyfikacja mechanizmu MR
MR powinna być najpierw zidentyfikowana jako pierwotna lub wtórna. Pierwotny MR jest najczęściej spowodowany zwyrodnieniem mięśniakowatym spowodowanym niedoborem fibroelastyki lub chorobą Barlowa. Nieprawidłowość może być ogniskowa lub rozproszone, powodując wypadanie zastawki mitralnej (MV).1 w wtórnym MR same ulotki są w normie, lub stopień nieprawidłowości ulotki nie jest wystarczający, aby spowodować stopień Mr. Zamiast tego nieprawidłowe tylne, boczne i wierzchołkowe przemieszczenie mięśni brodawkowych powoduje niekompletne zamknięcie listków mitralnych.2 często występuje uwidocznione uwiązanie lub zmniejszona ruchliwość listków mitralnych.3 przesunięcie wierzchołkowe, nieformalnie nazywane tethering, wskazuje na bardziej wierzchołkowy punkt koaptacji ulotki zamiast na płaszczyźnie pierścieniowej (Rysunek 1). Apical przemieszczenie lub tethering jest najlepiej oglądany w apical widoki czterokomorowe.
Rysunek 1
Rysunek 1

czynniki hemodynamiczne
MR ma charakter dynamiczny, dlatego ciężkość zależy od warunków obciążenia, takich jak stan objętości lub ogólnoustrojowe ciśnienie krwi pacjenta. Stopień MR w badaniu echokardiograficznym (ang. transthoracic echocardiography, TTE) u pacjenta na jawie jest zwykle cięższy niż w badaniu przez przełyk w świadomej sedacji lub na sali operacyjnej w kontekście wielu leków wazoaktywnych. W kontekście MR spowodowanego skurczowym przednim ruchem MV, najczęściej wiąże się to z kardiomiopatią przerostową lub po naprawie MV pierścieniem anuloplastycznym; w takich sytuacjach objętość lewej komory (LV) znacząco wpływa na rozwój Mr. Zmiany w rytmie serca, w tym stymulacja prawej komory, wydłużony odstęp PR, przedwczesne kompleksy komorowe i blok serca mogą wpływać na ocenę nasilenia Mr.4
w ostrym MR z powodu pęknięcia strun ścięgnistych, pękniętego mięśnia brodawkowatego lub perforacji ulotki, proksymalny i dystalny kolor strumienia MR są często ekscentrycznie zorientowane i dlatego mogą być niedoszacowane.5 Ważne jest, aby zeskanować linię koaptacji ulotki, aby w pełni uchwycić strumień MR. W takich sytuacjach ocena etiologii MR, obecność hiperdynamicznej funkcji LV, odwrócenie przepływu skurczowego w żyłach płucnych i wyniki kliniczne powinny być wystarczające do uzasadnienia diagnozy ciężkiego Mr.
ilościowa ocena ciężkości Mr
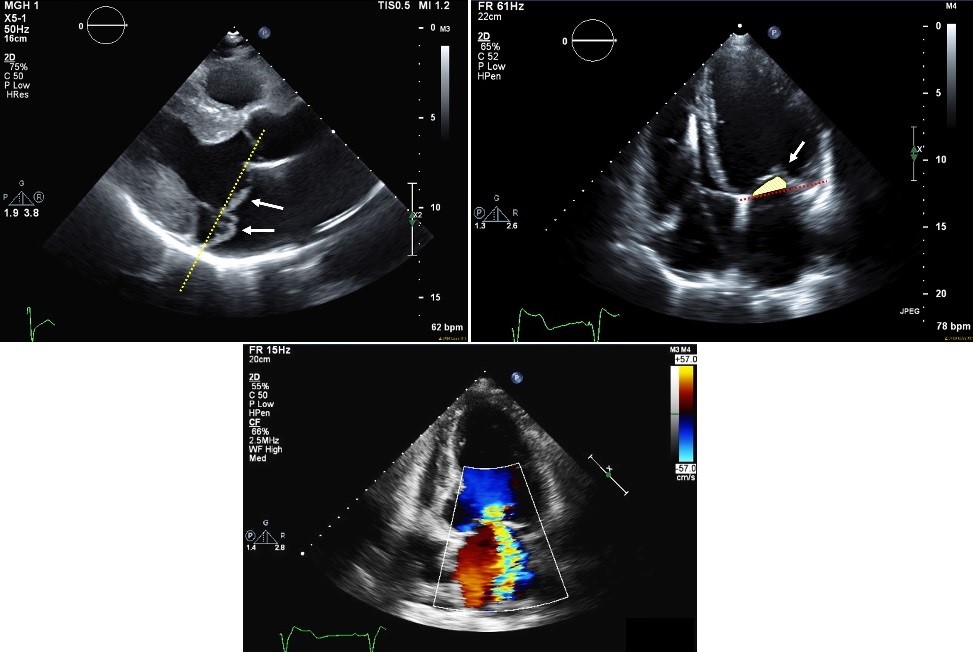
Doppler przepływu kolorów zapewnia trzy metody oceny stopnia MR. Dystalny obszar strumienia w stosunku do obszaru lewego przedsionka jest najbardziej intuicyjną, ale często najmniej niezawodną metodą, ponieważ obszar przepływu koloru zależy od czynników obciążenia, takich jak ciśnienie jazdy (ogólnoustrojowe ciśnienie krwi), stan objętości pacjenta, kształt otworu zwrotnego i pęd komórek krwi, które mogą zostać utracone w bardzo ekscentrycznych dżetach. Jeśli otwór zwrotny jest cienki i wąski, obszar przepływu koloru zmieni się w zależności od kąta nachylenia sondy. Ustawienia maszyny, takie jak wzmocnienie dopplerowskie i częstotliwość przetwornika, mogą również wpływać na obszar strumienia.4 obszar strumienia jest zwykle oceniany w widokach wierzchołkowych (Rysunek 1), chociaż można użyć wszystkich widoków, w których dystalny obszar strumienia jest najlepiej zobrazowany. Dystalne obszary odrzutowe są najlepiej używane z centralnymi dyszami, ponieważ mimośrodowe dysze są często niedoceniane przez dystalny obszar odrzutowy.
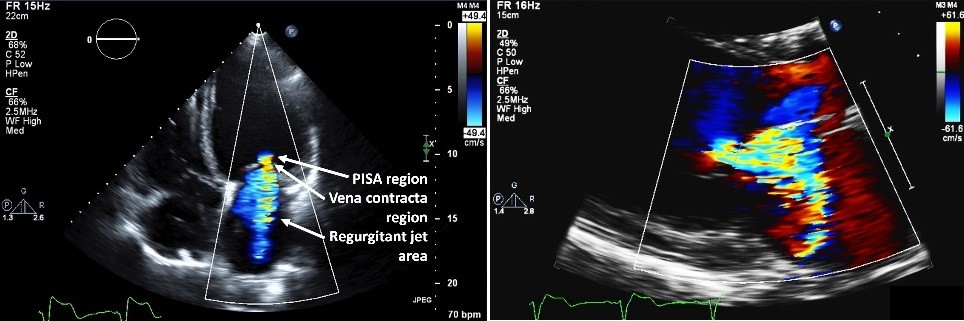
szerokość Vena contracta (VC), najwęższa część Mr jet najlepiej oceniana w widoku parasternalnej długiej osi (Rysunek 2), jest stosunkowo niezależną od obciążenia miarą ciężkości MR. Zakłada okrągły otwór i z tego powodu szerokość VC ma tendencję do lekceważenia wtórnego MR lub MR z niekolistym otworem. Rama o największej szerokości VC powinna być używana do pomiaru, a punkt czasowy cyklu pracy serca, który jest używany do pomiaru, może się różnić w zależności od etiologii. Granica Nyquista powinna wynosić ≥50 cm / s,a wzmocnienie powinno zostać zwiększone tak, aby było tuż poniżej progu, przy którym występuje szum kolorowy, 6 w celu optymalizacji rozdzielczości Dopplera kolorów, aby dokładniej zmierzyć szerokość VC. Samej skali nie należy zmniejszać (ryc. 2). Wykazano, że zastosowanie kierowanej 3D szerokości VC poprawia odtwarzalność pomiaru i ściślej koreluje z efektywnym obszarem otworu zwrotnego (EROA).7 stwierdzono również, że pomiar obszaru 3D VC koreluje bliżej z EROA niż szacowanie za pomocą metody dwuwymiarowej (2D) proksymalnej powierzchni isovelocity (PISA).8
Rysunek 2
Rysunek 2

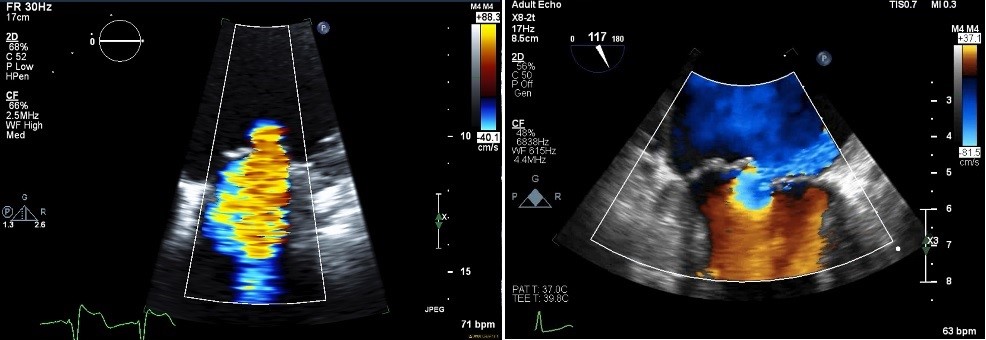
konwergencja przepływu, czyli PISA, jest używana do obliczania EROA za pomocą wzoru z tabeli 1. Aby wykonać ten pomiar, należy wykonać następujące kroki:
- region Pizy należy powiększyć, aby zoptymalizować pomiar Pizy.
- wartość wyjściowa powinna być dostosowana w kierunku strumienia zwrotnego. Służy to zwiększeniu strefy PISA do pomiaru promienia. W przypadku widoków wierzchołkowych poprzecznych linia bazowa jest przesunięta w dół. Optymalnym poziomem przesunięcia początkowego jest punkt, w którym można dokładnie zmierzyć promień PISA bez uwzględniania przypadkowego przepływu krwi w jamie LV. Zwykle mieści się to w zakresie 30-40 cm / sek. Jeśli region PISA jest szczególnie duży, na przykład w bardzo dużych dżetach MR, zakres przesunięcia linii bazowej może być mniejszy.
- promień powinien być mierzony od punktu aliasingu barwnego (czerwona / żółta granica) do aspektu komorowego listków mitralnych lub poziomu pomiaru VC(ryc. 3). Korekcja kąta może być stosowana, jeśli PISA uderza w ulotki lub ścianę LV.4
Tabela 1: dopplerowskie metody oceny nasilenia MR

Rysunek 3
Rysunek 3

ponownie, założeniem w użyciu PISA do szacowania MR jest pojedynczy okrągły otwór zwrotny. Tak więc, w wtórnym MR, PISA 2D może spowodować niedoszacowanie ciężkości. Wykazano, że EROA o powierzchni ≥0,4 cm2 jest prognostyczna dla zmniejszenia 5-letniego przeżycia.9
pomiary VC i PISA są jedynie skromnie wiarygodne dla rozróżnienia pomiędzy poważnymi i niedrogimi MR, z dużą różnicą w umowie międzyobserver.10 Wszystkie pomiary powinny być wykonane w powiększeniu, aby zminimalizować błąd. Należy zauważyć, że wszystkie pomiary wykonane w jednej ramce przeceniają MR, który nie jest holosystoliczny, na przykład w wypadaniu MV, gdy MR jest późnym skurczem. Zastosowanie kolorowych metod dopplerowskich do oceny ciężkiego MR powinno być wykonywane w holosystolicznych strumieniach MR. Parametry użyte do określenia ciężkiego MR przedstawiono w tabeli 2.
Tabela 2: Criteria for Severe MR4
|
Quantitative Measures |
Specific Criteria* |
|
EROA ≥0.4 cm2 |
Flail leaflet |
|
*zdecydowanie ciężkie, jeśli ≥4 specyficzne kryteria |
|
Inne metody echokardiograficzne
testy wysiłkowe mogą być przydatne do oceny zdolności czynnościowych i objawów związanych z MR, szczególnie jeśli występuje wzrost ciśnienia w tętnicy płucnej (≥60 mmHg). Kwantyfikacja MR może być trudna ze względu na turbulentny przepływ przy wysokich tętnach.
TEE jest wskazany do identyfikacji mechanizmu MR, szczególnie gdy TTE jest niejednoznaczne lub do planowania zabiegów chirurgicznych lub przezskórnych. Dodatkowe możliwości obrazowania 3D o wysokiej rozdzielczości, jak również dopplerowskie badanie przepływu żył płucnych w TEE są cenne w różnicowaniu umiarkowanego i ciężkiego MR oraz ocenie mimośrodowych strumieni. Należy jednak zachować ostrożność w interpretacji obrazowania przełykowego, ponieważ układowe ciśnienie krwi jest często niższe w kontekście sedacji proceduralnej, kątowanie kątów Dopplera różni się między TTE i TEE, a rozmiar strumienia może się różnić ze względu na czynniki techniczne.4
rezonans magnetyczny serca może być stosowany w celu zapewnienia dodatkowych pomiarów stopnia zaawansowania MR, szczególnie gdy obrazowanie echokardiograficzne jest technicznie trudne lub istnieją rozbieżności między pomiarami 2D i dopplerowskimi lub wynikami klinicznymi i echokardiograficznymi. Kardiologiczny rezonans magnetyczny może być pomocny w określeniu mechanizmu, czy MR jest pierwotnym czy wtórnym i dostarcza informacji pomocniczych do podejmowania decyzji, takich jak żywotność mięśnia sercowego w czynnościowym Mr.
wnioski
MR powinien być oceniany w sposób integracyjny, ponieważ żaden pojedynczy parametr nie jest odpowiedni do ilościowego określenia ciężkości Mr. integracja wszystkich informacji klinicznych i innych danych echokardiograficznych, w tym wielkości komory i ciśnienia płucnego, jest konieczna do zapewnienia optymalnej oceny ciężkości MR.
- Enriquez-Sarano M, Akins CW, Vahanian A. mitral regurgitation. Lancet 2009; 373: 1382-94.
- Dal-Bianco JP, Beaudoin J, Handschumacher MD, Levine RA. Podstawowe mechanizmy niedomykalności mitralnej. Can J Cardiol 2014; 30: 971-81.
- Otto CM, Bonow RO. „Choroby Zastawkowe Serca.”In: Bonow RO, Mann DL, ZIPES EP, Libby P, eds. Braunwald ’ s Heart Disease: A Textbook of Cardiovascular Medicine. 9.ed. St. Louis, MO: Saunders; 2012.
- Zoghbi WA, Adams D, Bonow RO, et al. Zalecenia dotyczące nieinwazyjnej oceny natywnej niedomykalności zastawkowej: Raport Amerykańskiego Towarzystwa echokardiografii opracowany we współpracy z Society for Cardiovascular Magnetic Resonance. J Am Soc Echocardiogr 2017;30: 303-71.
- Stout KK, Verrier ED. Ostra niedomykalność zastawek. Obieg 2009;119: 3232-41.
- Thavendiranathan P, Phelan D, Collier P, Thomas JD, Flamm SD, Marwick TH. Ocena ilościowa niedomykalności mitralnej: jak najlepiej to zrobić. JACC Cardiovasc Imaging 2012; 5: 1161-75.
- Yosefy C, Hung J, Chua S, et al. Bezpośredni pomiar obszaru vena contracta za pomocą trójwymiarowej echokardiografii w czasie rzeczywistym w celu oceny nasilenia niedomykalności mitralnej. Am J Cardiol 2009;104: 978-83.
- Zeng X, Levine RA, Hua L, et al. Wartość diagnostyczna obszaru vena contracta w kwantyfikacji nasilenia niedomykalności mitralnej metodą echokardiografii 3D color Doppler. Circ Cardiovasc Imaging 2011;4: 506-13.
- Enriquez-Sarano M, Avierinos JF, Messika-Zeitoun D, et al. Ilościowe uwarunkowania wyniku bezobjawowej niedomykalności mitralnej. N Engl J Med 2005; 352: 875-83.
- Biner S, Rafique a, Rafii F, et al. Odtwarzalność proksymalnego obszaru powierzchni isovelocity, vena contracta i obszaru Jet regurgitant do oceny nasilenia niedomykalności mitralnej. JACC Cardiovasc Imaging 2010;3: 235-43.
tematy kliniczne: arytmie i kliniczne EP, niewydolność serca i kardiomiopatie, obrazowanie nieinwazyjne, zastawkowe choroby serca, urządzenia do implantacji, migotanie przedsionków/arytmie nadkomorowe, echokardiografia/USG, rezonans magnetyczny, niedomykalność mitralna
słowa kluczowe: Diagnostyka Obrazowa, migotanie przedsionków, krwinki, ciśnienie krwi, kardiomiopatia, hipertroficzne, Akordae Tendineae, świadoma sedacja, podejmowanie decyzji, echokardiografia, echokardiografia, Doppler, echokardiografia, przełyk, blok serca, tętno, komory serca, obrazowanie, trójwymiarowe, rezonans magnetyczny, zastawka mitralna, wypadanie zastawki mitralnej, niewydolność zastawki mitralnej, zmienność obserwatora, sale operacyjne, mięśnie brodawkowe, wypadanie, tętnica płucna, żyły płucne, Promień, odtwarzalność wyników
powrót do listy ofert