procedury procy
operacje procy są jednymi z najstarszych procedur przeciw nietrzymaniu moczu. Wyewoluowały one z próby zarówno podtrzymania cewki moczowej, jak i odtworzenia lub powiększenia napięcia zwieracza cewki moczowej utraconego na skutek urazu lub zaniku. Procedury te mają na celu zwężenie cewki moczowej, zapewnienie wsparcia cewki moczowej, zwiększenie ciśnienia zamknięcia cewki moczowej (UCP) przez zewnętrzną kompresję i przywrócenie tylnego kąta cewki moczowej.7 koncepcja, że procedury procy zwiększają UCP, została ostatnio zakwestionowana, ponieważ niektóre badania kontynuacyjne nie wykazały znaczącego wzrostu.8,9 chociaż nie ma typowego pacjenta, jeśli chodzi o leczenie moczu, wielu uroginekologów rezerwuje procedury procy dla pacjentów, którzy mieli wcześniej nieudane procedury przeciw nietrzymaniu moczu. Tepacjenci są często poważnie nietrzymania moczu i wykazują niewielkiel ruchomości cewki moczowej podczas wzrostu ciśnienia w jamie brzusznej. Ich temperatura jest zwykle niska (< 20 cm H2O) i mają niskie ciśnienie Valsalva przeciek punktu (< 60 cmH2O). Są to ogólnie przyjęte kryteria diagnostyczne dla wrodzonegozaburzenia wewnętrznego.
nowoczesna procedura slingowa wyewoluowała z operacji opisanej przez Giordanoina 1907, w której przeszczepiono płaty mięśniowe gracilis w pobliżu cewki moczowej. W 1917 r. chirurdzy Goebell, Frankenheim i Stoeckel opracowali procedurę procy z użyciem mięśnia piramidalnego z dołączoną powięzią prostaty. Po rozcięciu brzucha mięśniowego do poziomu symfizy, końce przepuszczono za kością łonową i zaszyto poniżej cewki moczowej. Szyja pęcherzowa była również spleciona. W latach 30. nastąpił spadek masy mięśniowo-powięziowej i pojawienie się zawiesin składających się wyłącznie z powięzi. W 1942 Aldridge opisał operację, która bardzo przypomina wariant procedury procy wykonywanej do dziś. Wydzielił boczne paski powięzi prostaty z przedniego aspektu mięśni, pozostawiając przyśrodkowe części przyczepione do mięśnia. Paski powięzi były następnie drążone przez mięsień, przepuszczane za tęsymfizą i zszywane poniżej cewki moczowej. Kolejne lata przyniosły wykorzystanie materiałów syntetycznych do zawiesi oraz zastosowanie mostów szwów i zawiesi łatek.10 zawiesin prądowych składa się zazwyczaj z powięzi, albo z tkanki pobranej od samej pacjentki w czasie operacji.
wskaźniki utwardzania z procedurami sling są zgłaszane na 70% do 95%.11,12 wyniki są podobne niezależnie od rodzaju użytego materiału zawiesia. Zmienność wynika z różnic w technice, definicji leczenia i długości obserwacji. Chociaż doniesienia o szybkości utwardzania są obfite, documentationof wczesnych i późnych powikłań jest słaba. Oprócz ryzyka krwotoku, infekcji i urazów narządów lokalnych, należy rozważyć wpływ procedury na unieważnienie. Istnieje od 2% do 30% ryzyko ciężkiej dysfunkcji lub zatrzymania oddawania moczu.13 oszacowanie to opiera się głównie na obserwacji i wymaga dalszych badań. Niestabilność wypieracza i różne objawy drażniącego pęcherza moczowego, takie jak częstość i pilność występują w dowolnym miejscu od 2% do 50% pacjentów.14 niestety trudno jest przewidzieć, którzy pacjenci będą mieli te powikłania. Objawy te często zmniejszają się z czasem i zwykle mogąleczyć farmakologicznie. Rzadziej spotykane powikłania obejmują erozję materiału zawiesiny (częściej z syntetycznymi zawiesinami), tworzenie przetoki lub dróg zatokowych, uszkodzenie nerwów lub uwięzienie i ropień. Jak wcześniej wspomniano, ze względu na postrzeganą wyższość potencjalnych powikłań, wielu chirurgów miednicy nadal toperform zarośniętą cewkę moczową jako ich pierwotnego anty-nietrzymanie moczu.
operacje Zaoczodołowe
obie operacje opisane w tej sekcji mają za wspólny cel identyfikację silnych tkanek okołocewkowych w pobliżu szyjki pęcherzyka oraz zszywanie tych tkanek do struktury podtrzymującej przymocowanej do łona. Służy to do powrotu szyi pęcherza moczowego do wewnątrz brzucha, aby widział takie same ciśnienie przezmuralne jak pęcherz. Wykazano, że ciśnienie zamknięcia cewki moczowej zarówno wzrasta, jak i zmniejsza się po tych procedurach, dlatego nie uważa się, że odgrywa rolę w ich mechanizmie osiągania kontynencji.15,16
MARSHALL-MARCHETTI-KRANTZ
w 1949 r.Marshall przedstawił empiryczną obserwację, zgodnie z którą zszywanie tkanek przezcewkowych do kości łonowej łagodzi nietrzymanie moczu po zbadaniu pacjenta z nietrzymaniem jatrogennym po resekcji pęcherza moczowego.17 pierwotny opis zakładał szwy chromowe numer 1, ale procedury MMK i Burcha są obecnie zazwyczaj wykonywane z trwałością. Dostęp do przestrzeni zarośniętej uzyskuje się zgodnie z opisem. Szyja pęcherzyka jest identyfikowana poprzez umieszczenie nie dominującej dłoni w pochwie i palpowanie żarówki Foley palcami wskazującymi i środkowymi. Podczas przesuwania palców pochwy stosuje się rozrusznik Kittnera, który umieszcza kontrakcję na tkance tłuszczowej leżącej na powierzchni okołooczaszki (rys. 2A wstawka). Delikatny ruch zamiatania łatwo oczyszcza tłuszcz, odsłaniając białą powięź poniżej. Ten rozwarstwienie pozwala chirurgowi pobraćdobre ukąszenia tkanki i sprzyja przyleganiu tkanki okołocewkowej do tylnej części spojenia. Uniesienie palca pochwy pozwala operatorowi na umieszczenie cyfry ósmej, pełnej grubości (z wyłączeniem nabłonka pochwy, jeśli to możliwe) ukąszenia tkanki (patrz Zestaw rys. 2b). Pojedynczy szew jest umieszczony po obu stronach złącza cewkowo-moczowego w ten sposób. Każdy szew jest następnie przymocowany do okostnej lub włókna kości łonowej w taki sposób, że szyjka pęcherzykowa ledwo stykała się z spojeniem łonowym (rys. 3). Uraz pęcherza moczowego i moczowodów jest wykluczony za pomocą cystoskopii, suprapubicteleskopii lub celowej cystotomii. Ponieważ pooperacyjna sprawność zwijania jest nieprzewidywalna, cewnik nadżerkowy jest preferowaną metodą drenażu pęcherza moczowego.
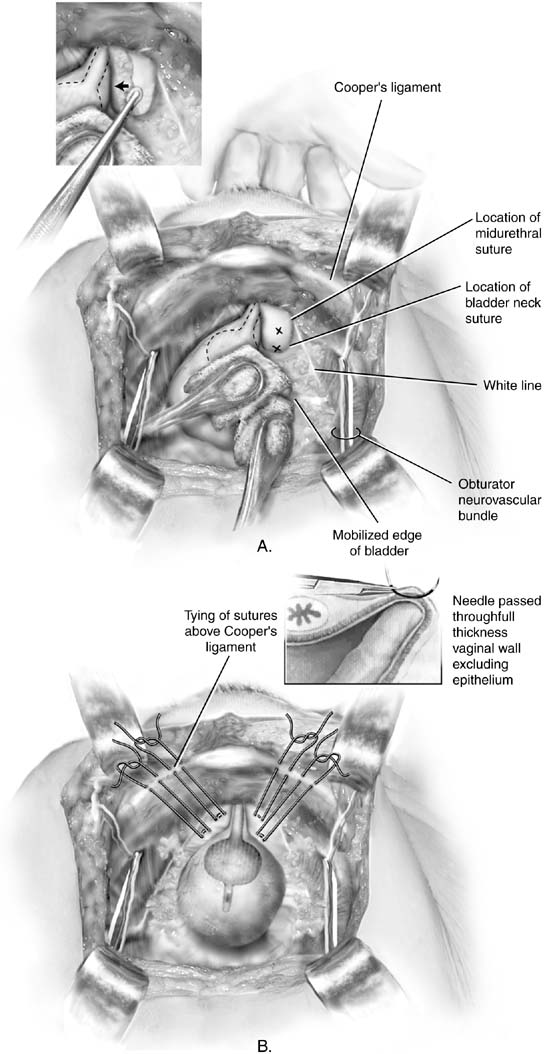 2. A. Burch colposuspension. Pęcherz moczowy jest delikatnie mobilizowany w kierunku przeciwnym za pomocą pałeczek gąbkowych. Przednia ściana pochwy jest podwyższona przez delikatny palec ręki chirurga. Szwy powinny znajdować się co najmniej 2 cm bocznie do bliższej cewki moczowej i szyi pęcherza moczowego. Xs zaznacz idealne umiejscowienie kolposuspensionsutures Burch. Wstawka: przednia ściana pochwy po prawej stronie jest obrócona palcem pochwy. Dysektor Kittnera jest przekazywany na wierzchu palca, mobilizując tkankę tłuszczową przyśrodkowo. B. Burch colposuspension. Szwy zostały odpowiednio umieszczone na każdej stronie proksymalnej cewki moczowej i szyi pęcherza moczowego. Figura – osiem bitówsą pobierane przez pochwę. Stosuje się szwy dwuramienne, dzięki czemu koniec każdego szwu może być wyprowadzony przez więzadło ipsilateralCooper, umożliwiając w ten sposób Wiązanie szwów powyżej więzadła. Wstawka: Szczegół szwu jest umieszczony na palcu pochwy chirurga. Szew powinien zawierać pełną grubośćściana pochwy, z wyłączeniem nabłonka. (Baggish MS, Karram MM,: Atlasof miednicy Anatomy and Gynecologic Surgery. NewYork, Harcourt, 2001.)
2. A. Burch colposuspension. Pęcherz moczowy jest delikatnie mobilizowany w kierunku przeciwnym za pomocą pałeczek gąbkowych. Przednia ściana pochwy jest podwyższona przez delikatny palec ręki chirurga. Szwy powinny znajdować się co najmniej 2 cm bocznie do bliższej cewki moczowej i szyi pęcherza moczowego. Xs zaznacz idealne umiejscowienie kolposuspensionsutures Burch. Wstawka: przednia ściana pochwy po prawej stronie jest obrócona palcem pochwy. Dysektor Kittnera jest przekazywany na wierzchu palca, mobilizując tkankę tłuszczową przyśrodkowo. B. Burch colposuspension. Szwy zostały odpowiednio umieszczone na każdej stronie proksymalnej cewki moczowej i szyi pęcherza moczowego. Figura – osiem bitówsą pobierane przez pochwę. Stosuje się szwy dwuramienne, dzięki czemu koniec każdego szwu może być wyprowadzony przez więzadło ipsilateralCooper, umożliwiając w ten sposób Wiązanie szwów powyżej więzadła. Wstawka: Szczegół szwu jest umieszczony na palcu pochwy chirurga. Szew powinien zawierać pełną grubośćściana pochwy, z wyłączeniem nabłonka. (Baggish MS, Karram MM,: Atlasof miednicy Anatomy and Gynecologic Surgery. NewYork, Harcourt, 2001.)
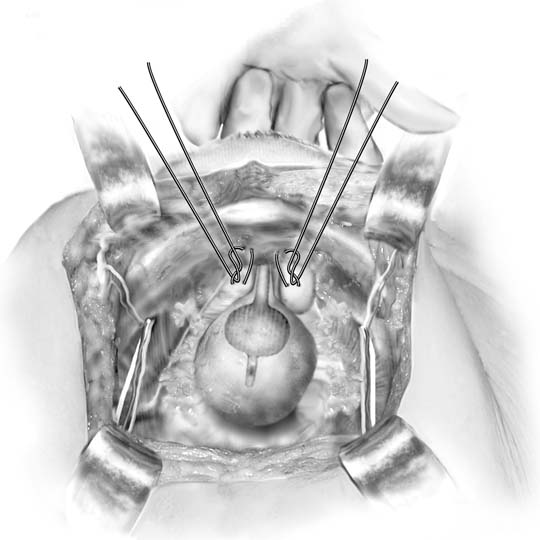 rys. 3. Procedura Marshalla-Marchettiego-Krantza. Jeden szew jest umieszczany dwustronnie na poziomie szyi pęcherza moczowego, a następnie w okostnej spojenia łonowego. (Baggish MS, Karram MM,: Atlas Anatomii miednicy i chirurgii ginekologicznej. Nowy Jork, Harcourt, 2001.)
rys. 3. Procedura Marshalla-Marchettiego-Krantza. Jeden szew jest umieszczany dwustronnie na poziomie szyi pęcherza moczowego, a następnie w okostnej spojenia łonowego. (Baggish MS, Karram MM,: Atlas Anatomii miednicy i chirurgii ginekologicznej. Nowy Jork, Harcourt, 2001.)
KOLPOSUSPENSJA Burcha
procedura Burcha została opisana w 1962 roku po tym, jak twórca procedury nie był w stanie znaleźć odpowiedniej okostnej u starszej pacjentki, której próbował wykonać zabieg MMK.18 przestrzeń Zarośnięta jest wprowadzana i przygotowywana zgodnie z opisem procedury MMK. Dwie stałe figury-osiem szwów są umieszczone na wewnętrznej stronie szyi pęcherza moczowego. Szwy proksymalne umieszcza się 2 cm na szyję pęcherza moczowego, a szwy dystalne 2 cm na proksymalną trzecią część cewki moczowej (patrz ryc. 2A). Końce każdego szwu są następnie przepuszczane przez więzadło Coopera za pomocą zakrzywionej igły lub za pomocą dwuramiennej. Po umieszczeniu wszystkich szwów chirurg podnosi pochwę, podczas gdy asystent wiąże szwy z węzłami na szczycie więzadła Coopera(patrz Rys. 2b). Szwy dystalne są najpierw zawiązane. Po zakończeniu, chirurg powinienbyć w stanie łatwo przekazać dwa palce między kości łonowej i cewki moczowej. Mosty szwów nie są problematyczne i są powszechnie obecne. Zaleca się przeprowadzenie badania anodowego, aby upewnić się, że nie doszło do uszkodzenia pęcherza moczowego lub moczowodu.
opisano również laparoskopowe podejście do zabiegu Burcha. Badania retrospektywne i obserwacyjne sugerują, że wskaźniki utwardzania są podobne do procedur otwartych.Opublikowano trzy prospektywne badania porównujące te dwie techniki. Burtonin w 1994 r.i Su w 1997 r. uznały podejście otwarte za lepsze (odpowiednio 97% vs. 73% i 96% vs. 80%).20,21 Fatthy i współpracownicy zgłosili podobne współczynniki utwardzania dla procedury otwartej w porównaniu do zmodyfikowanego podejścia laparoskopowego obserwowanego-do 18 miesięcy (85% vs. 88%) i stwierdzono mniejszą zachorowalność i krótszy pobyt w szpitalu w grupie laparoskopowej.22 niestety, trudno jest dokonać porównań pomiędzy podejściem otwartym i aparoskopowym wtórnym do wielorakich różnic technicznych (asidefrom faktycznego podejścia) z tradycyjną procedurą.
wskaźniki utwardzania dla zabiegów retropubicznych są podobne, 65% do 90%, w wieku od 1 do 10 lat.23,24 w pojedynczym randomizowanym prospektywnym badaniu porównującym metodę Burchwith z procedurami MMK nie stwierdzono znaczącej różnicy w szybkości utwardzania.23 procedury te przetrwały próbę czasu i istnieją długoterminowe dane dotyczące wskaźnika sukcesu. Jest to szczególnie prawdziwe w przypadku procedury Burcha, któryjest bardziej zbadana z dwóch operacji. Wydaje się, że w godzinach nadliczbowych szybkość utwardzania zawiesin zarośniętych zmniejsza się stabilnie od 90% po 1 roku do około 70% przez 10 lat po operacji, przed osiągnięciem plateau na poziomie 65% do 70% u pacjentów, którzy byli obserwowani przez ponad 20 lat.Powikłania po zabiegach retropubicznych są podobne do procedur procyz pewnymi różnicami w częstości występowania. Ponieważ potrzeba więcej rozwarstwienia w przypadku zabiegów zarośniętych w porównaniu z procedurami procy, można by przewidzieć wyższą częstość powikłań zakaźnych i krwotocznych, ale bez obaw o nadżerki i tworzenie się zatok. Ryzyko de novo niestabilności wypieracza jest zgłaszane od 5% do 27%, ale Alcalay i współpracownicy donoszą o pacjentach z 10-letnią obserwacją z częstością 14%. Zgłaszali również dysfunkcję wodowania u 22%.Jednym z powikłań charakterystycznych dla zawiesin zaoczodołowych jest występowanie zapalenia łonowego, które występuje do 2.5% pacjentów poddawanych zabiegowi MMK. Długoterminowe badania procedury Burcha wykazały znaczną częstość powstawania wypadania. Odbytnica stwierdza się u 11% do 25%, A enterocele U 4% do 10% pacjentów po 10-20 latach.24
Naprawa Parawaginalna
omówienie naprawy parawaginalnej jest tutaj zawarte, ponieważ jest to procedura aretropubiczna. Nie należy go traktować jako pierwotnego przeciw nietrzymaniu moczu. Celem tej operacji jest naprawa specyficznejwada atomiczna: oddzielenie jednej lub obu stron hamaka endopelvicfascial, który zwykle wstawia się na łuku ścięgien fasciaepelvis (biała linia) na ścianie bocznej miednicy. W przeszłości był stosowany jako środek w leczeniu wysiłkowego nietrzymania moczu.26 mimo, że u niektórych kobiet, prawdopodobnie przez uniesienie szyi pęcherza moczowego, nie daje trwałego rezultatu. Jak pokazały Colombo i colleagues, procedura Burcha jest wyraźnie lepsza w leczeniu nietrzymania moczu.U pacjentów z wadami paravaginalnymi z powstałym cystocele związanym z wysiłkowym nietrzymaniem moczu opisano procedurę zwaną paravaginal plus. W tej procedurze naprawia się wady przypochwowe opisane w następnym akapicie, a szwy Kolposuspension Burcha umieszcza się tak, jak opisano wcześniej (rys. 4). Aby wykonać brzuszną naprawę paravaginal, uzyskuje się dostęp doprzestrzeń Zarośnięta, jak opisano wcześniej. Należy zidentyfikować kręgosłup kulszowy i powięź ścięgnistą. Defekty paravaginaltypicznie są łatwo widoczne jako oddzielona część pochwyod białej linii (Fig. 5A i 5C). Za pomocą ręki nie dominującej chirurg podnosi przednio-materiałowo-pochwowy bruzdę po stronie wady. Figura pełnej grubości (z wyłączeniem nabłonka)-osiem zgryzów tkanki pochwy jest pobierana trwałym szwem w pobliżu wierzchołka pochwy, a następnie mocowana do białej linii lub powięzi mięśnia międzykręgowego odbytu 1-2 cm od kręgosłupa kulszowego. To jest związane. Następnie, postępując dystalnie, trzylub cztery podobne szwy umieszcza się w taki sposób, aby końcowy szew był jak najbliżej Ramusa łonowego (patrz ryc. 5b).
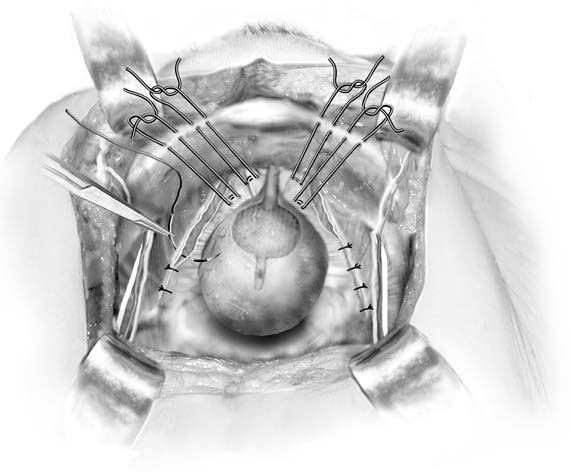 4. Paravaginal plus. U chorych z wadami parawaginalnymi i wysiłkiem moczu, wady parawaginalne są naprawiane, a następnie umieszcza się kolposuspensje Burcha. (Baggish MS, Karram MM,: Atlas Anatomii miednicy i chirurgii ginekologicznej. Nowy Jork, Harcourt, 2001.)
4. Paravaginal plus. U chorych z wadami parawaginalnymi i wysiłkiem moczu, wady parawaginalne są naprawiane, a następnie umieszcza się kolposuspensje Burcha. (Baggish MS, Karram MM,: Atlas Anatomii miednicy i chirurgii ginekologicznej. Nowy Jork, Harcourt, 2001.)
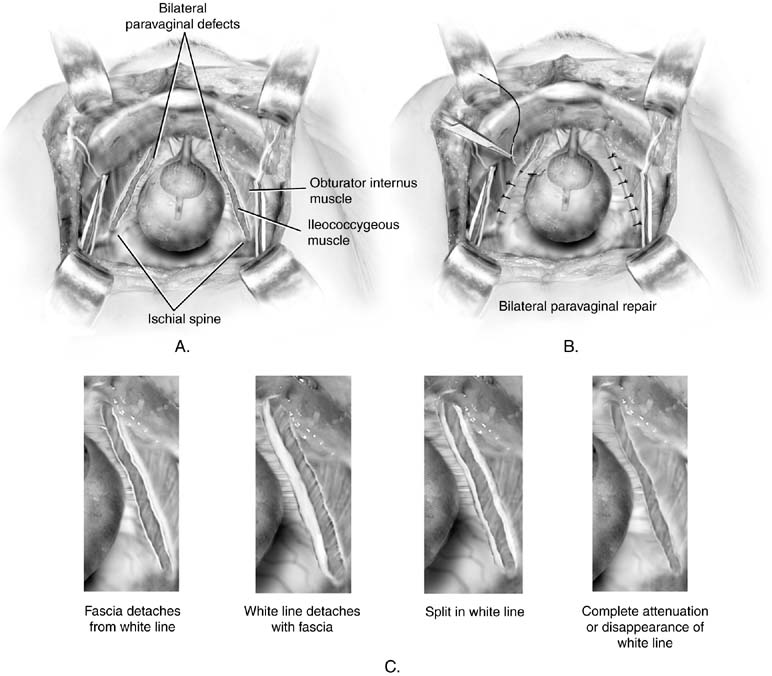 rys. 5. A. defekt Paravaginal. Przedstawiono wady obustronne. B. Retropubic paravaginal defect repair. Wady są naprawiane przez umieszczenie pierwszego szwu tylko dystalnie do kręgosłupa kulszowego i pracy do spojenia. C. defekt Paravaginal. Przedstawiono cztery potencjalne wyniki anatomiczne u pacjentów z wadami pochwy. Wszystkie skutkują wypadnięciem pochwy wraz z jej powięzią od bocznej ściany bocznej miednicy. (Baggish MS, Karram MM,: Atlas Anatomii miednicy i chirurgii ginekologicznej. Nowy Jork, Harcourt, 2001.)
rys. 5. A. defekt Paravaginal. Przedstawiono wady obustronne. B. Retropubic paravaginal defect repair. Wady są naprawiane przez umieszczenie pierwszego szwu tylko dystalnie do kręgosłupa kulszowego i pracy do spojenia. C. defekt Paravaginal. Przedstawiono cztery potencjalne wyniki anatomiczne u pacjentów z wadami pochwy. Wszystkie skutkują wypadnięciem pochwy wraz z jej powięzią od bocznej ściany bocznej miednicy. (Baggish MS, Karram MM,: Atlas Anatomii miednicy i chirurgii ginekologicznej. Nowy Jork, Harcourt, 2001.)
sztuczny zwieracz
zastosowanie sztucznego zwieracza w leczeniu wysiłkowego nietrzymania moczu może być właściwe w niektórych przypadkach ciężkiej utraty moczu. Jest to wszczepione urządzenie, które zatyka cewkę moczową, ale może być dobrowolnie otwarte, pozwalając pacjentowi opróżnić pęcherz. Ze względu na trudności techniczne napotkane przy umieszczaniu takiego urządzenia i dość ograniczoną liczbę odpowiednich pacjentów, ten sposób leczenia nie zyskał szerokiej akceptacji.
sztuczne zwieracze moczowe zostały po raz pierwszy użyte w 1972 roku. Kilka modyfikacji zaowocowało zaawansowanymi urządzeniami składającymi się z mankietu, balonu regulującego ciśnienie i pompy sterującej (rys. 6). Mankiet umieszcza się wokół szyi pęcherza moczowego, a balon wkomponowuje się w Przestrzeń zaoczodołową. Pompę umieszcza się podskórnie dojedna warg sromowych większych (rys. 7). Mankiet jest zwykle w stanie aktywacji, w którym jest napompowany, co powoduje zamknięcie szyi pęcherza moczowego. Balon widzi zmiany w ciśnieniu w jamie brzusznej i stopniowo reguluje ciśnienie stosowane do mankietu. Kiedy pacjent musi unieważnić, ściska pompę znajdującą się w jej wargach sromowych, która dezaktywuje mankiet. Mankietautomatycznie zaczyna się przepompowywać, ale zajmuje to 3 minuty, pozwalając pacjentowi opróżnić.
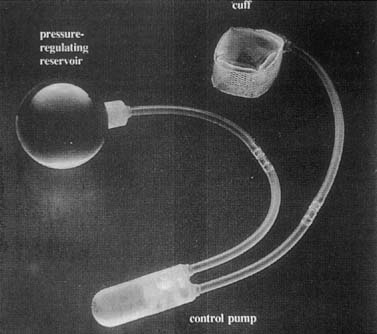 6. Sztuczny zwieracz moczu AMS 800. Na kontrolerze znajduje się mały przycisk do aktywacji i dezaktywacji urządzenia . (Walters MD, Karram MM,: Uroginecology and Reconstructive Pelvic Surgery, 2nd ed. St Louis, Mosby, 1999.)
6. Sztuczny zwieracz moczu AMS 800. Na kontrolerze znajduje się mały przycisk do aktywacji i dezaktywacji urządzenia . (Walters MD, Karram MM,: Uroginecology and Reconstructive Pelvic Surgery, 2nd ed. St Louis, Mosby, 1999.)
złożony charakter urządzenia sprawia, że pacjenci niemotywowani i nieeksploatowani są kandydatami do tej interwencji. Inne przeciwwskazania obejmują nadmierną aktywność pęcherzyka, której nie można kontrolować za pomocą leków lub biofeedbacku oraz refluks pęcherzowo-moczowodowy o wysokim stopniu nasilenia. Istnieje również ryzyko infekcji, erozji i nieprawidłowego działania urządzenia. Krótkookresowe wskaźniki sukcesu ze sztucznym zwieraczem wynoszą od 68% do 100%, ale wskaźniki powikłań mechanicznych są tak wysokie, jak 21%.14,28 ponadto kobiety wydają się być bardziej podatne na nadżerki z tym procesem niż mężczyźni, przy czym aż 56% kobiet doświadcza tego powikłania w porównaniu do 23% u mężczyzn.29 niedawna seria 68 kobiet, które były monitorowane przez medianę 12 lat, wykazała ogólny wskaźnik kontynencji wynoszący 81%, ale tylko 25 (37%) miało nadal oryginalne urządzenie na miejscu, 17% wymieniło urządzenie z powodu awarii mechanicznej, a 46% usunęło urządzenie z powodu infekcji erozją.30