introduktion
langvarige lungeluftlækager er almindelige og kan forårsage et højt niveau af sygelighed, længerevarende hospitalsophold, infektiøse og kardiopulmonale komplikationer.1,2
selvom der er variation blandt forskellige forfattere i deres definition af luftlækager, har nylige undersøgelser af pulmonal lobektomi etableret en omtrentlig gennemsnitlig længde på hospitalsophold på 5 dage; og det er derfor blevet foreslået, at en vedvarende luftlækage skal defineres som en luftlækage, der varer ud over den postoperative femte dag.3 faktisk er dette i overensstemmelse med Society of Thoracic Surgeons database definition, der henviser til vedvarende luftlækager som dem, der typisk forekommer, når patienten ellers ville blive udskrevet, hvis det ikke var for den fortsatte luftlækage.langt størstedelen af postoperative luftlækager er alveolære luftlækager; dette er relevant, da håndteringen af disse er meget forskellig fra håndteringen af bronchopleural fistel, som ofte kræver øjeblikkelig kirurgisk indgreb.3
den mest konsekvent identificerede risikofaktor for langvarig luftlækage er kronisk obstruktiv lungesygdom,4 et lavt tvungen ekspiratorisk volumen på 1.sekund og lav maksimal frivillig ventilationsprocent.5,6
behandlingsmuligheder for langvarige luftlækager inkluderer vågent ventetid med kontinuerlig dræning gennem et thoracostomirør,6 pleurodese, kirurgiske procedurer,2 samt anvendelse af endoskopiske teknikker.
Endobronchiale tilgange omfatter anvendelse af gelskum, anvendelse af fibrinlim, spoler eller endobronchialventiler.1,7 generelt ballonkateterinflation bruges til at identificere den segmentale eller subsegmentale luftvej eller luftveje, der er ansvarlige for luftlækagen.8 Schiphol et al.9 rapporterede en anden metode ved anvendelse af methylenblåt via brystrørene. Vi beskriver et tilfælde af en vedvarende luftlækage behandlet med placering af endobronchiale ventiler i segmenter identificeret ved hjælp af methylenblåt via brystrøret.
Case report
en 68-årig mand præsenteret med hoste, vægttab og en lungemasse i højre midterste lobe (ML).
han var tidligere ryger med en 45 pakningsårig rygehistorie, og i løbet af sit professionelle liv havde han været udsat for asbest i mange år. Hans tidligere medicinske historie omfattede en prostatektomi på grund af prostatacancer 6 år tidligere uden tegn på gentagelse.
et pulmonalt adenocarcinom blev diagnosticeret ved transthoracic nåleaspirationsbiopsi af ML–læsionen og positronemissionstomografi-computertomografi (PET / CT) – scanning udført til iscenesættelse, afslørede optagelse af fluoroksiglukose (FDG) ikke kun på ML-massen (maksimal standardiseret optagelsesværdi (Suvmaks)-11), men også på højre pleura, hvilket førte til yderligere pleurale undersøgelser med flere biopsier, som var negative for maligne celler. Han blev iscenesat T2N0M0 og blev underkastet operation
en thoracotomi med en højre midterste lobektomi, som omfattede opdeling af det trekantede ledbånd plus en systematisk lymfadenektomi blev udført, og da pleural plak blev fundet under proceduren de blev fjernet, og en nedre højre lap pleural decortication blev udført.
patologi bekræftede et pT1bN0R0 adenocarcinom uden tegn på pleural malign involvering, men en kronisk fibrinøs pleuritis blev også diagnosticeret.
patientekstubation var mulig kort efter operationen, og der var ikke behov for postoperativ mekanisk ventilation. Kinesioterapi, som er en rutinemæssig og bredt anerkendt intervention, der sigter mod at forbedre lungeudvidelsen, blev startet så hurtigt som muligt.
selvom lungeudvidelse blev opnået inden for 2 dage, blev der identificeret en luftlækage, og den sugning, der var nødvendig for at opretholde lungeudvidelsen, blev fortsat i ti dage til, indtil der ikke var nogen synlig luftlækage under normal tidevandsånding. På dette tidspunkt blev sugningen stoppet, og rørene blev fastspændt efter 2 dage. Da der ikke var noget klinisk kompromis, ingen forværring af pneumothoraks eller nogen stigning i subkutan luft, blev brystrøret fjernet (Fig. 1), og patienten blev udskrevet fra hospitalet inden for 48 timer.
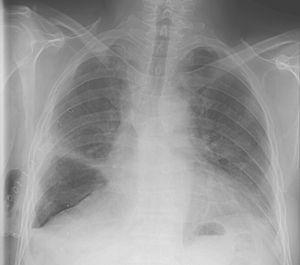
bryst røntgen på 12.dag efter højre midle lobektomi og 24 timer efter brystrør remotion.
to uger efter hospitalsafladning – 1 måned efter operationen – blev han genoptaget med de kliniske symptomer på brystinfektion. En CT-scanning af brystkassen viste en højre stor anterior hidropneumothoraks, pleural tykkelse og subkutan emfysem. Et empyem og en postoperativ luftlækage blev diagnosticeret. Store spektrum antibiotika blev indledt, et brystrør blev straks sat på plads og en bronchofibroskopi anvendt til at vurdere stubintegriteten og fraværet af andre endobronchiale komplikationer. På trods af disse foranstaltninger gennemgik patienten pleuro-pulmonal decortication, som blev kompliceret af tætte pleurale adhæsioner. Under proceduren blev sutur af pulmonale lacerationer udført, og Tissucol karrus spray anvendt til at kontrollere luftlækagerne. Selvom den kliniske sundhedsstatus og infektionsparametre oprindeligt forbedrede, havde patienten en vedvarende luftlækage med en stabil asymptomatisk pneumothoraks på vandtætning, der steg, når negativ sugning blev suspenderet, og brystafløbet blev efterladt i fri dræning.
vågent ventetid med kontinuerlig dræning gennem et brystrør blev holdt op i 2 måneder i denne periode, indtil luftlækagen syntes at være løst, og patienten kunne tolerere, at afløbet blev fastspændt; en talkum pleurodesis gennem brystrøret blev forsøgt uden tilfredsstillende resultater.
en endoskopisk tilgang blev forsøgt at styre luftlækage. Et ballonkateter introduceret gennem bronchoskopet blev oppustet på forskellige segmenter, mens observation af brystafløbssystemet vurderede luftlækage. En reduktion af luftlækage syntes at være opnået, når B7 og B8 segmenter af den nederste højre lap blev okkluderet og ventiler blev placeret i disse segmenter. Endobronchialventilerne blev sat i position ved hjælp af et fleksibelt kateter. Ventilerne blev komprimeret i den distale spids af leveringskateteret ved hjælp af en ventillæsser, der blev leveret med systemet. Leveringskateteret blev derefter ført gennem arbejdskanalen for et standard voksenbronkoskop (>2,8 mm indre diameter) og ført til målkanalerne. En gang på plads blev ventilen indsat. Dette opnåede dog kun en reduktion i luftlækagen.
tre uger senere (4 måneder efter den indledende operation) blev der udført en thoracomyoplasty ved hjælp af en rectus abdominis-klap for at udslette pleuralrummet, og endobronchialventilerne blev fjernet. Tre uger efter denne senere operation var det muligt at klemme og fjerne brystrøret uden klinisk eller radiologisk forværring.
desværre to uger senere blev patienten indlagt igen med åndedrætsbesvær og en pneumothoraks, så et brystrør blev sat tilbage og holdt under sugning (Fig. 2). Patienten var ikke klinisk egnet til operation, så en endoskopisk tilgang blev forsøgt igen.

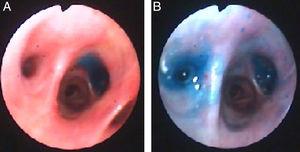
denne gang blev instillation af methylenblåt (1 ampul fortyndet i 1 liter saltopløsning) via brystrør brugt til at lokalisere det bronchiale segment, der fører til fistlen. Mens den blå opløsning blev indpodet, kiggede en anden kliniker gennem bronchoskopet og så den blå opløsning vises på segmenterne, der fører til fistlen. Segmenterne B6 og B7 blev visuelt identificeret (Fig. 3) og endobronchiale ventiler blev sat på plads som beskrevet ovenfor.
efter proceduren syntes størrelsen af luftlækage at være reduceret, og fastspænding blev forsøgt. Da der ikke var tegn på forværring af pneumothoraks, progressiv subkutan luftudvikling eller dyspnø, blev brystrøret fjernet.
patient heath status langsomt forbedret, og han blev udskrevet fra hospitalet. Ved opfølgning blev metastase fundet på begge lunger, og patienten døde 8 måneder senere.
Diskussion
forfatterne beskriver et tilfælde af vedvarende luftlækage efter pulmonal resektion. Luftlækager er et almindeligt problem, der ofte er forbundet med længerevarende hospitalsophold, infektiøse og kardiopulmonale komplikationer, og de kræver lejlighedsvis reoperation3 og/eller bronkoskopiske teknikker.
den præsenterede patient havde flere risikofaktorer for udviklingen af en luftlækage,da han havde kronisk obstruktiv lungesygdom, 10 og af særlig relevans i dette tilfælde tilstedeværelsen af signifikante pleurale adhæsioner.5,11 det er mest sandsynligt, at pleurale adhæsioner var relateret til hans kendte asbesteksponering i voksenalderen.
behandlingsmuligheder for luftlækager inkluderer vågent ventetid, kirurgiske procedurer såvel som medicinsk terapi som pleurodesis, og især brugen af forskellige bronkoskopiteknikker såsom lim, spoler og fugemasser. Succes har været variabel, og der ser ikke ud til at være en optimal terapi. De nuværende mulige interventioner synes at være komplementære, og behandlingen bør individualiseres.7 der er ingen kontrollerede undersøgelser, der sammenligner de forskellige tilgange.
i det foreliggende tilfælde var den første mulighed en kirurgisk procedure, fordi en thoracotomi var nødvendig for at kontrollere infektion, der ikke reagerede på antibiotika og til dræning gennem brystrøret. Under operationen blev der forsøgt at lukke stedet for luftlækage, og Tissucol karrus spray blev brugt, men det fortsatte selv efter en ventetid på flere uger.
en kemisk pleurodese blev derefter forsøgt. Instillationen af et skleroserende middel i pleuralrummet gennem thoracostomirøret fremmer pleural symfysen, hvilket kan føre til lækage lukning,12 Men som vist i litteraturen har ikke været særlig effektiv.
tilstedeværelsen af postoperativ empyema, hvor decortikation er mislykket, og tilstedeværelsen af bronchiale fistler betragtes i øjeblikket som indikationer for thoracomyoplastikprocedurer.13 Det tillader fuldstændig og endelig udslettelse af det inficerede pleurale rum ved en kombination af thoracoplasty og brugen af kvartermuskelklapper (latissimus dorsi, serratus anterior, pectoralis, rectus abdominis osv.).
dette skete i dette tilfælde, men selvom nylige publikationer viser en samlet succesrate på 90% med en hurtig og endelig heling, var det kun effektivt til at kontrollere infektionen ikke fistelen.
bronkoskopiske tilgange til styring af lungeluftlækager er blevet mere populære ikke kun som diagnostiske værktøjer, men også som terapeutiske.
for at kunne klare en fistel med bronkoskopiske teknikker skal fistlen visualiseres direkte (proksimale fistler), og der skal være tegn på, at okklusion er signifikant faldet, eller at luftlækagen er stoppet. Den mest almindeligt anvendte teknik til at lokalisere det bronchiale segment, der fører til de distale fistler, er brugen af balloner, som f.eks Svane-Ganskekateter, til systematisk at okkludere bronchiale segmenter8 med samtidig observation af brystafløbssystemet for at vurdere luftlækage. Denne metode kan vise sig udfordrende hos patienter med små luftlækager, som kun er til stede, når de hoster og ikke under normal tidevandsvolumen vejrtrækning.
selvom methylenblåt er blevet brugt til at diagnosticere tilstedeværelsen af fistler i mange år, ved instillation gennem stubben, og hvis det påvises i brystrøret, kan det bekræfte en brochopleural fistel, dets anvendelse til at lokalisere det bronchiale segment, der fører til fistlen, blev først beskrevet i 2011.9 methylenblåt blev brugt via brystrøret og umiddelbart efter instillationen, hvis en fistel var til stede i; methylenblåt kunne ses af bronchoskopisten på bronchialsegmentet, der fører til fistelen.
hos vores patient muliggjorde brugen af methylenblåt identifikation af to bronchiale segmenter involveret i luftlækage, en fælles for den, der blev identificeret ved ballonmetoden, men også en anden, der ikke var mistænkt af den foregående teknik.
efter identifikation af bronchialsegmentet kan flere tilgange overvejes, herunder anvendelse af gelfoam, anvendelse af fibrinlim, spoleplacering, stenter og endobronchiale ventiler.7 der er ingen kontrollerede undersøgelser for at bestemme, hvilken af disse der er den mest effektive eller sikreste. Travaline et al.1 viste, at implantationen af endobronchiale envejsventiler (Sephyr EBV) var effektiv for et stort antal patienter med langvarige luftlækager. Fuldstændig ophør af luftlækage blev opnået hos 48% af patienterne og formindskelse af størrelsen hos 45%.i dette tilfælde reducerede implantationen af en Sephyrventil på segment B6 og B7 i forbindelse med pleural heling og fortykning størrelsen af luftlækage nok til, at brystrøret kunne fjernes. Disse ikke-kirurgiske tilgange synes lovende, og for nogle patienter kan det være den eneste behandlingsmulighed. Forfatterne vil gerne understrege brugen af methylenblåt via brystrøret for at identificere segmenterne af den vedvarende luftlækage og til at styre placeringen af endobronchiale ventiler.
etiske oplysninger
beskyttelse af mennesker og dyr. Forfatterne erklærer, at der ikke blev udført forsøg på mennesker eller dyr til denne undersøgelse.
fortrolighed af data. Forfatterne erklærer, at de har fulgt protokollerne fra deres arbejdscenter om offentliggørelse af patientdata, og at alle patienter, der er inkluderet i undersøgelsen, modtog tilstrækkelig information og gav deres skriftlige informerede samtykke til at deltage i undersøgelsen.