migræne efterligner er primære eller sekundære hovedpine lidelser med funktioner til fælles med migræne, der kan føre til fejlagtig, falsk-positiv diagnose af migræne. For personer, der søger pleje af svær tilbagevendende hovedpine, er migræne den mest sandsynlige diagnose, der begrunder et højt indeks for mistanke om migræne. Dette kan føre til fejl i overdiagnose og savnede muligheder for at behandle den lidelse, der virkelig er til stede. Muligheden for migrænemimik bør overvejes:
- på tidspunktet for den indledende konsultation
- hos nogen diagnosticeret med migræne, der ikke har det forventede respons på behandlingen
- hos nogen diagnosticeret med migræne, hvis hovedpinefunktioner ændrer sig over tid.
en anden faktor er, at mere end en enkelt diagnose kan være til stede (dvs.migræne og en anden tilstand). Vores foreslåede diagnostiske tilgang er opsummeret i figuren.
personer, der præsenterer med tilbagevendende moderat til svær hovedpine som et fremtrædende symptom, kræver omhyggelig evaluering. Denne evaluering begynder normalt med identifikation eller udelukkelse af sekundære hovedpineforstyrrelser, defineret som hovedpineforstyrrelser, der kan henføres til en anden sygdom. En omhyggelig historie efterfølges af generelle medicinske og neurologiske undersøgelser for at søge efter røde flag, dvs.kliniske træk, der antyder muligheden for en sekundær hovedpineforstyrrelse. Når røde flag er til stede, foretages en målrettet diagnostisk evaluering for at understøtte eller udelukke mistænkte sekundære hovedpineforstyrrelser.
heri overvejer vi først diagnosen migrænemimik på tidspunktet for den indledende konsultation, startende med primære hovedpineforstyrrelser og derefter gå videre til sekundære hovedpineforstyrrelser. Dernæst overvejer vi muligheden for migræne efterligner senere i løbet af behandlingen, når folks hovedpine ikke reagerer på behandling som forventet, eller når hovedpinemønstre ændres. Endelig overvejer vi muligheden for, at mere end 1 type hovedpine er til stede.
primære hovedpineforstyrrelser
kerneegenskaber ved migræne ifølge International Classification of Headache Disorders er 3.udgave (ichd-3) angivet i boksen.1 selvom de diagnostiske kriterier er eksplicitte, findes mange migrænefunktioner også i andre primære hovedpineforstyrrelser. For eksempel karakteriserer ensidig smerte både migræne og trigeminale autonome cephalalgier (TACs). Derudover kræver ichd-3-diagnoser, at hovedpineforstyrrelsen ikke bedre forklares af en anden tilstand. Denne tilsyneladende enkle erklæring betyder, at det ikke er tilstrækkeligt at opfylde symptomkriterierne for migræne til at etablere en diagnose. Klinikeren skal også sikre, at der ikke er nogen bedre forklaring på patientens symptomer. Diagnostiske fejl fører ofte til terapeutisk forsinkelse.
trigeminale autonome Cephalalgier
TAC ‘ erne omfatter en gruppe primære hovedpineforstyrrelser, der har kendetegnende for ensidig hovedpine med ipsilaterale kraniale autonome symptomer, herunder
- klyngehovedpine (CH)
- paroksysmale hemicranier (PH)
- hemicrania continua (HC) og
- kortvarige ensidige neuralgiforme hovedpineangreb med eller uden konjunktival injektion (sunct/suna).
TAC ‘ erne adskiller sig fra hinanden ved angrebsfrekvens, angrebsvarighed og mønstre for respons på behandlingen. Alle kan forveksles med migræne, fordi ensidig smerte er fælles for alle, og mønstre af tilknyttede symptomer og behandlingsrespons for TAC ‘ er og migræne overlapper hinanden. De definerende kraniale autonome træk ved TAC ‘er forekommer også almindeligt i migræne; ligeledes er de tilknyttede symptomer på migræne (dvs.kvalme, fotofobi og fonofobi) almindelige i TAC’ erne.2
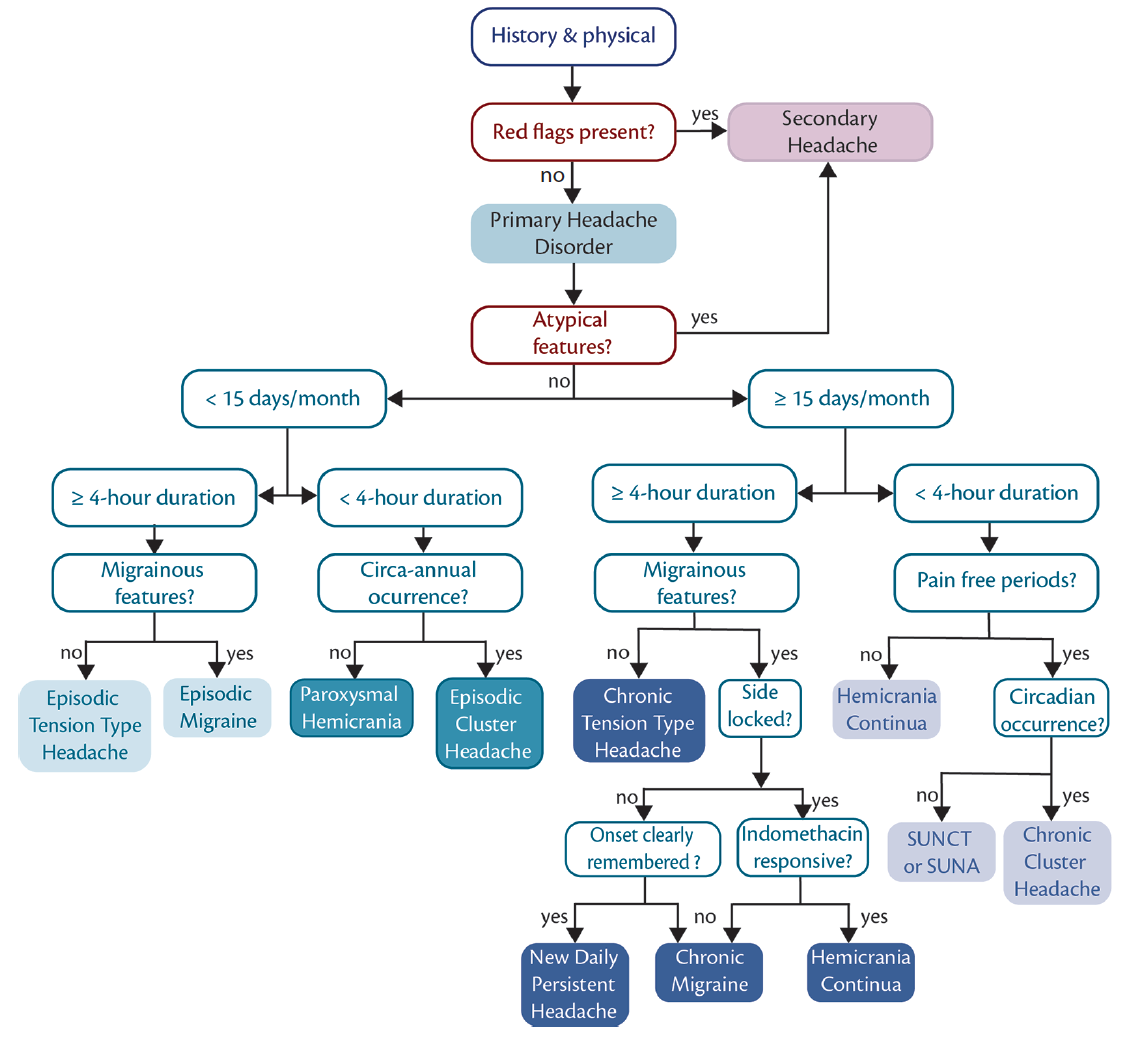
Klik for at se større
figur. Migræne efterligner diagnostisk algoritme. Et nøgleelement i differentialdiagnosen, efter at have udelukket røde flag og atypiske funktionerder indikerer sekundær hovedpine, er at skelne mellem hyppighed og varighed af hovedpine, så de kan grupperes (venstre mod højre) sommindre hyppig langvarig, mindre hyppig kortvarig, hyppig langvarig og hyppig kortvarig hovedpine. Forkortelser: SUNA, kortvarig ensidig neuralgiform hovedpineangreb; SUNCT, kortvarig ensidig neuralgiform hovedpine med konjunktival injektion.
kendetegnet ved ensidig svær smerte, ch-angreb varer 15 til 180 minutter med autonome træk og undertiden en følelse af rastløshed.1 associerede symptomer, der er karakteristiske for migræne, ses ofte i CH-angreb.3,4 med disse funktioner og øget forekomst af angreb kan CH fejldiagnosticeres som kronisk migræne. Funktioner, der adskiller CH fra migræne, er kortere angrebsvarighed, circa-årlige og cirkadiske mønstre og rastløshed, der kan opstå under et CH-angreb.
bemærkelsesværdigt for den kontinuerlige hovedpine med forværringer af smerte, kan HC forveksles med migræne, især hvis historien udelukkende fokuserer på de smertefulde forværringer, der er kendetegnende for HC. Personer med HC har ofte migræne.5 i en case-serie blev det bemærket, at 74% af personer med HC havde associerede symptomer på migræne.6 En anden undersøgelse antyder, at 52% af de mennesker, der var korrekt diagnosticeret med HC, oprindeligt blev diagnosticeret med migræne.7 smertefri intervaller mellem eksacerbationer favoriserer en diagnose af migræne, mens fravær af smertefri intervaller favoriserer HC. Hvis smerten er kontinuerlig, og hovedpinen er sidelåst med kraniale autonome træk, bør HC overvejes stærkt. Fokusering kun på eksacerbationer og ikke baseline niveau af smerte kan føre til fejldiagnose af migræne eller CH, afhængigt af varigheden af eksacerbationer. Selv når der tages hensyn til kontinuerlig hovedpine i baggrunden, er der stadig fare for fejldiagnosticering af HC som kronisk migræne. Kendetegnende for en endelig diagnose af HC er absolut respons på indomethacin, hvilket fører til fuldstændig smertefrihed og ingen smerte gentagelse, når den passende dosis er nået. Migræne kan reagere på indomethacin, men sjældent fuldstændigt og kan også reagere ufuldstændigt på andre ikke-steroide antiinflammatoriske midler. Med undtagelse af vedvarende baggrundshovedpine deler PH de samme funktioner i HC. Personer med PH har forskellige smertefrie perioder.
med højeste frekvens og korteste varighed af angreb er SUNCT / SUNA-angreb moderat til svær enkelt til flere smerter, der varer fra 1 til 600 sekunder.1 sammenlignet med andre TAC ‘ er inkluderer differentialdiagnosen for SUNCT/SUNA oftere kortvarige neuralgiforme ansigtssmertsyndromer (f.eks.
ny daglig vedvarende hovedpine
ny daglig vedvarende hovedpine (NDPH) er karakteriseret som en vedvarende hovedpine, tydeligt husket fra starten, muligvis med træk af spændingstype hovedpine, migræne eller begge dele, der er til stede i mindst 3 måneder. Dette indebærer, at enhver hovedpinefænotype, der betragtes som primær, der har varet i 3 måneder, bør omfatte NDPH på differentialdiagnosen. Dilemmaet diagnostisk er, at både spændingshovedpine og migræne har kroniske former, der kan være uhåndterlige, hvilket gør det let at fejldiagnostisere NDPH for kronisk migræne og omvendt. Denne diagnostiske udfordring har fået mange til at undersøge terapeutiske metoder, der behandler alle disse hovedpineforstyrrelser, selvom dette engang blev betragtet som et umuligt mål. Onabotulinumtoksina, som er godkendt til behandling af kronisk migræne af Food and Drug Administration (FDA), giver også forbedring i hovedpine frekvens og sværhedsgrad for personer med NDPH over en 12-måneders periode.8 notorisk meget vanskeligt at behandle,9 strategier for NDPH fokuserer ofte på at afklare hovedpinefænotypen for den bedste chance for at nå et mål mod hovedpinefrihed.
Hypnisk hovedpine
ICHD-3 beskriver hypnisk hovedpine som et hyppigt forekommende hovedpineangreb uden kraniale autonome symptomer. Med angreb på op til 4 timer, der udvikler sig under søvn og ofte vækker en person fra søvn, er hypnisk hovedpine let fejldiagnosticeret som migræne. I en sagsserie på 23 personer diagnosticeret med hypnisk hovedpine havde omkring 70% også en historie med migræne, hvilket kaster lys over det faktum, at disse lidelser kan eksistere sammen.10
sekundære hovedpineforstyrrelser
nogle sekundære hovedpineforstyrrelser, der kan efterligne migræne, kan potentielt være livstruende. Visse røde flag (listen over Røde Flag) kan rejse mistanke om sekundære årsager, herunder hurtig indtræden af hovedpine, tilknytning af hovedpine med fokale neurologiske tegn og indledende hovedpine i en person over 50.11 det er også vigtigt at drille eventuelle unikke træk ved en nyligt præsenterende hovedpine fra dem, en person med en kronisk hovedpineforstyrrelse tidligere har oplevet.
vaskulær sekundær hovedpine
arteriel dissektion. Hovedpine forbundet med cervikal eller vertebral arteriel dissektion kan ligne migræne. Disse hovedpine kan være ensidige og er undertiden forbundet med kvalme og opkastning samt synsforstyrrelser, der minder om aura og fotofobi.12,13 sværhedsgraden af smerte og varigheden af hovedpine forbundet med arteriel dissektion kan også efterligne migræne, selvom smertebegyndelsen kan være hurtigere ved dissektion.1 Tegn sekundært til cerebral iskæmi eller sympatisk kompromis kan hjælpe med at differentiere migræne fra arteriel dissektion; disse kan dog ofte forekomme på et senere tidspunkt efter hovedpine og potentielt forsinke korrekt diagnose.
kæmpe celle Arteritis. Hovedpine forbundet med kæmpe celle arteritis (GCA) kan også have migræne funktioner og kan være forbundet med midlertidigt synstab kaldet amaurose fugaks, der kan forveksles med visuel aura. Blandt andre træk ved GCA bør tilstedeværelsen af systemiske symptomer såsom vægttab, feber og/eller utilpashed og indtræden af hovedpine efter 60 år tilskynde til yderligere oparbejdning af denne tilstand.14
slagtilfælde og andre Vaskulopatier. Slagtilfælde, intrakraniel blødning, venøs sinustrombose, reversibelt cerebralt vasokonstriktionssyndrom (RCVS) og genetiske vaskulopatier kan have tilknyttet hovedpine, hvoraf nogle også har migrainske træk.1 fokale neurologiske symptomer og tegn og ændringer i opmærksomhedsniveau berettiger yderligere udforskning af etiologi, selvom disse træk også undertiden er forbundet med migræne, hvilket forårsager falsk-negative migrænediagnoser.
Thunderclap hovedpine. Når der er mistanke om vaskulær sekundær hovedpine, bør migræne være en diagnose af udelukkelse. Dette er især tilfældet for en hovedpine med tordenklap debut, som berettiger streng evaluering for en sekundær årsag. Enhver hovedpine med en begyndelse, der når topintensitet på mindre end 1 minut, er pr.definition en hovedpine af tordenklap-begyndelse, der kan henvise til en subarachnoid blødning, hæmoragisk slagtilfælde, RCVS eller endda hypofyseapopleksi. Efter at disse livstruende tilstande er udelukket, bør tilbagevenden til overvejelsen af migræne også omfatte muligheden for primær tordenklap hovedpine—derefter kaldet crash migræne.
forbigående iskæmiske angreb. Ofte forvirret for migræne aura og omvendt, forbigående iskæmiske angreb (Tia ‘ er) har akut fokal neurologisk begyndelse. En undersøgelse fandt visse sociodemografiske træk, herunder alder, hankøn, historie med vaskulære risikofaktorer (f.eks. hypertension eller hyperlipidæmi) samt en historie med for det meste motoriske symptomer og symptomer, der varer mindre end 1 time til alle være forbundet med TIA versus migræne aura. Forfatterne mente imidlertid, at ingen kliniske elementer var tilstrækkelige til at diskriminere mellem de 2 enheder.15 der er også et forhold mellem migræne og TIA uafhængigt af aura. En nylig undersøgelse16 fandt en højere 1-årig forekomst af migræne uden aura hos mennesker, der havde oplevet en tia. 13% af de personer, der havde TIA, oplevede en ny type for det meste migrænelignende hovedpine. Personer med posterior cirkulation Tia ‘ er var mere tilbøjelige til at have en migrænelignende hovedpine end dem med anterior cirkulation TIA. Interessant nok forekom migrænelignende hovedpine for første gang hos nogle personer med TIA. Dette illustrerer vigtigheden af at lede efter nye eller ændrede hovedpinebeskrivelser, fordi ny eller forværret migræne potentielt kan være et advarselsskilt for TIA. Anerkendelse af denne advarsel kan forhåbentlig hjælpe med at forhindre et muligt fremtidigt slagtilfælde. Omvendt kan uhensigtsmæssig diagnose af TIA hos en patient med migræneaura resultere i omfattende oparbejdning og uberettiget blodpladebehandling.
Cerebrospinalvæsketrykrelateret sekundær hovedpine
hovedpine forbundet med idiopatisk intrakraniel hypertension (IIH) kan ofte forveksles med migræne. Demografien for mennesker med begge tilstande overlapper betydeligt, og IIH og migræne kan ofte være comorbide.17 hovedpine, der forværres ved opvågnen såvel som andre positionelle provokationer, pulserende tinnitus og papilledema bør give anledning til bekymring for IIH. Lavtrykshovedpine sekundært til en cerebrospinalvæske (CSF) lækage er også vigtig for at holde differentialdiagnosen ved evaluering af patienter med migræne, især hvis de er resistente over for mange migrænemedicin. Disse hovedpine tendens til at forekomme ved stigende og / eller senere på dagen, selv om dette mønster er ikke altid indlysende.18
hovedpine forbundet med neoplasmer
selvom migræne ikke er den mest almindelige hovedpinefænotype hos personer med underliggende hjernetumorer, kan migræne være en præsenterende funktion sammen med kvalme og opkastning, hvilket gør det vanskeligt at nå frem til den korrekte diagnose. Udfældning af hovedpine ved Valsalva manøvre og bøjning over garanterer undersøgelse for neoplasmer.19 i en undersøgelse af personer med hypofysetumorer, af dem, der rapporterede hovedpine,omfattede de mest beskrevne træk alvorlige bankende smerter i frontale eller orbitale regioner og lindring med hvile, 20 som begge også er almindelige i migræne. En potentielt farlig situation er, når en person med en allerede eksisterende diagnose af migræne, der derefter udvikler en underliggende hjernesvulst (primære tumorer eller metastase), har neoplasmrelateret hovedpine eller nye symptomer, der fejlagtigt tilskrives migræne. En nylig undersøgelse viste, at deltagere med hjernetumorer også havde øget risiko for tidligere migrænediagnose.21 Det er vigtigt at være årvågen, når en persons migræneforløb forværres uden en åbenbar forklaring.
infektiøs sekundær hovedpine
Meningitis er ofte forbundet med hovedpine, men har også andre kardinale fund såsom feber og nakkestivhed.22 Det er vigtigt at overveje meningitis hos alle med en historie med hovedpine, der har hovedpine, der har mere fremtrædende nakkesmerter, især i forbindelse med ændret mental status. Måske mere almindeligt kan migræne maskerade som bihulebetændelse og omvendt. Nasale symptomer kan ledsage migræne, 23 og ansigtssmerter er fremtrædende i migræne.24 tilstedeværelse af feber og nasal udledning er nyttigt for differentiering. Sphenoid bihulebetændelse, specifikt, kan ofte fejldiagnosticeres som migræne, fordi den har periorbital smerte, kvalme, og opkastning, men har sjældent næseudflod eller postnasal dryp.25 blandt utallige andre symptomer kan Lyme-sygdommen ofte have hovedpine, hvor migrænesemiologi forekommer hyppigst.26 Dental infektioner kan også være en årsag til sekundær hovedpine.1
toksiske og metaboliske årsager til hovedpine
den kloge læge bør altid holde giftige syndromer i hans eller hendes differentielle diagnose, især hos patienter med akut hovedpine. Akut kulilteforgiftning præsenterer almindeligvis frontal, bankende og kontinuerlig smerte, der kan overses i betragtning af den betydelige overlapning med migræne.27 mange medikamenter forårsager hovedpine som en bivirkning, nogle mere notorisk end andre, såsom phosphodiesterasehæmmere.1
hypothyreoidisme er forbundet med hovedpine, og en stor del af mennesker med hovedpine, der tilskrives hypothyreoidisme, oplever migrainøse træk, herunder pulserende smertekvalitet, tilknyttet kvalme eller opkast og langvarig varighed.28 migræne med eller uden andre tilknyttede træk ved hypothyroidisme eller forværring af migræne hos en patient med migræne i anamnesen bør tilskynde til skjoldbruskkirtelundersøgelser. Hypoglykæmi, især postprandial hypoglykæmi,kan også forårsage migræne hovedpine,29, 30 illustrerer vigtigheden af at tage en god historie. Det er muligt, at personer, der oplever en postprandial hypoglykæmisk hovedpine, har en tilbøjelighed til migræne, der ikke maskeres af hypoglykæmi.
andre Hovedpine årsager
medicin overforbrug hovedpine (MOH) kan også fejldiagnosticeres som migræne. Mange mennesker med migræne, der bruger abortiv medicin, oplever ofte hovedpine med migrainøse træk; faktisk er overforbrug af medicin en risikofaktor for omdannelse af episodisk til kronisk migræne. (Se migræne akutte terapier i dette nummer) selvom MOH er klassificeret som en sekundær hovedpineforstyrrelse, er der debat om dette. Mennesker, der oplever overforbrug af medicin, har ofte en allerede eksisterende hovedpineforstyrrelse såsom migræne.31
Hypertension kan også præsentere som en migrænehovedpine eller en forværret hovedpine hos en patient med migrænehistorie; kontrol af blodtryk er en værdifuld del af hovedpineevalueringen. Alvorlig ensidig orbitalhovedpine med tilhørende visuelle ændringer eller synstab kan indikere akut glaukom, hvilket kræver hurtig indgriben. Det er igen afgørende at drille nye funktioner i en ensidig hovedpine, der kan tyde på en anden ætiologi end migræne.22 forekomsten af migræne er høj hos mennesker med underliggende inflammatoriske sygdomme, såsom systemisk lupus erythematosus.32
epilepsi har også mange funktioner, der ligner migræne, der kan føre til gensidig fejldiagnose. Fokale anfald og beslaglæggelse aura kan efterligne migræne aura. Visuel migræne aura kan forveksles med occipital anfald og omvendt, selvom symptomerne er klassisk forskellige. Dette er yderligere kompliceret, fordi occipitale anfald ofte efterfølges af migrænelignende hovedpine.33
migræne er både en diagnose af inklusion og eksklusion. Det er en diagnose af inklusion, idet visse kliniske træk skal være til stede. Det er en diagnose af udelukkelse, idet alternative primære og sekundære lidelser skal udelukkes. Når migræne er diagnosticeret, reducerer behandlingsmålene hyppigheden og sværhedsgraden af hovedpine, hvilket fører til en generel forbedring af livskvaliteten. Denne proces kan tage uger til måneder, da de rigtige medicin forsøges. Når hovedpine forbedres, kan det være nødvendigt med løbende styring for at opretholde kontrollen. Hvis hovedpine ikke reagerer på behandlingen som forventet, bør muligheden for alternative diagnoser genovervejes.
ændringer i Hovedpinemønsteret
efter en periode med gunstigt respons på behandlingen kan personer med migræne opleve forværringer. Når eksacerbationer opstår, er der flere mulige forklaringer, herunder reduceret overholdelse af behandling eller fremkomst af forværrende faktorer som livsstress, hovedskade eller overforbrug af medicin. En anden mulighed er, at en ny type hovedpine, primær eller sekundær, har udviklet sig i forbindelse med allerede eksisterende migræne. Hos alle, der er diagnosticeret med migræne, kan en subtil ændring, såsom overgang fra Episodisk forekomst til kronisk forekomst eller ændring i hovedpinesemiologi, være den eneste anelse om en ny primær eller sekundær hovedpine. Derfor er fortrolighed med de røde flag og årvågenhed for de kendte allerede eksisterende hovedpineforstyrrelsesegenskaber altafgørende. Hvis undersøgelse af røde flag ikke kulminerer i en diagnose af en sekundær hovedpineforstyrrelse, er det dilemma, der er tilbage, om afvigelsen fra det sædvanlige hovedpinemønster repræsenterer en ny hovedpineforstyrrelse eller blot er progression af den allerede eksisterende hovedpineforstyrrelse. Omhyggelig historie skal tages for at hjælpe med at skelne via identifikation af udløsere, traumer eller mulig medicin eller stofoverbrug.
konklusion
i betragtning af den brede vifte af symptomer og hovedpine mønstre, der kan være et udtryk for migræne, kan det være svært at diagnosticere migræne korrekt, især ved et første besøg. Falske positiver og falske negativer ved diagnose findes ofte. Der er en overlapning i hovedpine kvalitet og tilhørende funktioner, herunder autonome tegn, blandt forskellige primære hovedpine lidelser. Denne overlapning understreger vigtigheden af grundig historieoptagelse, når man vurderer patienter med hovedpine; evnen til at finde subtile funktioner, som en patient oplever, kan undertiden være altafgørende for at stille den passende diagnose. Tilsvarende kan mange sekundære hovedpineforstyrrelser efterligne migræne og som følge heraf overses med potentielt alvorlige konsekvenser. Det er også gavnligt at huske, at en person kan have mere end en enkelt diagnose; ofte kræver comorbide tilstande med migræne en anden, mere ekspansiv behandlingsmetode. I sidste ende ligger svarene på vores evaluering i en omfattende historie og fysisk undersøgelse, der bør udfordres med jævne mellemrum, især i mangel af forbedring på trods af behandling.
oplysninger
rbl modtager forskningsstøtte fra National Institutes of Health, Migraine Research Foundation og National Headache Foundation; besidder aktieoptioner i Eneura Therapeutics og Biohaven Holdings; er konsulent, rådgivende bestyrelsesmedlem eller har modtaget honoraria fra American Academy of Neurology, Alder, Allergan, American Headache Society, Amgen, Autonomic Technologies, Avanir, Biohaven, Biovision, Boston Scientific, Dr. Reddy ‘ s, Electrocore, Eli Lilly, Eneura Therapeutics, Glasosmithkline, Merck, Perniks, Pfiserer, Supernus, Teva, Trigemina, Vector, Vedanta; og modtager royalties fra Ulffs hovedpine 7.og 8. udgave 2009, Ole og informa. CEA og AM-Jeg har ingen forhold, der er relevante for dette indhold at afsløre.
1. Hovedpine Klassifikationsudvalg for International Headache Society. Den internationale klassifikation af hovedpine lidelser, 3. udgave. Cephalalgi. 2013; 33(9);629-808.
2. Goadsby PJ, Lipton RB. En gennemgang af paroksysmale hemicranier, SUNCT syndrom og andre kortvarige hovedpine med autonom funktion, herunder nye tilfælde. Hjerne. 1997; 120 (Pt 1): 1983-2209.
3. D, Ayta S, L, et al. Kraniale autonome træk ved migræne og migræne træk ved klyngehovedpine. Noro Psikiyatr Ars. 2018;55(3):220-224.
4. Nymand LC, Goadsby P, Lipton RB. Cluster og relaterede hovedpine. Med Clin North Am. 2001;85(4):997-1016.
5. Prakash S, Adroja B. Hemicrania continua. Ann Indisk Acad Neurol. 2018; 21 (suppl 1): S23-S30.
6. LC, Lipton RB, Solomon S. Hemicrania continua: ti nye sager og en gennemgang af litteraturen. Neurologisk. 1994;44(11):2111-2114.
7. Rossi P, Faroni J,Tassorelli C, Nappi G. (2009), diagnostisk forsinkelse og suboptimal behandling i en henvisningspopulation med hemicrania continua. Hovedpine. 2009;49(2):227-234.
8. Ali A, Kriegler J, Tepper S, Vij B. Ny daglig vedvarende hovedpine og onabotulinumtoksin terapi. Clin Neuropharmacol. 2019;42(1):1-3.
9. Nierenburg H, Nymand LC. Opdatering om ny daglig vedvarende hovedpine. Curr Behandle Muligheder Neurol. 2016;18(6):25.
10. M, Mulero P, Pedra MI, et al. Fra vågenhed til søvn: migræne og hypnisk hovedpineforening i en serie på 23 patienter. Hovedpine. 2015;55(1):167-173.
11. Dodick DV. Perler: hovedpine. Semin Neurol. 2010;30(1):74-81.
12. Donnelly a, Sinnott B, Boyle R, Rennie I. pas på middelaldrende migræne: intern carotisarteriedissektion efterligner migræne i akutafdelingen. BMJ sag Rep. 2017; pii: bcr-2017-221774.
13. Spontan carotisarteriedissektion, der præsenterer som migræne-en diagnose, der ikke må gå glip af. J Acad Emerg Med. 1998;15(3):187-199.
14. Singh R., Sahbudin, Filer A. ny hovedpine med normale inflammatoriske markører: en tidlig atypisk præsentation af kæmpe celle arteritis. BMJ sag Rep. 2018; pii: bcr-2017-223240.
15. Fogang Y, Naeije G, Ligot N. forbigående neurologiske underskud: kan forbigående iskæmiske angreb diskrimineres fra migræneaura uden hovedpine? J Slagtilfælde Cerebrovasc Dis. 2015;24(5):1047-1051.
16. Lebedeva ER, Gurary NM, Olesen J. hovedpine i forbigående iskæmiske angreb. J Hovedpine Smerte. 2018;19(1):60.
17. Migrænehovedpine hos patienter med idiopatisk intrakraniel hypertension. Neurol Int. 2017;9(3):7280.
18. Læg CM. Hovedpine med lavt cerebrospinalvæsketryk. Curr Behandle Muligheder Neurol. 2002;4(5):357-363.
19. Forsyth PA, Posner JB. Hovedpine hos patienter med hjernetumorer: en undersøgelse af 111 patienter. Neurologisk. 1993;43(9):1678-1683.
20. Gomes E, Gomes T. hovedpine forbundet med hypofysetumorer. J Hovedpine Smerte. 2009;10(1):15-20.
21. Chen CH, Sheu JJ, Lin YC, Lin HC. Forening af migræne med hjernetumorer: en landsdækkende befolkningsbaseret undersøgelse. J Hovedpine Smerte. 2018;19(1):111.
22. Angus-Leppan H. migræne: mimics, borderlands og kamæleoner. Pract Neurol. 2013;13(5):308-318
23. Cady RK, Schreiber CP. Sinus hovedpine eller migræne? Overvejelser ved at stille en differentieret diagnose. Neurologisk. 2002; 58 (9 suppl 6): S10-S14.
24. Yoon, FRK, Mueller D, Hansen N, et al. Forekomst af ansigtssmerter i migræne: en befolkningsbaseret undersøgelse. Cephalalgi. 2010;30(1):92-96.
25. Silberstein SD. Hovedpine på grund af nasal og paranasal sinus sygdom. Neurol Clin. 2004;22(1):1-19.
26. Scelsa SN, Lipton RB, Sander H, Herskovits S. hovedpine egenskaber hos indlagte patienter med Lyme sygdom. Hovedpine. 1995;35(3):125-130.
27. Hampson NB, Hampson LA. Karakteristik af hovedpine forbundet med akut kulilteforgiftning. Hovedpine. 2002;42(3):220-223.
28. Lima Carvalho MF, De Medeiros JS, Valen Larra MM. hovedpine ved nylig begyndende hypothyreoidisme: revalens, egenskaber og resultat efter behandling med levothyroksin. Cephalalgi. 2017;37(10):938-946.
29. Candan FU. EHMTI-0229: et tilfælde af migræne som hovedpine med postprandial hypoglykæmi behandlet med livsstilsændring. J Hovedpine Smerte. 2014; 15 (suppl 1): G39.
30. Jacome de. Hypoglykæmi rebound migræne. Hovedpine. 2001;41(9): 895-898.
31. Kristoffersen ES, Lundkvist C. medicin-overforbrug hovedpine: epidemiologi, diagnose og behandling. Ther Adv Stof Saf. 2014;5(2):87-99.
32. Forekomsten af migræne hos patienter med systemisk lupus erythematosus. Hovedpine. 2001;41(3):285-289.
33. Panayiotopoulos, CP. “Migralepsi” og betydningen af at differentiere occipitale anfald for migræne. Epilepsi. 2006;47(4):806-808.