Mitralinsuffizienz (MR) ist ein häufiger Befund in der Echokardiographie, kann jedoch aufgrund mehrerer dynamischer Faktoren, die den Schweregrad der MR beeinflussen, und der dreidimensionalen (3D) Natur des Strahls schwierig zu quantifizieren sein.
Identifizierung des MR-Mechanismus
MR sollte zuerst als primär oder sekundär identifiziert werden. Primäre MR wird am häufigsten durch myxomatöse Degeneration aufgrund von fibroelastischem Mangel oder Barlow-Krankheit verursacht. Die Anomalie kann fokal oder diffus sein und einen Mitralklappenprolaps (MV) verursachen.1 Bei der sekundären MR sind die Blättchen selbst normal oder der Grad der Blättchenanomalie reicht nicht aus, um den Grad der MR sichtbar zu machen. Stattdessen führt eine abnormale posteriore, laterale und apikale Verschiebung der Papillarmuskeln zu einem unvollständigen Verschluss der Mitralblättchen.2 Es wird oft ein Anbinden oder eine verminderte Beweglichkeit der Mitralklappen sichtbar gemacht.3 Die apikale Verschiebung, informell Tethering genannt, weist auf einen apikaleren Faltblatt-Koaptationspunkt anstelle der Ringebene hin (Abbildung 1). Apikale Verschiebung oder Tethering wird am besten in apikalen Vierkammeransichten betrachtet.
Abbildung 1
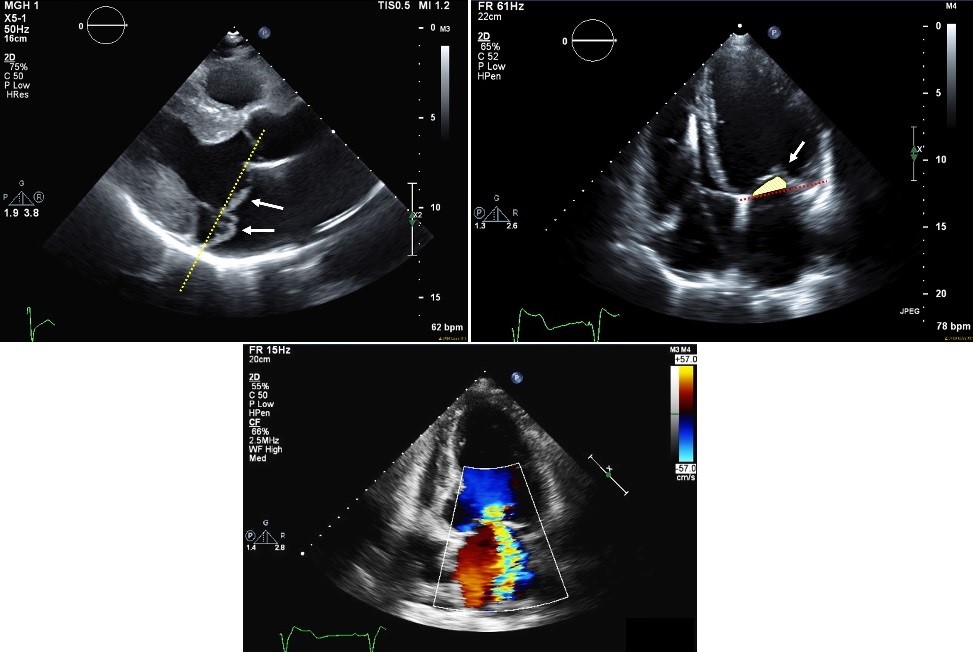
Abbildung 1

Hämodynamische Überlegungen
MR ist dynamischer Natur; Daher variiert der Schweregrad je nach Belastungsbedingungen wie Volumenstatus oder systemischem Blutdruck des Patienten. Der Grad der MR bei der transthorakalen Echokardiographie (TTE) bei einem wachen Patienten ist häufig schwerwiegender als bei der transösophagealen Beurteilung unter bewusster Sedierung oder im Operationssaal im Zusammenhang mit mehreren vasoaktiven Mitteln. Im Zusammenhang mit MR, die durch systolische anteriore MV-Bewegung verursacht wird, ist sie am häufigsten assoziiert mit hypertropher obstruktiver Kardiomyopathie oder nach MV-Reparatur mit einem Anuloplastikring; In diesen Situationen beeinflusst das linksventrikuläre (LV) Volumen die Entwicklung von MR signifikant. Veränderungen des Herzrhythmus, einschließlich rechtsventrikulärer Stimulation, verlängertem PR-Intervall, vorzeitigen ventrikulären Komplexen und Herzblockaden, können die Beurteilung des Schweregrads von MR.4
Bei akuter MR aufgrund von rupturierten Chordae tendineae, rupturiertem Papillarmuskel oder Faltblattperforation sind die proximalen und distalen farbigen MR-Strahlen häufig exzentrisch orientiert und können daher unterschätzt werden.5 Es ist wichtig, über die Koaptationslinie der Packungsbeilage zu scannen, um den MR-Jet vollständig zu erfassen. In diesen Situationen sollte die Beurteilung der MR-Ätiologie, des Vorhandenseins einer hyperdynamischen LV-Funktion, der systolischen Flussumkehr in den Lungenvenen und der klinischen Befunde ausreichend sein, um die Diagnose einer schweren MR zu begründen.
Quantitative Beurteilung des MR-Schweregrads
Der Farbflussdoppler bietet drei Methoden zur Beurteilung des MR-Grades. Der distale Strahlbereich relativ zum linken Vorhofbereich ist die intuitivste, aber oft die am wenigsten zuverlässige Methode, da der Farbflussbereich von Belastungsfaktoren wie dem Antriebsdruck (systemischer Blutdruck), dem Volumenstatus des Patienten, der Form der regurgitanten Öffnung und dem Impuls der Blutzellen abhängig ist, die bei sehr exzentrischen Strahlen verloren gehen können. Wenn die regurgitante Öffnung dünn und schmal ist, ändert sich der Farbflussbereich in Abhängigkeit von der Sondenwinkelung. Maschineneinstellungen wie Dopplerverstärkung und Wandlerfrequenz können sich ebenfalls auf den Strahlbereich auswirken.4 Der Strahlbereich wird typischerweise in apikalen Ansichten bewertet (Abbildung 1), obwohl alle Ansichten verwendet werden können, in denen der distale Strahlbereich am besten abgebildet wird. Distale Strahlbereiche werden am besten mit zentralen Strahlen verwendet, da exzentrische Strahlen häufig vom distalen Strahlbereich unterschätzt werden.
Die Breite der Vena contracta (VC), der schmalste Teil des MR-Strahls, der am besten in der parasternalen Langachsenansicht beurteilt werden kann (Abbildung 2), ist ein relativ lastunabhängiges Maß für den MR-Schweregrad. Es nimmt eine kreisförmige Öffnung an, und aus diesem Grund neigt die Breite dazu, sekundäre MR oder MR mit einer nicht kreisförmigen Öffnung zu unterschätzen. Der Rahmen mit der größten VC-Breite sollte für die Messung verwendet werden, und der Zeitpunkt im Herzzyklus, der für die Messung verwendet wird, kann je nach Ätiologie variieren. Die Nyquist-Grenze sollte ≥50 cm / s betragen, und die Verstärkung sollte so erhöht werden, dass sie knapp unter dem Schwellenwert liegt, an dem Farbrauschen auftritt,6 mit dem Ziel, die Farbdopplerauflösung zu optimieren, um die VC-Breite genauer zu messen. Die Skala selbst sollte nicht verringert werden (Abbildung 2). Es wurde gezeigt, dass die Verwendung einer 3D-geführten VC-Breite die Reproduzierbarkeit der Messung verbessert und enger mit der effektiven regurgitanten Öffnungsfläche (EROA) korreliert.7 Es wurde auch festgestellt, dass die Messung der 3D-VC-Fläche enger mit EROA korreliert als die Schätzung mit der zweidimensionalen (2D) PISA-Methode (Proximal Isovelocity Surface Area).8
Abbildung 2
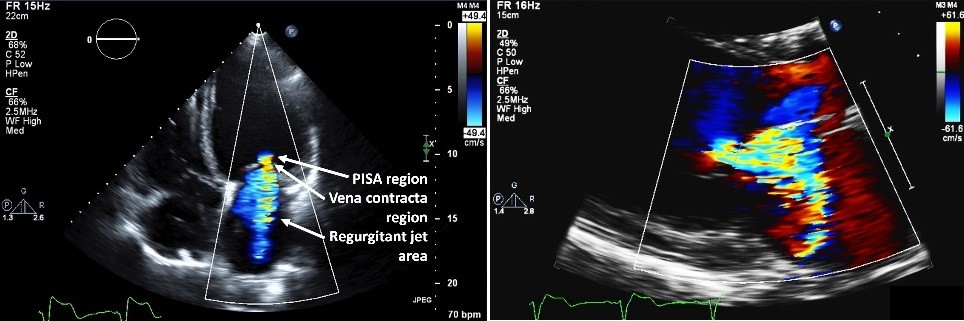
Abbildung 2

Die Strömungskonvergenz oder PISA wird verwendet, um eine EROA unter Verwendung der Formel in Tabelle 1 zu berechnen. Um diese Messung durchzuführen, sollten die folgenden Schritte ausgeführt werden:
- Die PISA-Region sollte vergrößert werden, um die PISA-Messung zu optimieren.
- Der Ausgangswert sollte in Richtung des Regurgitantstrahls angepasst werden. Dies dient dazu, die Messzone für die Messung des Radius zu vergrößern. Bei transthorakalen apikalen Ansichten ist die Grundlinie nach unten verschoben. Das optimale Grundlinienverschiebungsniveau ist der Punkt, an dem der PISA-Radius genau gemessen werden kann, ohne den in der LV-Kavität vorhandenen zufälligen Blutfluss einzubeziehen. Diese liegt typischerweise im Bereich von 30-40 cm/sec. Wenn die PISA-Region besonders groß ist, wie bei sehr großen MR-Jets, kann das Ausmaß der Grundlinienverschiebung geringer sein.
- Der Radius sollte vom Punkt des Farbaliasings (rot / gelber Rand) bis zum ventrikulären Aspekt der Mitralklappe oder dem Niveau der VC-Messung gemessen werden (Abbildung 3). Die Winkelkorrektur kann verwendet werden, wenn der PISA auf die Flugblätter oder die LV-Wand trifft.4
Tabelle 1: Doppler-Methoden zur Beurteilung des MR-Schweregrads

Abbildung 3
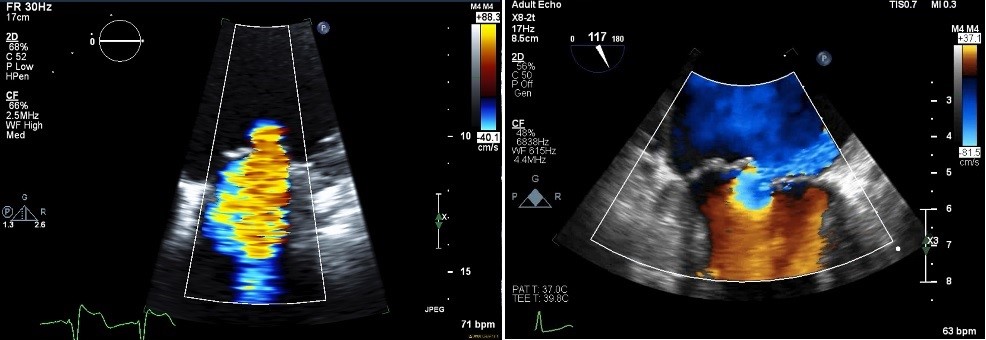
Abbildung 3

Auch hier ist die Annahme bei der Verwendung von PISA für die MR-Schätzung eine einzelne kreisförmige regurgitante Öffnung. Bei der sekundären MR kann die 2D-PISA daher zu einer Unterschätzung des Schweregrads führen. Eine EROA von ≥0,4 cm2 hat sich als prädiktiv für ein verringertes 5-Jahres-Überleben erwiesen.9
VC- und PISA-Messungen sind nur mäßig zuverlässig für die Unterscheidung zwischen schwerer und nicht schwerer MR, mit einer großen Variation in der Interobserver-Übereinstimmung.10 Alle Messungen sollten in einer gezoomten Ansicht durchgeführt werden, um Fehler zu minimieren. Es ist zu beachten, dass alle Messungen, die in einem einzigen Frame durchgeführt werden, MR überschätzen, das nicht holosystolisch ist, beispielsweise bei MV-Prolaps, wenn MR spätsystolisch ist. Die Anwendung von Farbdoppler-Methoden zur Beurteilung schwerer MR sollte bei holosystolischen MR-Patienten durchgeführt werden. Parameter, die zur Bestimmung der schweren MR verwendet werden, sind in Tabelle 2 enthalten.
Tabelle 2: Criteria for Severe MR4
|
Quantitative Measures |
Specific Criteria* |
|
EROA ≥0.4 cm2 |
Flail leaflet |
|
*Definitiv schwerwiegend, wenn ≥4 spezifische Kriterien |
|
Andere echokardiographische Modalitäten
Belastungstests können nützlich sein, um die Funktionsfähigkeit und die mit MR verbundenen Symptome zu beurteilen, insbesondere wenn der Lungenarteriendruck ansteigt (≥60 mmHg). Die Quantifizierung der MR selbst kann aufgrund der turbulenten Strömung bei hohen Herzfrequenzen schwierig sein.TEE ist indiziert, um den Mechanismus der MR zu identifizieren, insbesondere wenn die TTE nicht schlüssig ist oder für die Planung von chirurgischen oder perkutanen Eingriffen. Die zusätzliche Fähigkeit der hochauflösenden 3D-Bildgebung sowie der Doppler-Abfrage des Lungenvenenflusses in TEE ist wertvoll bei der Unterscheidung von mittelschwerer und schwerer MR und Beurteilung exzentrischer Jets. Bei der Interpretation der transösophagealen Bildgebung ist jedoch Vorsicht geboten, da der systemische Blutdruck im Zusammenhang mit der prozeduralen Sedierung häufig niedriger ist, die Angulation der Dopplerwinkel zwischen TTE und TEE unterschiedlich ist und die Strahlgröße aufgrund technischer Faktoren abweichen kann.4
Die kardiale Magnetresonanztomographie kann verwendet werden, um zusätzliche Messungen des MR-Schweregrads bereitzustellen, insbesondere wenn die echokardiographische Bildgebung technisch schwierig ist oder diskrepante Befunde zwischen 2D- und Dopplermessungen oder klinischen und echokardiographischen Befunden vorliegen. Die kardiale Magnetresonanztomographie kann bei der Bestimmung des Mechanismus hilfreich sein, ob die MR primär oder sekundär ist, und liefert zusätzliche Informationen für die Entscheidungsfindung, z. B. die Myokardlebensfähigkeit bei funktioneller MR.
Schlussfolgerung
Die MR sollte integrativ bewertet werden, da kein einzelner Parameter ausreicht, um den Schweregrad der MR zu quantifizieren.
- Enriquez-Sarano M, Akins CW, Vahanian A. Mitralinsuffizienz. Lanzette 2009;373: 1382-94.Dal-Bianco JP, Beaudoin J, Handschumacher MD, Levine RA. Grundlegende Mechanismen der Mitralinsuffizienz. Can J Cardiol 2014;30:971-81.
- Otto CM, Bonow RO. „Herzklappenerkrankung.“ In: Bonow RO, Mann DL, Zipes EP, Libby P, Hrsg. Braunwalds Herzkrankheit: Ein Lehrbuch der Herz-Kreislauf-Medizin. 9. Aufl. St. Louis, MO: Saunders; 2012.
- Zoghbi WA, Adams D, Bonow RO, et al. Empfehlungen für die nichtinvasive Beurteilung der nativen Klappeninsuffizienz: Ein Bericht der American Society of Echocardiography, der in Zusammenarbeit mit der Society for Cardiovascular Magnetic Resonance entwickelt wurde. J Am Soc Echocardiogr 2017;30:303-71.In:Stout KK, Verrier ED. Akute Klappeninsuffizienz. Auflage 2009;119:3232-41.Thavendiranathan P, Phelan D, Collier P, Thomas JD, Flamm SD, Marwick TH. Quantitative Beurteilung der Mitralinsuffizienz: Wie man es am besten macht. JACC Cardiovasc Imaging 2012;5:1161-75.
- Yosefy C, Hung J, Chua S, et al. Direkte Messung der Vena contracta-Fläche durch Echtzeit-3-dimensionale Echokardiographie zur Beurteilung der Schwere der Mitralinsuffizienz. Am J Cardiol 2009;104:978-83.
- Zeng X, Levine RA, Hua L, et al. Diagnostischer Wert des Vena contracta-Bereichs bei der Quantifizierung des Schweregrads der Mitralinsuffizienz durch Farbdoppler-3D-Echokardiographie. Circ Cardiovasc Imaging 2011;4:506-13.
- Enriquez-Sarano M, Avierinos JF, Messika-Zeitoun D, et al. Quantitative Determinanten des Ergebnisses der asymptomatischen Mitralinsuffizienz. N Engl J Med 2005;352:875-83.
- Biner S, Rafique A, Rafii F, et al. Reproduzierbarkeit der proximalen Isovelocity-Oberfläche, der Vena contracta und des Regurgitant-Jet-Bereichs zur Beurteilung des Schweregrads der Mitralinsuffizienz. JACC Cardiovasc Imaging 2010;3:235-43.
Klinische Themen: Arrhythmien und klinische SYMPTOME, Herzinsuffizienz und Kardiomyopathien, Nichtinvasive Bildgebung, Herzklappenerkrankungen, Implantierbare Geräte, Vorhofflimmern/supraventrikuläre Arrhythmien, Echokardiographie/Ultraschall, Magnetresonanztomographie, Mitralinsuffizienz
Schlüsselwörter: Diagnostische Bildgebung, Vorhofflimmern, Blutzellen, Blutdruck, Kardiomyopathie, Hypertrophe, Chordae Tendineae, Bewusste Sedierung, Entscheidungsfindung, Echokardiographie, Echokardiographie, Doppler, Echokardiographie, Transösophageal, Herzblock, Herzfrequenz, Herzventrikel, Bildgebung, Dreidimensional, Magnetresonanztomographie, Mitralklappe, Mitralklappenprolaps, Mitralklappeninsuffizienz, Beobachtervariation, Operationssäle, Papillarmuskeln, Prolaps, Lungenarterie, Lungenvenen, Radius, Reproduzierbarkeit der Ergebnisse
< Zurück zur Liste