viime vuosina lasten ja nuorten itsensä vahingoittaminen on lisääntynyt Englannissa, prosenttiosuuksien on havaittu kasvavan nopeasti, erityisesti nuoruusiässä (Morgan et al., 2017). Kun tietoisuus itsensä vahingoittamisesta lisääntyy mielenterveyskampanjoiden ja mediahuomion avulla, mukaan lukien uutis-ja draamasarjojen uutisointi, parantuuko itsensä vahingoittamisesta raportointi tietoisuuden lisääntymisen ansiosta vai vahingoittavatko nuoret todella itseään yhä enemmän? Miten huolestuneita meidän pitäisi olla kasvusta? Tässä blogissa ammennan kollegoideni viimeaikaisesta työstä Englannin itsensä vahingoittamisen monikeskustutkimuksessa.

The Multicentre Study of Self-Harm in England
the Multicentre Study is a three site collaboration between the University of Manchester, The University of Oxford and Derbyshire Healthcare NHS Foundation Trust. Siinä kerätään yksityiskohtaisia tietoja itsensä vahingoittamisesta sairaalan päivystysosaston esitelmistä viidessä yleisessä sairaalassa; kolmessa Manchesterissa, yhdessä Oxfordissa ja yhdessä Derbyssä. Tämän seurauksena tämä pitkittäistutkimus on yli 15 vuotta (ja laskenta!) tietoja demografisista henkilöistä, jotka ovat vahingoittaneet itseään, yksityiskohtaisia itsetuhomenetelmiä, itsensä vahingoittamiseen tähtääviä tekijöitä, kliinisiä ominaisuuksia (psykiatrinen hoito, aikaisempi itsensä vahingoittaminen) ja lähetteitä sairaalasta. Tämä tarkoittaa sitä, että voimme tutkia eri ihmisryhmien itsensä vahingoittamisen trendejä ajan mittaan sekä lopputuloksia, kuten itsensä vahingoittamisen toistumista.
määrittelemme itsensä vahingoittamisen mihin tahansa tahalliseen itsensä myrkyttämiseen tai vahingoittamiseen motivaatiosta tai tahallisuudesta riippumatta. Tämä on yleisimmin käytetty määritelmä Yhdistyneessä kuningaskunnassa ja Euroopassa tutkimus, jossa itsetuhoinen käyttäytyminen nähdään spektri käyttäytymistä (Kapur et al., 2013).
itsetuhoisuuden seurannan haasteet
yksi lasten ja nuorten itsetuhoisuuden tarkan seurannan haasteista on se, että se voi usein olla piilokäyttäytymistä, monet eivät tule palveluiden tietoon. Jos he vahingoittavat itseään yksityisesti ja salaavat sen vanhemmilta ja opettajilta, emme tiedä ongelman laajuutta tässä ryhmässä.
niille, jotka tulevat palveluiden tietoon joko perusterveydenhuollon, kuten yleislääkärin, tai toissijaisen hoidon, kuten sairaalan päivystyksen, kautta joko itsetuhoisuuden vuoksi hoidettavaksi tai mielenterveyshoitoon, itsetuhoisuuden seuraaminen näissä oleellisissa ryhmissä. Tämä tarjoaa myös mahdollisuuden puuttua joko nuoren itsensä vahingoittamiseen tai muihin kokemiin asioihin, kuten kiusaamiseen tai päihteiden väärinkäyttöön, sekä mahdollisten taustalla olevien mielenterveysongelmien tunnistamiseen ja hoitoon.
viimeaikainen työ lasten ja nuorten itsensä vahingoittamisen esiintyvyydestä ja suuntauksista
viimeisimmässä työssämme verrattiin sairaalassa esiintyvien itsensä vahingoittamisen, yhteisössä esiintyvien itsensä vahingoittamisen ja itsemurhan esiintyvyyttä (Geulayov et al., 2018). Kuolleisuus (ONS-datalinkityksen kautta), sairaalaseuranta ja koulukyselyaineisto analysoitiin, tutkimukseen osallistuneet nuoret olivat 12-17-vuotiaita Englannista. Löydökset esitettiin ice berg-mallina (Geulayov et al., 2018).
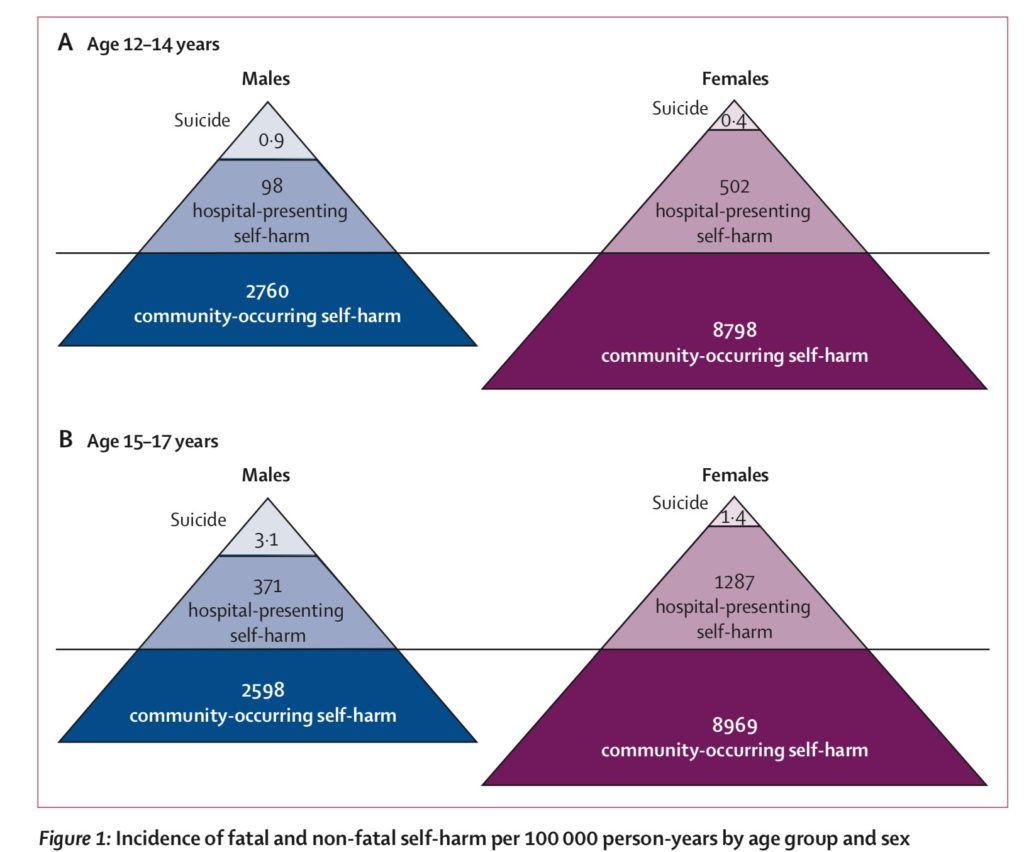
itsensä vahingoittaminen yhteisössä/perusterveydenhuolto
jäävuoren ensimmäisen ja suurimman tason edustamana itsensä vahingoittamisen esiintyvyys on korkein yhteisössä. Huolestuttavinta tässä tasossa on se, että se on veden alla jäävuori-metaforaa käyttäen. Monet näistä lapsista ja nuorista eivät välttämättä edes tule kliinisten palvelujen tietoon –se on piilossa. Epidemiologisesti todetut esiintyvyysluvut ovat viitanneet laajamittaiseen ongelmaan.
yksi Britanniassa otsikoihin noussut kollegoidemme tutkimus perustui tutkimukseen perusterveydenhuollossa olevien 10-19-vuotiaiden lasten ja nuorten itsensä vahingoittamisesta. Morgan et al (2017)tarkasteli itsensä vahingoittamisen esiintyvyyttä käyttäen Yhdistyneen kuningaskunnan kliinisen käytännön tutkimustietoja. Havainnot osoittivat, että tyttöjen itsensä vahingoittamisen esiintyvyys oli korkeampi kaikissa ikäryhmissä; erityisesti tutkijat havaitsivat, että 13-16-vuotiaiden nuorten tyttöjen itsensä vahingoittamisen esiintyvyys kasvoi jyrkästi 68% vuosien 2011 ja 2014 välillä. Voisiko kasvu johtua tietoisuuden lisääntymisestä ja avun hakemisesta?
syitä itsetuhoisuuden nousuun ei ole tutkittu, mutta on mahdollista, että nuoret tytöt hakevat apua poikia enemmän-mikä voisi selittää, miksi kasvu ei näkynyt samanikäisillä pojilla. Kasvu voi kuitenkin olla myös todellinen itsetuhoisuuden nousu, kuten tutkijat ehdottavat.
vaikka erityisesti 13-16-vuotiaat tytöt tarvitsevat kipeästi väliintuloa yläkouluissa, tarvitaan kuitenkin lisätutkimusta, jotta voidaan selvittää, mitä näiden nuorten tyttöjen elämässä tapahtuu, mikä aiheuttaa heille yhä enemmän itsetuhoisuutta?
myös nykyisessä tarjonnassa on aukko, tarvitaan helposti saatavilla olevaa tukea lasten ja nuorten varhaiseen puuttumiseen, erityisesti niille, jotka eivät saa osallistua palveluihin tai niille, jotka eivät täytä toisen asteen mielenterveyspalveluiden vaatimuksia.
tutkimusryhmämme yhdessä tutkimuksessa selvitettiin lasten ja nuorten itsensä vahingoittamisen toistumista, 5 205 10-18-vuotiasta nuorta tuotiin sairaalaan yhteensä 6 598 itsetuhojaksoa (Hawton ym., 2012). Seuranta osoitti noin 27%: lla toistuvaa itsensä vahingoittamista, toistuminen liittyi vanhempaan ikään, itsensä viiltämiseen ja aiempaan itsetuhoisuuteen ja psykiatriseen hoitoon. Itsensä viiltämisen havaittiin myös olevan yhteydessä kohonneeseen itsemurhariskiin verrattuna lääkkeiden aiheuttamaan itsensä myrkyttämiseen.
nämä havainnot korostavat sitä, että lapsia ja nuoria, jotka käyttävät itsestään leikkaamista itsensä vahingoittamisen menetelmänä, tulee ottaa vakavasti ja että itsensä vahingoittaminen ei ole vain ”huomionhakuista käyttäytymistä”.
tuoreessa teoksessamme itsetuhon todettiin olevan ensisijainen tapa vahingoittaa itseään yhteisössä. Aiemmista tutkimuksista tiedetään, että itsensä viiltämiseen liittyy suurempi itsemurhariski. Lisätyötä tarvitaan sen ymmärtämisessä, miten ja miksi leikkaamiseen liittyy lisääntynyt riski. Laadullinen työ voi myös auttaa ymmärtämään, miksi lapset ja nuoret leikkaavat.
niille, jotka joutuvat perusterveydenhuollossa GPs: n tietoon, itsetuhoisuuden syiden selvittäminen ja lisätuki on välttämätöntä. On tärkeää huomata, että itsensä vahingoittaminen on usein ahdistuksen oire, eikä hoidettavissa oleva häiriö yksinään, joten itsetuhoisen käyttäytymisen ensisijaisten syiden tunnistamisen tulisi olla etusijalla.
vaikka me kaikki haluaisimme itsetuhoisuuden loppuvan heti tai kokonaan, tämä ei ole aina realistista. Se voi viedä aikaa, sillä sitä on käytetty selviytymiskeinona erityisesti niille, jotka ovat kärsineet itsensä vahingoittamisesta jo pitkään, hädän hallitsemiseksi.
myös Koulumuotoisilla ohjelmilla on oma roolinsa. Kouluille annettava koulutus itsensä vahingoittamiseen vastaamisesta on tärkeää ennaltaehkäisyn ja riskien vähentämisen kannalta. Tiedämme uudemmasta työstä, että itsetuhoista käyttäytymistä voi esiintyä klustereissa (Hawton et al., 2019). Public Health Englandin (2019) uudet ohjeet itsemurhaklustereiden tunnistamisesta ja niihin vastaamisesta viittaavat siihen, että yksi itsemurhaklusterin vasteen avainkomponenteista on jatkuva valvonta. Sen vuoksi kaikenlaisten itsetuhoisten tai itsetuhoisten tekojen seuraamisen kouluissa ja yhteisössä olisi oltava rutiininomaista. Nuoret ovat erityisen alttiita tartuntavaikutuksille.
koulun henkilökunnan tulisi myös olla valppaana mahdollisten itsensä vahingoittamiseen vaikuttavien tekijöiden, kuten kiusaamisen tai haitallisen sosiaalisen median käytön suhteen (PHE, 2019). Ohjeessa korostetaan, että itsemurhaklusterit voivat liittyä itsensä vahingoittamisen lisääntymiseen. Vaikka yhteisön itsensä vahingoittamisen seuranta on vaikeaa, yksi lähestymistapa on seurata itsensä vahingoittamista, joka johtaa päivystyssairaalan esitykseen. Tämä on tärkeää tiettyjen aikakausien trendien havaitsemiseksi.
Päivystyssairaalan esitykset itsensä vahingoittamisesta
mallin ”jäävuoren” toinen taso edustaa sairaalaa esittävää itsensä vahingoittamista. Nämä lapset ja nuoret tulevat kliinisten palvelujen tietoon. Yksi keskeinen havainto tällä tasolla oli merkittävä ero itsensä vahingoittamisen esiintyvyydessä nuorempien ja vanhempien nuorten välillä. Tämä ero ei ollut ilmeinen yhteisön otoksessa. 15-17-vuotiailla tytöillä oli eniten sekä sairaalahoitoa että yhteisöllistä itsensä vahingoittamista.
tämä jäävuoren taso on täydellinen mahdollisuus puuttua asiaan. Siksi on erittäin tärkeää, että sairaalapalvelut ovat hyvin resursoituja ja kaikille lapsille ja nuorille tarjotaan perusteellinen psykososiaalinen arviointi. Aiemmassa tutkimuksessa on todettu psykososiaalisten arviointien olevan hyödyllisiä ja vähentävän itsetuhoisten toistojen riskiä (Carroll et al., 2016; Steeg et al., 2018). Tällä tasolla tärkeitä ovat myös asianmukaiset jälkihoitojärjestelyt, kuten tarvittaessa psykologinen hoito tai opastus / lähete kolmannen sektorin palveluihin. Yhtä tärkeää on, että nämä nuoret saavat helposti mielenterveyspalveluita, koska se osoittaa, että he ovat valmiita hakemaan apua.
Tutkimuksemme viittaa siihen, että ne, jotka toistavat itsensä vahingoittamista, toistavat nopeasti (Kapur et al., 2006). Siksi varhainen seuranta on välttämätöntä.
nice guidelines on the management of self-harm suosittaa, että:
- kaikki lapset ja nuoret tulisi viedä yön yli lastenosastolle ja arvioida perusteellisesti ennen kotiuttamista.
- heillä tulisi olla pääsy CAMHS-ja päihdepalveluihin.
- arviointiin tulee sisältyä myös koko perheen, heidän sosiaalisen tilanteensa ja lastensuojeluasioiden arviointi & mahdollisten lähetteiden tulee perustua tunnistettuihin tarpeisiin.
- jokaista toistuvaa itsetuhokohtausta tulee käsitellä omana itsenään, sillä syyt itsetuhoisuuteen voivat olla joka kerta erilaiset.
lopulta arvioitiin ongelman laajuus koko Englannissa: noin 21 000 lasta ja nuorta (iältään 12-17-vuotiaita), jotka olivat general Hospitalissa itsensä vahingoittamisen jälkeen; mutta 200,000 itsensä vahingoittamista yhteisössä ja eivät läsnä sairaalaan. Nämä karut luvut korostavat itsensä vahingoittamisen suurta väestötaakkaa ja ongelman laajuutta. On todennäköistä, että itsensä vahingoittamisen raportointi paranee paremman tietoisuuden ansiosta, mutta on yhtä mahdollista, että itsensä vahingoittaminen lisääntyy, lisätutkimusta tarvitaan kasvun syiden ymmärtämiseksi.
koulumuotoisilla interventioilla on oma roolinsa yhteisön tasolla. Ehkä koulutus, ja vastaaminen ja tukeminen lapsille ja nuorille, että itsensä vahingoittamisen pitäisi olla pakollista kaikissa kouluissa, aivan kuten fyysinen ensiapukoulutus on pakollista? Koulut tarjoavat ainutlaatuisen mahdollisuuden varhaiseen puuttumiseen ja mahdollisten ilmenevien mielenterveysongelmien tunnistamiseen.
palaan alkuperäiseen kysymykseeni, kuinka huolestuneita meidän pitäisi olla viimeaikaisesta itsetuhoisuuden lisääntymisestä? Työmme kiinnittää huomiota suureen määrään nuoria, jotka vahingoittavat itseään yhteisössä-eivätkä ole yhteydessä palveluihin, vaan käyttävät viiltelyä itsensä vahingoittamiskeinona –jonka tiedämme sisältävän suuremman itsemurhariskin. Vaikka monet, että itsensä vahingoittaminen ei ehkä ole itsemurha-aikeita, aikomus voi muuttua ajan mittaan, ja itsensä vahingoittaminen on vahvin riskitekijä itsemurhan nuorilla (Hawton et al., 2012; Kapur ym., 2013). Siksi siihen ei pidä suhtautua kevyesti. On myös mahdollista, että itsensä vahingoittaminen voitaisiin hyväksyä huonokuntoiseksi selviytymisstrategiaksi, mikä johtaisi tämän käytöksen toistumiseen-joka voisi jatkua aikuisuuteen asti.
keskeinen kotiin vietävä viesti on, että itsensä vahingoittamiseen tulee suhtautua vakavasti, eikä lääketieteellistä vaikeusastetta saa käyttää hätätason merkkinä.
eturistiriidat
Bushra työskentelee monikeskustutkimuksessa Self-Harm in England, jota rahoittaa Britannian terveys-ja sosiaaliministeriö. Hänellä ei ole työhön taloudellisia intressejä.
Carroll, R., Metcalfe, C., Steeg, S., Davies, N. M., Cooper, J., Kapur, N., & Gunnell, D. (2016). Psychosocial Assessment of Self-Harm Patients and Risk of Repeat Presentation: an Instrumental Variable Analysis Using Time of Hospital Presentation. PLOS yksi, 11(2), e0149713.
Geulayov, G., Casey, D., McDonald, K. C., Foster, P., Pritchard, K., Wells, C., Clements, C., Kapur, N., Ness, J., Waters, K., & Hawton, K. (2018). Itsemurhien, sairaalassa esiintyvien ei-fataalien itsensä vahingoittamisen ja yhteisössä esiintyvien ei-fataalien itsensä vahingoittamisen esiintyvyys nuorilla Englannissa (iceberg model of self-harm): Retrospektiivinen tutkimus. The Lancet Psychiatry, 5(2), 167-174.
Hawton, K., Bergen, H., Kapur, N., Cooper, J., Steeg, S., Ness, J., & Waters, K. (2012). Self-harm and suicide following self-harm in children and adolescents: Findings from the Multicentre Study of Self-harm in England: Repetition and suicide after self-harm. Journal of Child Psychology and Psychiatry, 53 (12), 1212-1219.
Hawton, K., Hill, N. T. M., Gould, M., John, A., Lascelles, K., & Robinson, J. (2019). Lasten ja nuorten itsemurhien ryhmittely. The Lancet Child & Adolescent Health. https://doi.org/10.1016/S2352-4642(19)30335-9
Kapur, N., Cooper, J., King-Hele, S., Webb, R., Lawlor, M., Rodway, C., & Appleby, L. (2006). The Journal of Clinical Psychiatry, 67 (10), 1599-609.
Kapur, N., Cooper, J., O ’ Connor, R., & Hawton, K. (2013). Ei-suicidal self-vahinko v. itsemurhayritys: Uusi diagnoosi tai väärä kahtiajako? British Journal of Psychiatry, 202, 326-328.
Morgan, C., Webb, R. T., Carr, M. J., Kontopantelis, E., Green, J., Chew-Graham, C. A., … Ashcroft, D. M. (2017). Ilmaantuvuus, kliininen hoito ja kuolleisuusriski itsensä vahingoittamisen jälkeen lapsilla ja nuorilla: kohorttitutkimus perusterveydenhuollossa. BMJ, j4351.
NICE (2004) Self-harm in over 8s: Short-term management and prevention of recovery. Lontoo: National Institute for Health and Care Excellence.
Public Health England. (2019). Itsemurhaklustereiden tunnistaminen ja niihin reagoiminen. Retrieved from https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/839621/PHE_Suicide_Cluster_Guide.pdf
Steeg, S., Emsley, R., Carr, M., Cooper, J., & Kapur, N. (2018). Itsehaittojen ja muiden vahinkojen riskin rutiininomainen sairaalanhallinta: Alttiuspisteanalyysi käyttäen ennätyspohjaisia kohorttitietoja. Psychological Medicine, 48(2), 315-326.