Hevederes eljárások
A Hevederes műtétek a legrégebbi inkontinencia elleni eljárások. Abból a kísérletből fejlődtek ki, hogy mind a húgycső, mind a sérülés vagy atrófia miatt elvesztett húgycső záróizom tónusát újrateremtsék vagy növeljék. Ezek az eljárások célja a húgycső szűkítése, az urethralis támogatás biztosítása, a húgycső zárónyomásának (UCP) növelése a külső kompresszióval és a hátsó húgycső szögének helyreállítása.7 az a koncepció, hogy a hevederes eljárások növelik az UCP-t, nemrégiben megkérdőjeleződött, mert néhány nyomon követési tanulmány nem mutatott jelentős növekedést.8,9 bár a vizeletinkontinencia kezelésében nincs tipikus beteg, sok urogynecológus fenntartja a parittya eljárásokat a betegek számáraakiknek korábban sikertelen inkontinencia elleni eljárásaik voltak. Ezek a betegek gyakran súlyosan inkontinensek, kevés vagy nincs húgycső mobilitás az intraabdominális nyomás növekedése során. Az ACP általában alacsony (< 20 cm H2O), és alacsony Valsalva szivárgáspont nyomással rendelkeznek (< 60 cmH2O). Ezek a belső szervek általánosan elfogadott diagnosztikai kritériumaiphincter hiány.
a modern hevederes eljárás a Giordanoin által 1907-ben leírt műveletből fejlődött ki, amelyben a gracilis izomszárnyakat a húgycső közelében ültették át. 1917-ben goebell, Frankenheim és Stoeckel sebészek kifejlesztettékegy hevederes eljárás, amely pyramidalis izomot használ a csatolt rectus fasciával. Miután az izomhasakat szabadon boncoltuk a szimfízis szintjéig, a végeket a szeméremcsont mögött hagytuk, és a húgycső alá varrtuk. A vezikális nyak is megrepedt. Az 1930-as években a musculofascialis hevederek csökkenése és a csak a fasciából álló hevederek megjelenése következett be. 1942-ben Aldridge olyan műveletet írt le, amely nagyon hasonlíta hevederes eljárás egy változata, amelyet ma is végrehajtottak. A rectus fascia kétoldali csíkjait boncolta fel az izom elülső oldaláról, így a mediális részek az izomhoz kapcsolódtak. A fascia csíkjait ezután az izomon keresztül alagútba fúrták, a symphysis mögött áthaladtak,és a húgycső alá varrták. Az ezt követő évek a szintetikus anyagok hevederekhez való használatát, valamint a varrathidak és a tapasz hevederek használatát eredményezték.10 a jelenlegi hevederek általában fasciából állnak, akár cadaveric donortissue-ból, akár a műtét idején a betegből betakarított szövetből.
A Hevederes eljárások gyógyulási aránya 70-95%.11,12 az eredmények hasonlóak, függetlenül attól, hogy milyen típusú hevedert használt anyag. A változékonyság a technika különbségeiből, a gyógyítás meghatározásából és a nyomon követés hosszából ered. Bár a gyógyulási arányokról szóló jelentések bőségesek, a korai és késői szövődmények dokumentálása gyenge. A vérzés, a fertőzés, a helyi szervek sérülésének kockázata mellettfigyelembe kell vennie az eljárás hatását az ürítésre. 2-30% – os a súlyos ürítési diszfunkció vagy retenció kockázata.13 Ez a becslés elsősorban megfigyeléseken alapul, és további vizsgálatokra van szükség. Detrusor instabilitás és különböző irritatív húgyhólyag tünetek, mint a gyakoriság és a sürgősség fordulnak elő bárhol 2% és 50% a betegek.14 sajnos nehéz megjósolni, hogy mely betegek lesznek ezekkomplikációk. Ezek a tünetek idővel gyakran enyhülnek, és általában farmakológiailag kezelhetők. A kevésbé gyakori szövődmények közé tartozik erózióa heveder anyaga (gyakoribb a szintetikus hevedereknél), fistulavagy sinus traktus kialakulása, idegkárosodás vagy beszorulás, valamint tályogképződés. Mint korábban említettük, a lehetséges szövődmények észlelt magasabb aránya miatt sok kismedencei sebész továbbra is retropubikus urethropexiát hajt végre elsődleges inkontinenciaellenes műtétként.
retropubikus műveletek
Az ebben a szakaszban leírt mindkét művelet közös célja aaz erős periurethralis szövetek azonosítása a vezikulum nyaka közelében ésa szövetek varrása a pubishoz kapcsolódó támogató struktúrához. Ez arra szolgál, hogy a hólyag nyakát hasüregbe helyezzék vissza, hogy ugyanazt a transzmurális nyomást lássa, mint ahúgyhólyag. Kimutatták, hogy a húgycső bezáródási nyomása ezen eljárások után mind növekszik, mind csökken, ezért nem gondolják, hogy szerepet játszik a kontinencia elérésének mechanizmusában.15,16
MARSHALL-MARCHETTI-KRANTZ
1949-ben Marshall beszámolt arról az empirikus megfigyelésről, hogy aperiurethralis szövetek a szeméremcsonthoz történő varrása enyhítette a vizelet stressz inkontinenciáját, miután megvizsgálta a vesicalneck reszekció után iatrogén inkontinenciában szenvedő beteget.17 az eredeti leírás 1-es számú krómvarrást írt elő, de mind az MMK, mind a Burch eljárásokat általában állandó varratokkal végzik. A retropubikus térhez való hozzáférést a leírtak szerint kapjuk meg. A húgyhólyag nyakát úgy azonosítják, hogy a nem domináns kezet a hüvelybe helyezik, és tapintják a Foley izzót az index és a középső ujjakkal. A hüvely ujjainak felemelése közben Kittner-disszektort használnaka periurethralfascia feletti zsírszövetre (ábra. 2A betét). A gyengéd elsöprő mozgás könnyen megtisztítja a zsírt, feltárvaa fehér fascia alatt. Ez a boncolás lehetővé teszi, hogy a sebész, hogyjó harapás szövet elősegíti tapadás a periurethralis szöveta hátsó szimfízis. A hüvelyi ujj emelkedése lehetővé teszi a kezelő számára, hogy nyolcas, teljes vastagságú (kivéve a hüvelyi hámot, ha lehetséges) szöveti harapást helyezzen el (lásd: ábra. 2B). Egyetlen varratot helyeznek az urethrovesicalis csomópont mindkét oldalárailyen módon. Ezután minden varratot rögzítünk a periosteumhoz vagya szeméremcsont fibrocartilage-jához oly módon, hogy a vezikális nyak alig érintkezik a szeméremszimfízissel (ábra. 3). A húgyhólyag és az ureterek sérülését cisztoszkópiával, suprapubictelescopy-val vagy szándékos cystotomiával kizárják. Mivel a műtét utáni hatékonyság kiszámíthatatlan, a suprapubic katéter a húgyhólyag elvezetésének preferált módszere.
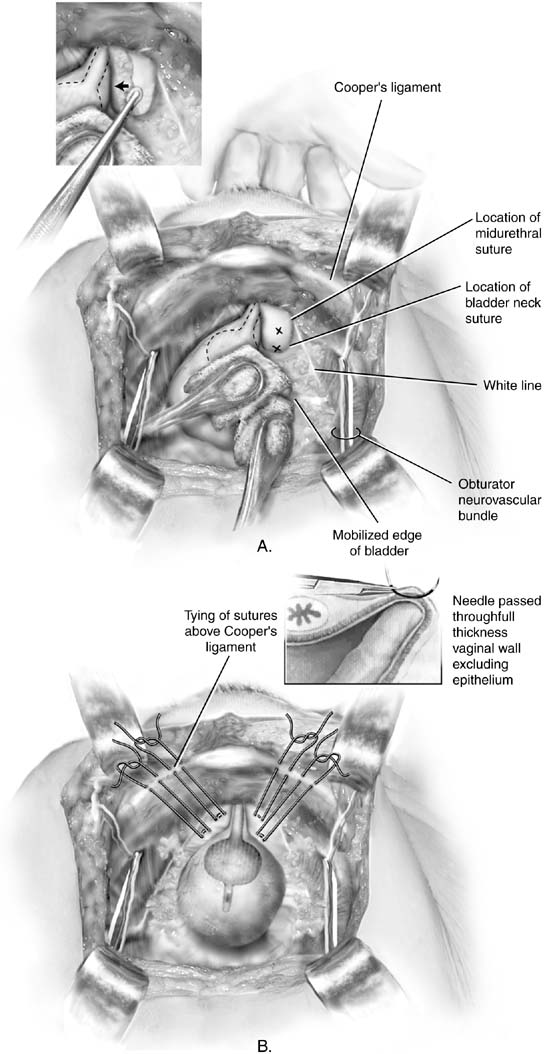 ábra. 2. A. Burch colposuspension. A húgyhólyag óvatosan mobilizálódik az ellenkezőjéreoldalon szivacs botokkal. Az elülső hüvelyfalat aa sebész nem domináns kezének középső ujja. A helyzeta varratoknak legalább 2 cm-rel oldalirányban kell lenniük a proximális húgycsőigés hólyagnyak. Xs jelölje meg a Burch colposuspensionsutures ideális elhelyezését. Betét: a hüvely elülső falát a jobb oldalon egy hüvelyi ujj emeli fel. A tetején egy Kittner disszektort továbbítanakaz ujj, a zsír mediálisan mobilizálva. B. Burch colposuspension. A varratokat megfelelően helyezték el a proximális húgycső és a húgyhólyag nyakának mindkét oldalán. Nyolcas ábra harapása hüvelyen keresztül történik. Kétkarú varratokat használnakhogy az egyes varratok vége az ipsilateralCooper ligamentumán keresztül felhozható legyen, ezáltal lehetővé téve a varratok fent történő megkötésétaz ínszalag. Betét: A varrat részlete a sebész feletthüvelyi ujj. A varratnak tartalmaznia kell a teljes vastagságothüvelyfal, kivéve a hámot. (Baggish MS, Karram MM,: kismedencei anatómiai és nőgyógyászati műtét atlasza. Newyork, Harcourt, 2001.)
ábra. 2. A. Burch colposuspension. A húgyhólyag óvatosan mobilizálódik az ellenkezőjéreoldalon szivacs botokkal. Az elülső hüvelyfalat aa sebész nem domináns kezének középső ujja. A helyzeta varratoknak legalább 2 cm-rel oldalirányban kell lenniük a proximális húgycsőigés hólyagnyak. Xs jelölje meg a Burch colposuspensionsutures ideális elhelyezését. Betét: a hüvely elülső falát a jobb oldalon egy hüvelyi ujj emeli fel. A tetején egy Kittner disszektort továbbítanakaz ujj, a zsír mediálisan mobilizálva. B. Burch colposuspension. A varratokat megfelelően helyezték el a proximális húgycső és a húgyhólyag nyakának mindkét oldalán. Nyolcas ábra harapása hüvelyen keresztül történik. Kétkarú varratokat használnakhogy az egyes varratok vége az ipsilateralCooper ligamentumán keresztül felhozható legyen, ezáltal lehetővé téve a varratok fent történő megkötésétaz ínszalag. Betét: A varrat részlete a sebész feletthüvelyi ujj. A varratnak tartalmaznia kell a teljes vastagságothüvelyfal, kivéve a hámot. (Baggish MS, Karram MM,: kismedencei anatómiai és nőgyógyászati műtét atlasza. Newyork, Harcourt, 2001.)
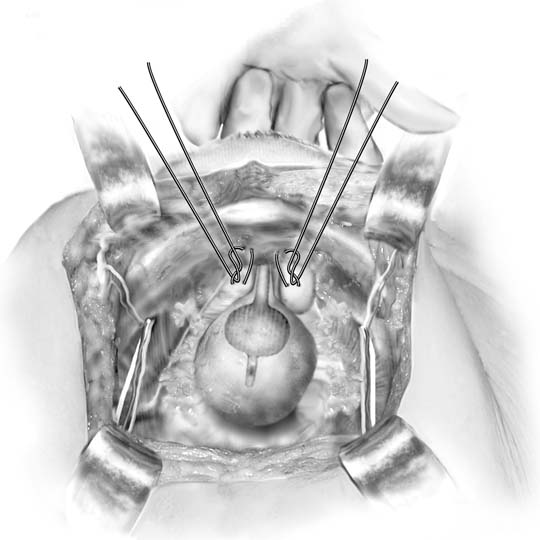 ábra. 3. Marshall-Marchetti-Krantz eljárás. Egy varrat van elhelyezvebilaterálisan a hólyag nyakának szintjén, majd a szeméremszimfízis periosteumába. (Baggish MS, Karram MM,: kismedencei anatómiai és nőgyógyászati sebészeti Atlasz. New York, Harcourt, 2001.)
ábra. 3. Marshall-Marchetti-Krantz eljárás. Egy varrat van elhelyezvebilaterálisan a hólyag nyakának szintjén, majd a szeméremszimfízis periosteumába. (Baggish MS, Karram MM,: kismedencei anatómiai és nőgyógyászati sebészeti Atlasz. New York, Harcourt, 2001.)
BURCH COLPOSUSPENSION
a Burch-eljárást 1962-ben írták le, miután az eljárás kezdeményezőjenem talált megfelelő periosteumot egy idős betegben, akiben MMK-eljárást próbált végrehajtani.18 a retropubikus térbe az MMK-eljáráshoz leírt módon lépünk be és készítjük elő. Két állandó nyolcas varratot helyeznek Ela húgyhólyag nyakának oldalán. A proximális varratokat 2 cm-rel oldaliránybana hólyag nyakához, a disztális varratokat pedig 2 cm-rel oldaliránybana húgycső proximális harmadához (Lásd az ábrát. 2A). Az egyes varratok végeit ezután Cooper szalagján vezetik át, akár ívelt Mayo tű használatával, akár kettős karú varrással. Miután az összes varratot elhelyezték, a sebész megemeli a hüvelyt, míg egy asszisztens a varratokat a Cooper szalagjának tetején lévő csomókkal köti össze (Lásd az ábrát. 2B). Először a disztális varratokat kötik össze. Ha a műtét befejeződött, a sebésznek képesnek kell lenniekönnyen át tudja adni két ujját a szeméremcsont és a húgycső között. A varrathidak nem problémásak, és általában jelen vannak. Anintravesical vizsgálat ajánlott annak biztosítására, hogy a húgyhólyag vagy az ureteralis sérülés nem történt.
a Burch eljárás laparoszkópos megközelítéseit is leírták. Retrospektívés megfigyelési tanulmányok szerint a gyógyulási arány hasonló a nyílt eljárásokhoz.19 három prospektív kísérletet tettek közzé, amelyek összehasonlították ezt a két technikát. Burtonin 1994 – ben és Su 1997-ben a nyitott megközelítést jobbnak találta (97% vs.73% és 96% vs. 80%).20,21 Fatthy és munkatársai hasonló gyógyulási arányról számoltak be a nyílt eljárás során, összehasonlítva a módosított laparoszkópos megközelítéssel-legfeljebb 18 hónapig (85% vs. 88%), és kevesebb morbiditást találtés rövidebb kórházi tartózkodás a laparoszkópos csoportban.22 Sajnálatos módon nehéz összehasonlítani a nyílt és a laparoszkópos megközelítéseket, amelyek másodlagosak a hagyományos eljárástól (a tényleges megközelítéstől eltérő) technikai eltérések sokaságától.
a retropubikus eljárások gyógyulási aránya hasonló, 65-90%, 1-10 év alatt.23,24 valójában az egyetlen randomizált prospektív vizsgálat, amely összehasonlította a Burch-et az MMK eljárásokkal, nem talált szignifikáns különbséget a gyógyulási arányban.23 ezek az eljárások kiállták az idő próbáját, és vannak hosszú távú sikerességi adatok. Ez különösen igaz a Burch eljárásra, amelya két művelet közül a többet tanulmányozzák. Úgy tűnik, hogy a túlóra, a retropubikus szuszpenziók gyógyulási aránya folyamatosan csökken 90% – ról 1 év alatt körülbelül 70%-ra 10 évvel a műtét után, mielőtt a fennsíkot 65% – ról 70% – ra érnék el azoknál a betegeknél, akiket több mint 20 éve követtek nyomon.24 A retropubikus eljárások szövődményei hasonlóak a hevederes eljárásokhoznéhány előfordulási különbséggel. Mivel több boncolásra van szükség a retropubikus eljárásokhoz képest A Hevederes eljárásokhoz képest, a fertőző és hemorrhagiás szövődmények gyakoribb előfordulása várható, de nem kell aggódni az eróziók és a sinus traktus kialakulása miatt. A De novo detrusor instabilitás kockázatáról 5%-ról 27%-ra számoltak be, de az Alcalayand munkatársai 10 éves követéses betegekről számoltak be, 14% – os előfordulási gyakorisággal. 22% – ban beszámoltak a diszfunkció elkerüléséről is.25 a retropubikus szuszpenziókra jellemző egyik szövődmény aosteitis pubis, amely legfeljebb 2-ben fordul elő.A betegek 5% – aa MMK eljárás. Hosszú távú vizsgálatok a Burch eljárásróljelentős előfordulási gyakoriságot mutattak a prolapsus kialakulásában. A Rectocele-t 11-25% – ban, az enterocele-t pedig a betegek 4-10% – ában figyelték meg 10-20 évig.24
Paravaginális javítás
a paravaginális javítás megvitatása itt szerepel, mert aretropubikus eljárás. Nem tekinthető elsődleges inkontinenciaellenesnek. működését. Ennek a műveletnek a célja egy adott javításanatomi hiba: az endopelvicfascial függőágy egyik vagy mindkét oldalának elválasztása, amely általában az arcus tendineus fasciaepelvisnél (fehér vonal) helyezkedik el a medence oldalfalánál. A múltban a stressz inkontinencia kezelésére használták.26 bár néhány nő kontinenst alkot, feltehetően a húgyhólyag nyakának megemelésével, nem eredményez tartós eredményt. Amint Colombo és kollégái megmutatták, a Burch eljárás egyértelműen jobb az inkontinencia kezelésében.27 azoknál a betegeknél, akiknek paravaginális defektusai vannak, amelyek stressz inkontinenciával járó cystocele-vel járnak, leírták a paravaginal plus nevű eljárást. Ebben az eljárásban a paravaginális hibák kijavításaa következő bekezdésben leírtak szerint, a Burch colposuspension varratokat pedig a korábban leírtak szerint helyezik el (ábra. 4). A hasi paravaginális javítás elvégzéséhez hozzáférheta retropubikus tér a korábban leírtak szerint. Az ischialis gerinc ésa csatolt arcus tendineus fasciát azonosítani kell. Paravaginális defectstypically könnyen nyilvánvaló, mint egy leválasztott része a hüvelya fehér vonal (füge. 5A és 5C). A nem domináns kéz segítségével a sebész felemeli az anterolateralvaginális sulcust a hiba oldalán. Teljes vastagságú (kivéve epithelium) a hüvelyszövet nyolcadik harapásaállandó varrattal veszik a hüvelyi csúcs közelében, majd rögzítik az obturator internus izom fehér vonalához vagy fasciájához 1-2 cm-reaz ischialis gerinctől. Ez le van kötve. Ezután disztálisan háromvagy négy hasonló varratot helyeznek el úgy, hogy a végső varrata lehető legközelebb legyen a szemérem ramushoz (Lásd az ábrát. 5B).
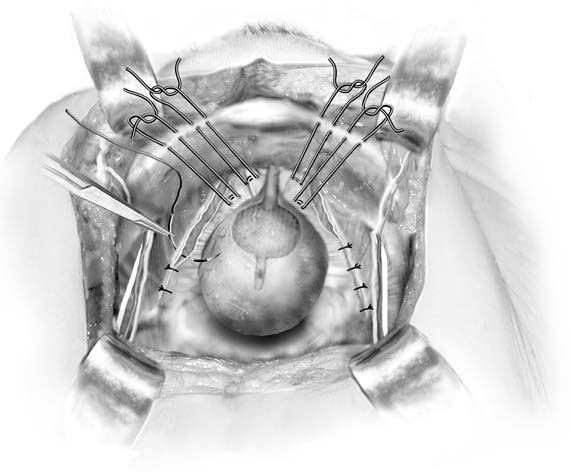 ábra. 4. Paravaginális plusz. Paravaginális defektusban és húgyúti stresszintontinenciában szenvedő betegeknél a paravaginális defektusokat kijavítják, majd Burch colposuspensionsutures kerülnek elhelyezésre. (Baggish MS, Karram MM,: kismedencei anatómiai és nőgyógyászati sebészeti Atlasz. New York, Harcourt, 2001.)
ábra. 4. Paravaginális plusz. Paravaginális defektusban és húgyúti stresszintontinenciában szenvedő betegeknél a paravaginális defektusokat kijavítják, majd Burch colposuspensionsutures kerülnek elhelyezésre. (Baggish MS, Karram MM,: kismedencei anatómiai és nőgyógyászati sebészeti Atlasz. New York, Harcourt, 2001.)
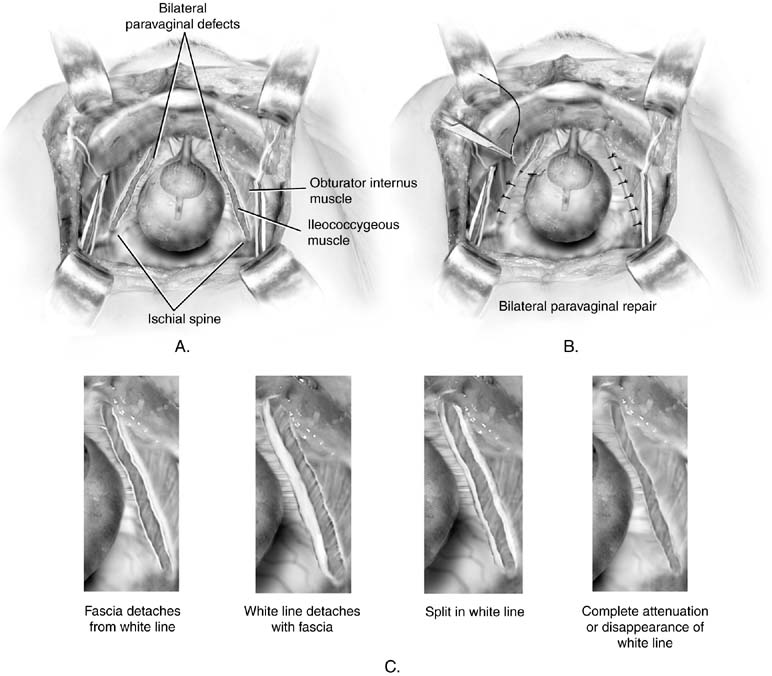 ábra. 5. A. Paravaginális hiba. A kétoldalú hibákat szemléltetjük. B. Retropubikus paravaginális hiba javítása. A hibákat úgy javítják ki, hogy az első varratot az ischialis gerinctől távolabb helyezik el, és a szimfízis felé dolgoznak. C. Paravaginális hiba. Négy lehetséges anatómiai lelet a betegeknélparavaginális defektusokat mutatunk be. Mindez a hüvely leesését eredményezi az alatta lévő fasciával a medence oldalsó oldalfalától. (Baggish MS, Karram MM,: kismedencei anatómiai és nőgyógyászati sebészeti Atlasz. New York, Harcourt, 2001.)
ábra. 5. A. Paravaginális hiba. A kétoldalú hibákat szemléltetjük. B. Retropubikus paravaginális hiba javítása. A hibákat úgy javítják ki, hogy az első varratot az ischialis gerinctől távolabb helyezik el, és a szimfízis felé dolgoznak. C. Paravaginális hiba. Négy lehetséges anatómiai lelet a betegeknélparavaginális defektusokat mutatunk be. Mindez a hüvely leesését eredményezi az alatta lévő fasciával a medence oldalsó oldalfalától. (Baggish MS, Karram MM,: kismedencei anatómiai és nőgyógyászati sebészeti Atlasz. New York, Harcourt, 2001.)
mesterséges Sphincter
mesterséges sphincter használata a vizelet stressz inkontinenciájának kezelésérea súlyos vizeletvesztés bizonyos esetekben megfelelő lehet. Ez egy beültethető eszköz, amely elzárja a húgycsövet, de önként kinyitható, lehetővé téve a beteg számára, hogy kiürítse a hólyagját. A technikai okok miattAz ilyen eszköz elhelyezése során tapasztalt nehézségek és a megfelelő betegek meglehetősen korlátozottkészletei miatt ez a kezelési mód nem vált széles körben elfogadottá.
a mesterséges vizelet záróizmokat először 1972-ben használták. Számos módosítás eredményeként fejlett eszközök álltak rendelkezésre, amelyek egy mandzsettából, egy nyomásszabályozó golyóból és egy vezérlőszivattyúból álltak (ábra. 6). A mandzsetta a húgyhólyag nyaka körül helyezkedik el, a léggömböt pedig a retropubikus térbe rögzítik. A szivattyút szubkután helyezzük beaz egyik labia majora (ábra. 7). A mandzsetta általában az aktivált állapotban van, amelyben felfújódik, ígya húgyhólyag nyakát zárva tartja. A léggömb változásokat látaz intraabdominális nyomásban, és fokozatosan szabályozza a nyomást a mandzsettára. Amikor a betegnek ürítenie kell, összenyomjaa labiumban található szivattyú, amely kikapcsolja a mandzsettát. A mandzsettaautomatikusan újrafújódik, de ehhez 3 percet vesz igénybe, megengedvea beteg kiürül.
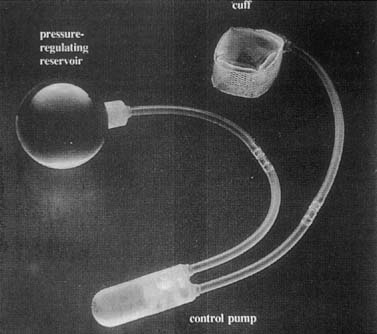 ábra. 6. AMS 800 mesterséges vizelet záróizom. Van egy kis gomb a vezérlésenszivattyú az eszköz aktiválásához és deaktiválásához . (Walters MD, Karram MM,: Urogynecology and Reconstructive kismedencei műtét, 2. kiadás. St. Louis, Mosby, 1999.)
ábra. 6. AMS 800 mesterséges vizelet záróizom. Van egy kis gomb a vezérlésenszivattyú az eszköz aktiválásához és deaktiválásához . (Walters MD, Karram MM,: Urogynecology and Reconstructive kismedencei műtét, 2. kiadás. St. Louis, Mosby, 1999.)
az eszköz komplex jellege motiválatlan és nem-nemkívánatos betegjelölteket tesz erre a beavatkozásra. Egyéb ellenjavallatok közé tartozikbladder túlműködés, amelyet nem lehet gyógyszerekkel kontrollálni vagy biofeedback és magas fokú vesicoureteralis reflux. A fertőzés, az erózió, az eszköz hibás működése is fennáll. A mesterséges záróizom rövid távú sikerességi aránya 68-100%, de a mechanikai szövődmények aránya ugyanolyan magas, mint 21%.14,28 ezenkívül úgy tűnik, hogy a nők hajlamosabbak az erózióra ezzel az eljárással, mint a férfiak: a nők legfeljebb 56% – a tapasztalja ezt a szövődményt, szemben a férfiak 23% – ával.29 Egy nemrégiben készült, 68 nőből álló sorozat, akiket átlagosan 12 éven keresztül követtek nyomon, 81%-os teljes inkontinencia-arányról számolt be, de csak 25-nél (37%) volt még érvényben az eredeti eszköz, 17% – uk cserélte ki az eszközt mechanikai meghibásodás miatt, 46% – uk pedig eltávolította az eszközt eróziófertőzés miatt.30