Les mimiques de la migraine sont des troubles de la céphalée primaires ou secondaires avec des caractéristiques communes à la migraine qui peuvent conduire à un diagnostic erroné et faussement positif de la migraine. Pour les personnes recherchant des soins pour des maux de tête récurrents sévères, la migraine est le diagnostic le plus probable, justifiant un indice élevé de suspicion de migraine. Cela peut entraîner des erreurs de surdiagnostic et des occasions manquées de traiter le trouble réellement présent. La possibilité de mimiques de migraine doit être envisagée:
- au moment de la consultation initiale
- chez toute personne ayant reçu un diagnostic de migraine qui n’a pas la réponse attendue au traitement
- chez toute personne ayant reçu un diagnostic de migraine dont les caractéristiques des maux de tête changent avec le temps.
Un autre facteur est que plus d’un seul diagnostic peut être présent (c.-à-d. migraine et autre affection). Notre approche diagnostique suggérée est résumée dans la figure.
Les personnes présentant des maux de tête récurrents modérés à sévères comme symptôme important nécessitent une évaluation méticuleuse. Cette évaluation commence généralement par l’identification ou l’exclusion des troubles secondaires de la céphalée, définis comme des troubles de la céphalée attribuables à une autre maladie. Une histoire minutieuse est suivie d’examens médicaux et neurologiques généraux pour rechercher des signaux d’alarme, c’est-à-dire des caractéristiques cliniques suggérant la possibilité d’un trouble secondaire de la céphalée. Lorsque des signaux d’alarme sont présents, une évaluation diagnostique ciblée est entreprise pour soutenir ou exclure les troubles de céphalées secondaires suspectés.
Ici, nous considérons d’abord le diagnostic des mimiques de migraine au moment de la consultation initiale, en commençant par les troubles de la céphalée primaire, puis en passant aux troubles de la céphalée secondaire. Ensuite, nous considérons la possibilité de mimiques de migraine plus tard au cours du traitement lorsque les maux de tête des personnes ne répondent pas au traitement comme prévu ou lorsque les schémas de maux de tête changent. Enfin, nous considérons la possibilité que plus d’un type de mal de tête soit présent.
Troubles de la céphalée primaire
Les principales caractéristiques de la migraine selon la Classification Internationale des Troubles de la céphalée, 3e édition (ICHD-3) sont énumérées dans l’encadré.1 Bien que les critères diagnostiques soient explicites, de nombreuses caractéristiques de la migraine se retrouvent également dans d’autres troubles de la céphalée primaire. Par exemple, la douleur unilatérale caractérise à la fois la migraine et les céphalées autonomes du trijumeau (TAC). De plus, les diagnostics de l’ICHD-3 exigent que le trouble de la céphalée ne soit pas mieux pris en compte par une autre condition. Cette affirmation apparemment simple signifie que le respect des critères de symptômes de la migraine n’est pas suffisant pour établir un diagnostic. Le clinicien doit également s’assurer qu’il n’y a pas de meilleure explication des symptômes du patient. Les erreurs de diagnostic entraînent souvent un retard thérapeutique.
Céphalées autonomes du trijumeau
Les TAC comprennent un groupe de troubles de la céphalée primaire qui ont la caractéristique de céphalées unilatérales avec symptômes autonomes crâniens ipsilatéraux, y compris
- céphalées en grappe (CH)
- hémicranias paroxystiques (PH)
- hémicranie continue (HC) et
- céphalées neuralgiformes unilatérales de courte durée avec ou sans injection conjonctivale (SUNCT/SUNA).
Les TAC se distinguent les uns des autres par la fréquence d’attaque, la durée d’attaque et les modèles de réponse au traitement. Tous peuvent être confondus avec la migraine car la douleur unilatérale est commune à tous, et les schémas de symptômes associés et de réponse au traitement pour les TAC et la migraine se chevauchent. Les caractéristiques autonomes crâniennes déterminantes des TAC se produisent également couramment dans la migraine; de même, les symptômes associés de la migraine (c.-à-d. nausées, photophobie et phonophobie) sont courants dans les TAC.2
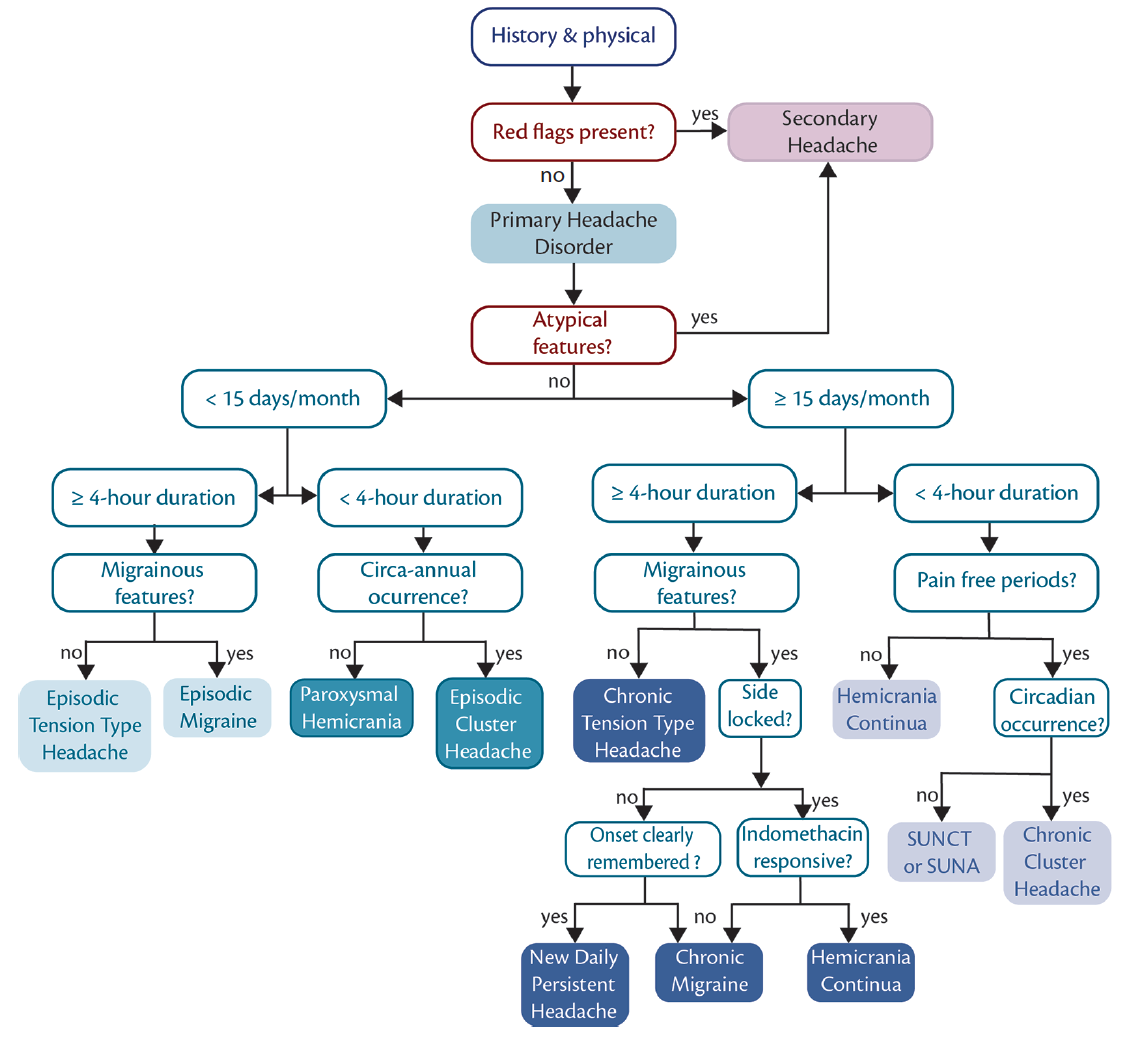
Cliquez pour agrandir
Figure. La migraine imite l’algorithme de diagnostic. Un élément clé du diagnostic différentiel, après avoir exclu les signaux d’alarme et les caractéristiques atypiques qui indiquent des maux de tête secondaires, consiste à distinguer la fréquence et la durée des maux de tête de sorte qu’ils puissent être regroupés (de gauche à droite) comme des maux de tête de longue durée fréquents, moins fréquents de courte durée, fréquents de longue durée et fréquents de courte durée. Abréviations: SUNA, céphalée neuralgiforme unilatérale de courte durée; SUNCT, céphalée neuralgiforme unilatérale de courte durée avec injection conjonctivale.
Caractérisées par une douleur sévère unilatérale, les attaques de CH durent de 15 à 180 minutes avec des caractéristiques autonomes et parfois un sentiment d’agitation.1 Les symptômes associés caractéristiques de la migraine sont souvent observés lors des crises de CH.3,4 Avec ces caractéristiques et l’augmentation de la survenue d’attaques, la CH peut être diagnostiquée à tort comme une migraine chronique. Les caractéristiques qui différencient le CH de la migraine sont une durée d’attaque plus courte, des schémas circadiens et circadiens annuels et une agitation pouvant survenir lors d’une attaque de CH.
Remarquable pour les maux de tête continus avec exacerbations de la douleur, HC peut être confondu avec la migraine, en particulier si l’historique se concentre exclusivement sur les exacerbations douloureuses qui caractérisent HC. Les personnes atteintes de HC ont souvent des caractéristiques migraineuses.5 Dans une série de cas, il a été noté que 74 % des personnes atteintes de HC présentaient des symptômes associés de migraine.6 Une autre étude suggère que 52% des personnes correctement diagnostiquées avec HC ont d’abord reçu un diagnostic de migraine.7 Intervalles sans douleur entre les exacerbations favorisent un diagnostic de migraine, tandis que l’absence d’intervalles sans douleur favorise HC. Si la douleur est continue et que le mal de tête est verrouillé sur le côté avec des caractéristiques autonomes crâniennes, HC doit être fortement pris en compte. Se concentrer uniquement sur les exacerbations et non sur le niveau de douleur de base peut entraîner un diagnostic erroné de migraine ou de CH, en fonction de la durée des exacerbations. Même lorsque les maux de tête continus de fond sont pris en compte, il existe toujours un risque de diagnostic erroné de HC comme migraine chronique. La caractéristique d’un diagnostic définitif de HC est la réponse absolue à l’indométacine, ce qui conduit à une liberté totale de la douleur et à l’absence de récurrence de la douleur une fois la dose appropriée atteinte. La migraine peut répondre à l’indométacine, mais rarement complètement et peut également répondre de manière incomplète à d’autres anti-inflammatoires non stéroïdiens. À l’exception des maux de tête persistants, le PH partage les mêmes caractéristiques que le HC. Les personnes atteintes d’PH ont des règles distinctes sans douleur.
Avec la fréquence la plus élevée et la durée la plus courte des attaques, les attaques SUNCT / SUNA sont des coups de douleur simples à multiples modérés à sévères d’une durée de 1 à 600 secondes.1 Par rapport aux autres TAC, le diagnostic différentiel pour SUNCT / SUNA comprend plus souvent des syndromes de douleur faciale neuralgiforme de courte durée (par exemple, névralgie du trijumeau) plutôt que la migraine, simplement parce que la durée de la migraine est généralement de 4 à 72 heures.
Nouveau mal de tête persistant quotidien
Le nouveau mal de tête persistant quotidien (NDPH) est caractérisé comme un mal de tête persistant, clairement rappelé dès le début, éventuellement avec des caractéristiques de céphalée de type tension, de migraine, ou les deux présentes pendant au moins 3 mois. Cela implique que tout phénotype de céphalée considéré comme primaire qui a persisté pendant 3 mois devrait inclure la NDPH sur le diagnostic différentiel. Le dilemme diagnostique est que les maux de tête de type tension et la migraine ont des formes chroniques qui peuvent être insolubles, ce qui facilite le diagnostic erroné de la NDPH pour la migraine chronique et vice versa. Ce défi diagnostique a amené beaucoup à étudier des méthodes thérapeutiques qui traitent tous ces troubles de la céphalée, bien que cela ait été autrefois considéré comme un objectif impossible. OnabotulinumtoxinA, qui est approuvé pour le traitement de la migraine chronique par la Food and Drug Administration (FDA), améliore également la fréquence et la gravité des maux de tête chez les personnes atteintes de NDPH sur une période de 12 mois.8 Notoirement très difficiles à traiter, 9 les stratégies de NDPH se concentrent souvent sur la clarification du phénotype des maux de tête pour avoir les meilleures chances d’atteindre un objectif de liberté des maux de tête.
Céphalée hypnique
L’ICHD-3 décrit la céphalée hypnique comme une attaque de céphalée fréquente sans symptômes autonomes crâniens. Avec des crises allant jusqu’à 4 heures qui se développent pendant le sommeil et réveillent souvent une personne du sommeil, les maux de tête hypniques sont facilement diagnostiqués à tort comme une migraine. Dans une série de cas de 23 personnes ayant reçu un diagnostic de céphalée hypnique, environ 70% avaient également des antécédents de migraine, ce qui met en lumière le fait que ces troubles peuvent coexister.10
Céphalées secondaires
Certains céphalées secondaires pouvant imiter la migraine peuvent potentiellement mettre la vie en danger. Certains signaux d’alarme (la liste des signaux d’alarme) peuvent susciter des soupçons pour des causes secondaires, notamment l’apparition rapide de maux de tête, l’association de maux de tête avec des signes neurologiques focaux et l’apparition initiale de maux de tête chez une personne de plus de 50 ans11. Il est également important de distinguer les caractéristiques uniques d’un nouveau mal de tête de ceux qu’une personne atteinte d’un trouble chronique de la céphalée a déjà connus.
Céphalées Secondaires vasculaires
Dissection artérielle. Les maux de tête associés à la dissection artérielle cervicale ou vertébrale peuvent ressembler à une migraine. Ces maux de tête peuvent être unilatéraux et sont parfois associés à des nausées et des vomissements, ainsi qu’à des troubles visuels rappelant l’aura et la photophobie.12,13 La sévérité de la douleur et la durée des maux de tête associés à la dissection artérielle peuvent également imiter la migraine, bien que l’apparition de la douleur puisse être plus rapide lors de la dissection.1 Des signes secondaires à une ischémie cérébrale ou à un compromis sympathique peuvent aider à différencier la migraine de la dissection artérielle; cependant, ceux-ci peuvent souvent se présenter plus tard à la suite de maux de tête et potentiellement retarder le diagnostic correct.
Artérite à Cellules géantes. Le mal de tête associé à l’artérite à cellules géantes (ACG) peut également présenter des caractéristiques migraineuses et peut être associé à une perte visuelle temporaire appelée amaurose fugax qui peut être confondue avec une aura visuelle. Parmi les autres caractéristiques de l’ACG, la présence de symptômes systémiques tels que la perte de poids, les fièvres et / ou le malaise et l’apparition de maux de tête après l’âge de 60 ans devrait inciter à un examen plus approfondi de cette condition.14
Avc et autres vasculopathies. Un accident vasculaire cérébral, une hémorragie intracrânienne, une thrombose des sinus veineux, un syndrome de vasoconstriction cérébrale réversible (RCVS) et des vasculopathies génétiques peuvent être associés à des céphalées, dont certaines présentent également des caractéristiques migraineuses.1 Les symptômes et signes neurologiques focaux et les changements de niveau de vigilance justifient une exploration plus approfondie de l’étiologie, bien que ces caractéristiques soient parfois associées à la migraine, provoquant des diagnostics de migraine faussement négatifs.
Maux de tête Coup de tonnerre. Chaque fois qu’il y a suspicion de maux de tête secondaires vasculaires, la migraine devrait être un diagnostic d’exclusion. C’est particulièrement le cas pour un mal de tête avec apparition d’un coup de tonnerre, qui justifie une évaluation rigoureuse pour une cause secondaire. Tout mal de tête dont l’intensité maximale atteint en moins de 1 minute est, par définition, un mal de tête d’apparition d’un coup de tonnerre qui peut faire allusion à une hémorragie sous-arachnoïdienne, à un accident vasculaire cérébral hémorragique, à une RCV ou même à une apoplexie hypophysaire. Une fois que ces conditions potentiellement mortelles ont été exclues, le retour à la prise en compte de la migraine devrait également inclure la possibilité d’un céphalée d’orage primaire – alors appelée migraine d’accident.
Attaques ischémiques transitoires. Souvent confondus avec l’aura de migraine et vice versa, les attaques ischémiques transitoires (ATI) ont un début neurologique focal aigu. Une étude a révélé certaines caractéristiques sociodémographiques, notamment l’âge, le sexe masculin, des antécédents de facteurs de risque vasculaires (par exemple, hypertension ou hyperlipidémie), ainsi que des antécédents de symptômes principalement de type moteur et de symptômes d’une durée inférieure à 1 heure. aura de migraine. Les auteurs ont cependant estimé qu’aucun élément clinique n’était suffisant pour établir une distinction entre les 2 entités.15 Il existe également une relation entre la migraine et l’ATI indépendante de l’aura. Une étude récente16 a révélé une prévalence plus élevée de migraine sans aura sur 1 an chez les personnes ayant subi un AIT. Environ 13 % des personnes atteintes d’ATI ont présenté un nouveau type de céphalée ressemblant principalement à la migraine. Les personnes ayant un ATI à circulation postérieure étaient plus susceptibles d’avoir un mal de tête ressemblant à une migraine que celles ayant un ATI à circulation antérieure. Fait intéressant, des maux de tête ressemblant à des migraines sont apparus pour la première fois chez certaines personnes atteintes d’AIT. Cela illustre l’importance de rechercher des descriptions de maux de tête nouvelles ou modifiées, car une migraine nouvelle ou aggravée peut potentiellement être un signe avant-coureur de l’AIT. La reconnaissance de cet avertissement peut, espérons-le, aider à prévenir un éventuel accident vasculaire cérébral futur. Inversement, un diagnostic inapproprié d’AIT chez un patient ayant une aura de migraine peut entraîner un travail intensif et un traitement antiplaquettaire injustifié.
Céphalées secondaires liées à la pression du liquide céphalorachidien
Les céphalées associées à l’hypertension intracrânienne idiopathique (IIH) peuvent souvent être confondues avec la migraine. Les données démographiques pour les personnes atteintes de l’une ou l’autre condition se chevauchent de manière significative et l’IIH et la migraine peuvent souvent être comorbides.17 Des maux de tête qui s’aggravent au réveil ainsi que d’autres provocations positionnelles, des acouphènes pulsatiles et un œdème papillaire devraient susciter des inquiétudes pour l’IIH. Les maux de tête à basse pression secondaires à une fuite de liquide céphalo-rachidien (LCR) sont également importants pour maintenir le diagnostic différentiel lors de l’évaluation des patients souffrant de migraine, surtout s’ils sont résistants à de nombreux médicaments contre la migraine. Ces maux de tête ont tendance à survenir au lever et / ou plus tard dans la journée, bien que ce schéma ne soit pas toujours évident.18
Maux de tête Associés à des néoplasmes
Bien que la migraine ne soit pas le phénotype de céphalée le plus courant chez les personnes atteintes de tumeurs cérébrales sous-jacentes, la migraine peut être une caractéristique présente aux côtés des nausées et des vomissements, ce qui rend difficile l’obtention du diagnostic correct. La précipitation des maux de tête par la manœuvre de Valsalva et la flexion justifient une enquête pour les néoplasmes.19 Dans une étude sur des personnes atteintes de tumeurs hypophysaires, parmi celles qui ont signalé des maux de tête, les caractéristiques les plus couramment décrites comprenaient une douleur lancinante sévère dans les régions frontales ou orbitales et un soulagement au repos,20 qui sont également fréquents dans la migraine. Une situation potentiellement dangereuse est lorsqu’une personne ayant un diagnostic préexistant de migraine qui développe ensuite une tumeur cérébrale sous-jacente (tumeurs primaires ou métastases) présente des maux de tête liés aux néoplasmes ou de nouveaux symptômes attribués à tort à la migraine. Une étude récente a révélé que les participants atteints de tumeurs cérébrales présentaient également un risque accru de diagnostic préalable de migraine.21 Il est essentiel de rester vigilant chaque fois que l’évolution de la migraine d’un individu s’aggrave sans explication évidente.
Céphalées secondaires infectieuses
La méningite est fréquemment associée à des maux de tête, mais présente également d’autres signes cardinaux tels que fièvre et rigidité nucale.22 Il est important de considérer la méningite chez toute personne ayant des antécédents de maux de tête qui présente un mal de tête qui a une douleur au cou plus importante, en particulier dans le contexte d’un état mental altéré. Peut-être plus souvent, la migraine peut se faire passer pour une sinusite et vice versa. Les symptômes nasaux peuvent accompagner la migraine23 et la douleur faciale est importante dans la migraine.24 La présence de fièvre et d’écoulement nasal est utile pour la différenciation. La sinusite sphénoïde, en particulier, peut souvent être diagnostiquée à tort comme une migraine, car elle présente des douleurs périorbitales, des nausées et des vomissements, mais présente rarement des écoulements nasaux ou des gouttes postnasales.25 Parmi une myriade d’autres symptômes, la maladie de Lyme peut souvent présenter des maux de tête, la sémiologie de la migraine apparaissant le plus fréquemment.26 Les infections dentaires peuvent également être une cause de maux de tête secondaires.1
Causes toxiques et métaboliques des maux de tête
Le médecin avisé doit toujours garder les syndromes toxiques dans son diagnostic différentiel, en particulier chez les patients présentant des céphalées aiguës. L’intoxication aiguë au monoxyde de carbone se traduit généralement par une douleur frontale, lancinante et continue qui peut être négligée étant donné le chevauchement important avec la migraine.27 De nombreux médicaments provoquent des maux de tête comme effet secondaire, certains plus notoirement que d’autres, tels que les inhibiteurs de la phosphodiestérase.1
L’hypothyroïdie est associée à des maux de tête et une grande proportion des personnes atteintes de maux de tête attribués à l’hypothyroïdie présentent des caractéristiques migraineuses, notamment une douleur de qualité pulsatile, des nausées ou des vomissements associés et une durée prolongée.28 Une nouvelle migraine avec ou sans autres caractéristiques associées de l’hypothyroïdie ou de l’aggravation de la migraine chez un patient ayant des antécédents de migraine devrait déclencher des études thyroïdiennes. L’hypoglycémie, en particulier l’hypoglycémie postprandiale, peut également causer des maux de tête migraineux,29,30 illustrant l’importance de prendre de bons antécédents. Il est possible que les personnes souffrant d’un mal de tête hypoglycémique postprandial aient une prédisposition à la migraine démasquée par l’hypoglycémie.
D’autres causes de maux de tête
Les maux de tête liés à la surutilisation de médicaments peuvent également être diagnostiqués à tort comme une migraine. De nombreuses personnes souffrant de migraine qui utilisent des médicaments abortifs souffrent fréquemment de maux de tête avec des caractéristiques migraineuses; en fait, la surutilisation des médicaments est un facteur de risque de conversion de la migraine épisodique en migraine chronique. (Voir Traitements aigus de la migraine dans ce numéro) Bien que la MH soit classée comme un trouble secondaire de la céphalée, il y a un débat à ce sujet. Les personnes qui consomment trop de médicaments ont souvent un trouble des maux de tête préexistant tel que la migraine.31
L’hypertension peut également se présenter comme un mal de tête migraineux ou une aggravation des maux de tête chez un patient ayant des antécédents de migraine; la vérification de la pression artérielle est une partie précieuse de l’évaluation des maux de tête. Des maux de tête orbitaux unilatéraux sévères avec des changements visuels associés ou une perte de vision peuvent indiquer un glaucome aigu, qui nécessite une intervention urgente. Il est, encore une fois, crucial d’identifier les nouvelles caractéristiques d’un mal de tête unilatéral pouvant suggérer une étiologie autre que la migraine.22 La prévalence de la migraine est élevée chez les personnes atteintes de maladies inflammatoires sous-jacentes telles que le lupus érythémateux disséminé.32
L’épilepsie présente également de nombreuses caractéristiques similaires à la migraine qui peuvent entraîner un diagnostic erroné mutuel. Les crises focales et l’aura épileptique peuvent imiter l’aura migraineuse. L’aura de migraine visuelle peut être confondue avec les crises occipitales et vice versa, bien que les symptômes soient classiquement distincts. Ceci est encore plus compliqué car les crises occipitales sont souvent suivies de maux de tête ressemblant à des migraines.33
La migraine est à la fois un diagnostic d’inclusion et d’exclusion. C’est un diagnostic d’inclusion en ce sens que certaines caractéristiques cliniques doivent être présentes. C’est un diagnostic d’exclusion en ce sens que les troubles primaires et secondaires alternatifs doivent être exclus. Une fois la migraine diagnostiquée, les objectifs du traitement sont de réduire la fréquence et la gravité des maux de tête, ce qui entraîne une amélioration globale de la qualité de vie. Ce processus peut prendre des semaines à des mois à mesure que les bons médicaments sont essayés. Une fois que les maux de tête s’améliorent, une prise en charge continue peut être nécessaire pour maintenir le contrôle. Si les maux de tête ne répondent pas au traitement comme prévu, la possibilité de diagnostics alternatifs doit être reconsidérée.
Changements de la configuration des maux de tête
Après une période de réponse favorable au traitement, les personnes souffrant de migraine peuvent ressentir des exacerbations. Lorsque des exacerbations surviennent, plusieurs explications sont possibles, notamment une observance réduite du traitement ou l’apparition de facteurs exacerbants tels que le stress de la vie, une blessure à la tête ou une surutilisation de médicaments. Une autre possibilité est qu’un nouveau type de céphalée, primaire ou secondaire, s’est développé dans le cadre de la migraine préexistante. Chez toute personne ayant reçu un diagnostic de migraine, un changement subtil tel que le passage d’une occurrence épisodique à une occurrence chronique ou un changement de la sémiologie des maux de tête peut être le seul indice d’un nouveau mal de tête primaire ou secondaire. Par conséquent, la familiarité avec les signaux d’alarme et la vigilance pour les caractéristiques connues du trouble de la céphalée préexistantes sont primordiales. Si l’enquête sur les signaux d’alarme ne débouche pas sur un diagnostic de trouble de la céphalée secondaire, le dilemme qui reste est de savoir si l’écart par rapport au schéma de céphalée habituel représente ou non un nouveau trouble de la céphalée ou est simplement une progression du trouble de la céphalée préexistant. Des antécédents prudents doivent être pris pour aider à distinguer par l’identification des déclencheurs, des traumatismes ou d’une éventuelle surconsommation de médicaments ou de substances.
Conclusion
Compte tenu du large éventail de symptômes et de schémas de céphalées pouvant être une expression de la migraine, il peut être difficile de diagnostiquer correctement la migraine, en particulier lors d’une première visite. Les faux positifs et les faux négatifs du diagnostic existent souvent. Il existe un chevauchement de la qualité des maux de tête et des caractéristiques associées, y compris les signes autonomes, parmi les différents troubles de la céphalée primaire. Ce chevauchement souligne l’importance de la prise d’antécédents approfondis lors de l’évaluation des patients souffrant de maux de tête; la capacité de trouver des caractéristiques subtiles ressenties par un patient peut parfois être primordiale pour poser le diagnostic approprié. De même, de nombreux maux de tête secondaires peuvent imiter la migraine et, par conséquent, peuvent être négligés, avec des conséquences potentiellement graves. Il est également bénéfique de se rappeler qu’une personne peut avoir plus d’un seul diagnostic; souvent, les conditions comorbides avec migraine nécessitent une approche de traitement différente et plus étendue. En fin de compte, les réponses à notre évaluation résident dans un historique complet et un examen physique qui devraient être remis en question périodiquement, surtout en l’absence d’amélioration malgré le traitement.
Divulgations
RBL reçoit un soutien à la recherche des National Institutes of Health, de la Migraine Research Foundation et de la National Headache Foundation; détient des options d’achat d’actions dans eNeura Therapeutics et Biohaven Holdings; est consultant, membre du conseil consultatif ou a reçu des honoraires de l’American Academy of Neurology, Alder, Allergan, American Headache Society, Amgen, Autonomic Technologies, Avanir, Biohaven, Biovision, Boston Scientific, Dr. Reddy’s, Electrocore, Eli Lilly, eNeura Therapeutics, GlaxoSmithKline, Merck, Pernix, Pfizer, Supernus, Teva, Trigemina, Vector, Vedanta; et reçoit des redevances de Wolff’s Headache 7e et 8e édition, Oxford Press University, 2009, Wiley, et Informa. L’ACE et AM-I n’ont aucune relation pertinente à ce contenu à divulguer.
1. Comité de Classification des maux de tête de la Société Internationale des maux de tête. La classification internationale des troubles de la céphalée, 3e édition. Céphalalgie. 2013; 33(9);629-808.
2. Je ne sais pas ce que j’ai fait. Un examen des hémicranias paroxystiques, du syndrome SUNCT et d’autres maux de tête de courte durée avec fonction autonome, y compris de nouveaux cas. Cerveau. 1997; 120 (Pt 1): 1983-2209.
3. Uluduz D, Ayta S, Özge A, et al. Caractéristiques autonomes crâniennes dans la migraine et caractéristiques migraineuses dans les céphalées en grappe. Noro Psikiyatr Ars. 2018;55(3):220-224.
4. Il s’agit de l’un des plus grands succès de l’histoire de la musique. Cluster et maux de tête associés. Med Clin Nord Am. 2001;85(4):997-1016.
5. Prakash S, Adroja B. Hemicrania continua. Ann Indian Acad Neurol. 2018; 21 (complément 1): S23-S30.
6. Newman LC, Lipton RB, Solomon S. Hemicrania continua: dix nouveaux cas et une revue de la littérature. Neurologie. 1994;44(11):2111-2114.
7. Rossi P, Faroni J, Tassorelli C, Nappi G. (2009), Délai diagnostique et prise en charge sous-optimale dans une population de référence avec hémicranie continue. Mal. 2009;49(2):227-234.
8. Ali A, Kriegler J, Tepper S, Vij B. Nouveau mal de tête persistant quotidien et traitement onabotulinumtoxinA. Clin Neuropharmacol. 2019;42(1):1-3.
9. Nierenburg H, Newman LC. Mise à jour sur les nouveaux maux de tête persistants quotidiens. Curr Traiter les options Neurol. 2016;18(6):25.
10. Ruiz M, Mulero P, Pedraza MI, et al. De l’éveil au sommeil: association migraine et céphalée hypnique chez une série de 23 patients. Mal. 2015;55(1):167-173.
11. Dodick DW. Perles: maux de tête. Semin Neurol. 2010;30(1):74-81.
12. Donnelly A, Sinnott B, Boyle R, Rennie I. Méfiez-vous de la migraine d’âge moyen: dissection de l’artère carotide interne imitant la migraine au service des urgences. Affaire BMJ Rep. 2017; ipi: bcr-2017-221774.
13. Mirza Z, Hayward P, Hulbert D. Dissection spontanée de l’artère carotide se présentant comme une migraine — un diagnostic à ne pas manquer. J Acad Emerg Med. 1998;15(3):187-199.
14. Singh R., Sahbudin, Filer A. Nouveaux maux de tête avec des marqueurs inflammatoires normaux: une présentation atypique précoce de l’artérite à cellules géantes. Affaire BMJ Rep. 2018; ipi: bcr-2017-223240.
15. Fogang Y, Naeije G, Ligot N. Déficits neurologiques transitoires: les attaques ischémiques transitoires peuvent-elles être discriminées de l’aura de migraine sans mal de tête? J Accident vasculaire cérébral Dis. 2015;24(5):1047-1051.
16. Lebedeva ER, Gurary NM, Olesen J. Maux de tête dans les attaques ischémiques transitoires. J Maux de tête. 2018;19(1):60.
17. Sina F, Razmeh S, Habibzadeh N, Zavari A, Nabovvati M. Migraine chez les patients souffrant d’hypertension intracrânienne idiopathique. Neurol Int. 2017;9(3):7280.
18. Poser CM. Maux de tête à faible pression du liquide céphalo-rachidien. Curr Traiter les options Neurol. 2002;4(5):357-363.
19. Forsyth PA, Posner JB. Maux de tête chez les patients atteints de tumeurs cérébrales: une étude de 111 patients. Neurologie. 1993;43(9):1678-1683.
20. Gondim JA, de Almeida JP, de Albuquerque LA, Schops M, Gomes E, Ferraz T. Maux de tête associés à des tumeurs hypophysaires. J Maux de tête. 2009;10(1):15-20.
21. Chen CH, Sheu JJ, Lin YC, Lin HC. Association des migraines avec des tumeurs cérébrales: une étude nationale basée sur la population. J Maux de tête. 2018;19(1):111.
22. Angus-Leppan H. Migraine: mimiques, borderlands et caméléons. Pract Neurol. 2013;13(5):308-318
23. Cady RK, Schreiber CP. Maux de tête sinusaux ou migraine? Considérations pour établir un diagnostic différentiel. Neurologie. 2002; 58 (9 suppl 6): S10-S14.
24. Yoon, MS, Mueller D, Hansen N, et coll. Prévalence de la douleur faciale dans la migraine: une étude basée sur la population. Céphalalgie. 2010;30(1):92-96.
25. Silberstein SD. Maux de tête dus à une maladie des sinus nasaux et paranasaux. Neurol Clin. 2004;22(1):1-19.
26. Scelsa SN, Lipton RB, Sander H, Herskovitz S. Caractéristiques des maux de tête chez les patients hospitalisés atteints de la maladie de Lyme. Mal. 1995;35(3):125-130.
27. Hampson N.-B., Hampson LA. Caractéristiques des maux de tête associés à une intoxication aiguë au monoxyde de carbone. Mal. 2002;42(3):220-223.
28. Lima Carvalho MF, de Medeiros JS, Valença MM. Maux de tête dans l’hypothyroïdie récente: revalence, caractéristiques et résultats après traitement par la lévothyroxine. Céphalalgie. 2017;37(10):938-946.
29. Candan FU. EHMTI-0229: un cas de migraine semblable à un mal de tête avec hypoglycémie postprandiale traité avec changement de mode de vie. J Maux de tête. 2014; 15 (complément 1) : G39.
30. Jacome DE. L’hypoglycémie rebondit la migraine. Mal. 2001;41(9): 895-898.
31. Kristoffersen ES, Lundqvist C. Maux de tête liés à la surutilisation de médicaments: épidémiologie, diagnostic et traitement. Le médicament Adv Saf. 2014;5(2):87-99.
32. Glanz B, Venkatesan A, Schur PH, Lew RA, Khoshbin S. Prévalence de la migraine chez les patients atteints de lupus érythémateux disséminé. Mal. 2001;41(3):285-289.
33. Panayiotopoulos, CP. « Migralepsie » et l’importance de la différenciation des crises occipitales pour la migraine. Épilepsie. 2006;47(4):806-808.