Introduksjon
Trigeminal neuralgi (TN), også kalt som «tic douloureux», er en plutselig, vanligvis ensidig, alvorlig, kort, stikkende og tilbakevendende smerte i fordelingen av trigeminusnerven med en prevalens på 4 per 100 000 i den generelle befolkningen (1). Mange behandlingsalternativer har blitt utviklet så langt for å ha råd til smertelindring hos pasienter med TN. Hittil har medisinering, perkutan radiofrekvens termokoagulering (PRT) av trigeminal ganglion (2), glyserolinjeksjon, ballongkompresjon, stereotaktisk radiokirurgi og mikrovaskulær dekompresjon (mvd) blitt brukt til å behandle TN. Blant dem er førstelinjeterapi farmakologisk terapi som den er umiddelbart tilgjengelig og vanligvis effektiv i de fleste tilfeller. Når farmakologisk terapi mislykkes på grunn av dårlig smertekontroll eller utålelige bivirkninger, vurderes andre teknikker som PRT og MVD ofte.
det er gjort en rekke studier for å sammenligne effekt og sikkerhet av ulike teknikker (3-6). IFØLGE de nyeste publikasjonene gir MVD de beste resultatene når DET gjelder forbedring av livskvalitet og smertelindring på lang sikt (7). PRT gir en god effekt (over 90%), men med høy tilbakefallsrate (15-20%) (8-10). DET bør imidlertid bemerkes AT PRT vanligvis er et bedre valg for eldre pasienter på grunn av lavere sykelighet og dødelighet sammenlignet med MVD (11). I TILLEGG tilbyr PRT den høyeste frekvensen av fullstendig smertelindring (12).
PRT kan bli gjennomgått i samme pasient når TN tilbakefall, spesielt for pasienter i eldre alder (13). Noen tidligere studier har undersøkt om gjentatt PRT kan brukes hos pasienter med tilbakevendende TN (13-16), men de fleste av dem sammenlignet ikke effekt og sikkerhet av gjentatt PRT med kontrollgruppen, dvs.pasienter behandlet med initial PRT. Slik kunnskap er svært nødvendig da tilbakevendende TN er en stor utfordring for kliniske leger, og det er fortsatt uklart om gjentatt PRT kan være effektivt for pasienter med tilbakevendende TN, spesielt for de som ikke kan gjennomgå MVD-behandling på grunn av tilhørende sykelighet eller dødelighet. I tillegg var frekvensen og alvorlighetsgraden av bivirkninger for gjentatt PRT stort sett uklart, noe vi ønsket å undersøke i denne studien.
Metoder
Pasienter
denne studien ble godkjent Av Den Etiske Komiteen Til Det Andre Sykehuset I Hebei Medical University, og det skriftlige informerte samtykket (inkludert bilde for publisering) ble hentet fra alle pasientene før involvering i studien. Alle metoder ble utført i samsvar med Relevante retningslinjer Og forskrifter På Sykehuset. Fra januar 2013 Til Mai 2013 ble totalt 72 PASIENTER med TN gjennomgått 3D CT-guidet PRT på Sykehuset og ble innmeldt i studien vår. Blant dem ble 31 pasienter som har fått PRT før behandlet med gjentatt PRT (gruppe A), og 41 TN-pasienter som aldri fikk noen operasjon ble behandlet med initial PRT (gruppe B). Alle disse pasientene ble fulgt i 2 år.
alle pasientene ble valgt ut fra følgende kriterier: (1) primær TN av maksillære og / eller mandibulære divisjoner over ett år basert på symptomer beskrevet Av International Headache Society Classification, (2) svikt i farmakologisk styring av flere antiepileptika eller tilbakefall etter PRT, (3) en smerte visuell analog skala (VAS) score over 7/10 og med dårlig livskvalitet på grunn av smerten, (4) en eller flere av følgende: dårlig kandidatur for generell anestesi, subokipital kraniotomi, pasientpreferanse for å unngå kraniotomi FOR MVD, og (5) normal hjernemagnetisk resonansavbildning.
Pasienter som hadde gjennomgått annen invasiv eller ikke-invasiv behandling (ballongkompresjon, glyserolrizotomi, gammakniv, MVD) og pasienter med andre ansiktssmerter enn TN, ble ekskludert fra studien.
Prt-Operasjon
en detaljert sykehistorie ble fastslått og rutinemessige blodundersøkelser ble gjort preoperativt hos alle pasienter. CT / MR-avbildning av hodet ble også undersøkt.
operasjonen ble gjort I CT – operasjonsteateret med sterilisering. Operasjonsprosedyren ble forklart for pasientene før operasjonen, og den ble utført under 3-D CT-veiledning. Pasientene ble fastet i minst 6 h før operasjonen og profylaktisk antibiotika ble administrert 1 h før operasjonen. Elektrokardiogram, blodtrykk og pulsoksymetri ble overvåket under operasjonen. Lav dose av intravenøs fentanyl og midazolam ble vanligvis gitt for analgesi og sedasjon. Pasientene var våkne under operasjonen.
alle pasientene gjennomgikk PRT (initial eller gjentatt) av en enkelt kirurg for å unngå heterogenitet av operasjonell bias. Ifølge Den Søte teknikken løy pasienten i den bakre posisjonen på bordet, og hodet og nakken var i en normal stilling. Hartels markeringer ble trukket over ansiktet med merkepenn, og nålens inngangspunkt var vanligvis 3 cm til munnvinkelen. To andre punkter var (1) medial margen av pupillen og (2) et punkt 2,5 cm anterior til tragus på zygomatic arch å tjene som fly for å avlede nålen til foramen ovale (17).
etter lokal infiltrasjon av 0,5% lidokain (10 ml) langs kanylebanen over hud og subkutant vev ble det brukt en 22-gauge, 10 cm radiofrekvenskanyle med en 5 mm aktiv spiss. Kanylen fulgte en rett linje rettet mot pupillen når den ble sett forfra og passerte 3 cm anterior til den ytre øregang når den ble sett fra siden, og deretter satt jevnt rundt foramen ovale uten ubehag for pasienten. Når nålen nådde skallebasis, ble screening av SKALLEBASIS CT utført (med 2 mm intervaller, 120 kV, 500 mAs, Philips Brilliance CT, Holland) for å oppnå 3d-bildet og for å bekrefte forholdet mellom lokalisering av nålespissen og foramen ovale. Basert på 3d-bildet ble nålen justert for å komme inn i foramen ovale. T Inntreden i foramen ovale var lett utført i de fleste tilfeller, men noen få tilfeller var vanskelig å nå og trenger noen forsøk. CT-skanning ble utført for å bekrefte korrekt lokalisering og dybden av kanylespissen inn i foramen ovale (Figur 1).
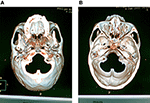
Figur 1. CT-skanninger ble utført for å bekrefte riktig lokalisering og dybden av kanylespissen inn i foramen ovale. (A) 3-D scaphion view-bildet viste lokaliseringen av kanylen i foramen ovale. (B) 3-D-bildet av medialvisningen av skallebasen viste dybden av kanylespissen inn i foramen ovale.
for ulike trigeminal nerve rotlets afferent i trigeminal ganglion, hver rotlet mottatt sensorisk innspill fra ulike ansikts regioner. Stimulering ved 50 Hz, 0,1-0.2 V ble brukt til å identifisere nervedivisjonen for å sikre at elektrodespissen når posisjonen, samtidig som pasientens subjektive rapport om sensasjon ble oppnådd som respons på stimulering. Stiletten ble deretter fjernet fra kanylen, og aspirasjon ble utført for å sikre at det ikke var cerebrospinalvæske (CSF) eller blod. HVIS CSF ble aspirert, ville lokaliseringen av kanylespissen bli justert. Injeksjon av 2% lidokain (0,2 ml) i trigeminal ganglion bidro til å lindre smerte av termokoaguleringen. PRT-lesjonering ved 75°C ble utført i 90 sekunder. For å oppnå effektiv smertelindring ble kanylespissen vanligvis reposisjonert, og ytterligere termisk lesjonering ble utført. Etter dette ble kanylen fjernet, og pasientene ble ført til avdelingen og utskrevet etter 48 timer. operasjonen ble gjentatt dersom tilfredsstillende smertelindring ikke ble oppnådd etter 48 timer.
Effekt
en visuell analog skala (VAS), bestående av en 10 cm linje med to endepunkter merket som «ingen smerte» og «mest intens smerte tenkelig», ble brukt til å vurdere smerteintensitet. VAS score ble oppnådd preoperativt og 48 timer postoperativt via ansikt-til-ansikt intervjuer. Sluttresultatet ble delt inn i tre kategorier: utmerket, bra og dårlig. «Utmerket» ble brukt for de pasientene som var smertefrie; » bra «brukt for de som var i smerte, men MED VAS-poengsum ≦2 uten medisiner ved 48 h; «dårlig» brukt for de som var i smerte, MED VAS-poengsum ≧3 med eller uten medisiner.
Residiv
Residiv ble definert som retur av trigeminale smerter, som hadde de samme karakteristikkene som preoperativt, MED vas-score ≧3, og smertefrekvens ≧3 ganger daglig uten bruk av medisiner. Alle pasientene ble fulgt og undersøkt etter 6 måneder, 1 og 2 år. VAS-score etter 2 års oppfølging ble oppnådd via telefonintervjuer av en uavhengig lege som ikke var involvert i studien, og gjentakelsestiden ble også registrert.
Komplikasjoner Under Operasjonen
Kvalme, oppkast, hjertefrekvensendring (bradykardieller takyarytmi), blodtrykksendring (hypertensjon eller hypotensjon) og andre komplikasjoner (annen kranialnerveparese, cerebrospinalvæskefistel og intrakranial blødning) under operasjonen ble registrert. Når det gjelder langsiktige utfall, ble alle pasientene intervjuet om masticatory svakhet, dysestesi og hornhinne nummenhet etter PRT.
Statistikk
SPSS versjon 13 (SPSS Inc. Chicago, IL, USA) ble brukt til statistisk analyse. Data ble analysert med hensyn til operasjonseffekt, tilbakefall av smerte og komplikasjoner. Ikke-parametriske data ble analysert Ved Hjelp Av Mann Whitney-testen. Andre data ble analysert ved Hjelp Av Studentens t-test mellom de to gruppene. Kategoriske data ble analysert ved Hjelp Av Fishers eksakte test. Resultatene ble presentert som gjennomsnitt (SD). Forskjeller ble vurdert statistisk signifikante når P < 0,05.
Resultater
fra januar 2013 Til Mai 2013 ble totalt 72 pasienter med TN gjennomgått 3-D CT-guidet PRT på Det Andre Sykehuset I Hebei Medical University og ble innmeldt i vår studie. Blant dem ble 31 pasienter med tilbakevendende TN behandlet med gjentatt PRT (gruppe A), og 41 tn-pasienter ble behandlet med initial PRT (gruppe B).Baseline karakteristika for pasientene er oppsummert I Tabell 1. Hunn mindretall mann i begge grupper. Den gjennomsnittlige ± SD-alderen var henholdsvis 68.52 ± 11.61 år i gruppe A og 67.15 ± 11.57 år i gruppe B. De fleste av disse pasientene var involvert i høyre side med 61,3% i gruppe A og 61,0% i gruppe B. Mandibulærnerven var involvert i 58,1% i gruppe A og 48,8% i gruppe B, mens både maksillær-og mandibulærnervene var involvert i 41,9% i gruppe A og 51,2% i gruppe B. gjennomsnittlig ± SD-varighet av nevralgi var henholdsvis 9,94 ± 5,69 år og 10,12 ± 5,73 år i gruppe a og gruppe B.. Ansiktshypestesi eksisterte hos 10 (32,3%) pasienter I Gruppe A, og ingen av dem ble observert i gruppe b preoperativt. Alle de 10 pasientene følte mild ansiktshypestesi.
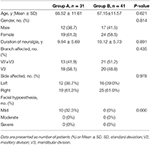
Tabell 1. Sammenligning av demografiske og kliniske karakteristika ved baseline mellom gruppe a og gruppe B.
Effekt
det var ingen teknisk svikt i vår studie, og en vellykket inntreden i foramen ovale ble oppnådd i alle tilfeller. Etter gjentatt PRT var frekvensen av fullstendig smertelindring (utmerket) 96,8% (30/31) i gruppe A, mens den var 97,6% (40/41) blant pasientene som fikk innledende PRT i gruppe B. En pasient I Gruppe A og En i gruppe B krevde en gjentatt operasjon.
Komplikasjoner under Operasjonen
komplikasjonene under operasjonen ble registrert (Tabell 2), og det var ingen forskjell mellom de to gruppene. Hypoestesi i ansiktet forekom hos alle pasienter (100% i Gruppe A og 100% i gruppe B) umiddelbart etter operasjonen. Alle av dem følte moderat ansikts hypoestesi postoperativt. Kvalme og oppkast forekom hos 4 (12,9%) pasienter I Gruppe A og 5 (12,2%) i Gruppe B under operasjonen. Endring i hjertefrekvens (bradykardi eller takyarytmi) forekom hos 22 (71,0%) pasienter I Gruppe A og 30 (73.2%) i gruppe B under operasjonen. Hypertensjon forekom hos 20 (64,5%) pasienter I Gruppe A og 29 (70,7%) i gruppe B. ingen hypotensjon ble observert.

Tabell 2. Sammenligning av komplikasjoner under operasjonen mellom gruppe a og gruppe B.
Masticatory muskel svakhet oppstod hos 3 (9,7%) pasienter I Gruppe A og 4 (9,8%) pasienter I gruppe B. Det var ingen nummenhet i hornhinnen, keratitt, andre kranialnervepareser, cerebrospinalvæskefistel, anestesi dolorosa og intrakraniell blødning under og etter prt-operasjoner og ingen dødsfall ble rapportert.
Tilbakefall av TN
prosentandelen av tilbakevendende TN ved 6, 12 og 24 måneder var 3,2, 9,7 og 19,4% i gruppe A, mens den var 2,4, 9,8 og 17% i gruppe B (Tabell 3). Det var ingen signifikant forskjell.

Tabell 3. Sammenligning av tilbakefall av smerte mellom gruppe a og Gruppe B.
Diskusjon
TN ER en lidelse i trigeminusnerven som resulterer i intens episodisk smerte, noe som forverrer livskvaliteten. DET finnes et bredt spekter av behandlingsstrategier, OG PRT har vist seg å være en veletablert behandlingsmåte (18, 19). Perkutan trigeminal lesjonering for behandling av trigeminal neuralgi ble først beskrevet i 1914 Av Hartel (20). Hvit Og Søt raffinert prosedyren ved bruk av et kortvirkende bedøvelsesmiddel, elektrisk stimulering (21, 22). Ved hjelp av bildestyrt kanylering av foramen ovale, SOM CT og fluoroskopi, blir prosedyren mye enklere og sikrere de siste årene. Begrunnelsen FOR PRT på TN er å avbryte perifere stimuli for å nå sentralnervesystemet (23). Det kan utføres på samme pasient mer enn en gang om nødvendig, men effekten og sikkerheten er fortsatt uklar, spesielt for pasienter i Kina, som vi har forsøkt å utforske i denne studien.
CT imaging-guidet lokalisering modaliteter er langt den mest overlegne strategien. Tillegget av tredimensjonal (3d) bildeoppbygging har gitt mer effektive og sikre resultater enn todimensjonal bildebehandling (24). Tredimensjonal rekonstruksjon kan hjelpe kirurgen å ha en klar solid av foramen ovale med forskjellig form i hver pasient. I vår studie kunne anatomiske variasjoner i størrelse og form av foramen ovale ofte observeres, inkludert integrering av foramen ovale og foramina spinosum. Noen ganger er det skallen underskudd på anterolateral aspekt av foramen ovale hos noen pasienter, noe som kan resultere i katastrofale komplikasjoner uten forholdsregel. Tredimensjonal bildebehandling rekonstruksjon av skallebasis bør oppnås før operasjonen, noe som bidrar til å finne de anatomiske variasjoner og for å unngå utilsiktet skade på de omkringliggende nevrovaskulære strukturer. Plasseringen i foramen ovale og dybden av penetrasjon av kanylen er visuelle, noe som gir tillit til kirurgen og forbedrer pasientens sikkerhet enormt. I tillegg, for pasienter med en benete prominence rundt foramen ovale som kan forstyrre en vellykket kanylering under konvensjonell teknikk, tredimensjonal rekonstruksjon bildet er mer effektiv og nøyaktig enn andre teknikker. Som en generell forholdsregel anbefales det at nålen rettes mot den anterolaterale siden av foramen ovale og «gikk» inn i foramen (25). Dette reduserer muligheten for nærhet av halspulsåren og den midtre meningealarterien. I tillegg kan pasienten ligge i den bakre posisjonen på bordet, med hodet og nakken i vanlig stilling styrt av tredimensjonal bildebehandling. Slike teknikker er mer komfortable for rachiocyphosis pasienter og noen gamle pasienter enn de som styres av todimensjonal bildebehandling, som trenger nakke som strekker seg og noen ganger er det umulig for disse pasientene.
ifølge en prospektiv studie av 154 pasienter behandlet MED PRT og ble fulgt i 15 år (9, 25), 153 (99%) av dem fikk innledende smertelindring etter PRT og smerte vedvarte i bare en (1%) pasient. En annen studie basert på 1561 pasienter rapporterte en frekvens på 97,6% av innledende smertelindring (12). I vår studie fant vi at frekvensen av umiddelbar smertelindring og smertelindring ved 48 timer var stort sett lik hos pasienter behandlet med gjentatt PRT og de med innledende PRT, noe som tyder på at gjentatt PRT var et godt alternativ for pasienter med tilbakevendende TN. I tillegg var den tilbakevendende frekvensen sammenlignbar mellom de to gruppene etter 2 års oppfølging, og de var i samsvar med noen tidligere rapporter (8, 9). Våre data antydet at effekten av gjentatt PRT var sammenlignbar med initial PRT.
de viktigste problemene som hindrer utbredt BRUK AV PRT er bivirkningene. Vi testet videre sikkerheten til gjentatt PRT sammenlignet med opprinnelig PRT. Vi fant at det ikke var noen forskjell på komplikasjoner under og etter operasjonen mellom de to gruppene, noe som tyder på at gjentatt PRT var en sikker operasjonsprosedyre for pasienter med tilbakevendende TN. De observerte komplikasjonene i vår studie var i stor grad i samsvar med tidligere rapporter. Masticatory svakhet ble rapportert å være så høy som 29%, som var høyere enn dataene i denne studien. Vi fant at masticatory muskel svakhet oppstod hos rundt 10% pasienter i begge grupper, noe som kan skyldes (1) forbedret bildebehandling og nål lokalisering ved 3-D CT og (2) nøyaktig kartlegging før lesjonering.
Tilbakefall etter behandling er et annet viktig tema i BEHANDLINGEN AV TN. To studier rapporterte at tilbakefall varierte fra 7,8 til 25% ved henholdsvis 11,6 og 14 år (8, 9). Residivraten for pasienter som fikk initial PRT var sammenlignbar med pasienter som fikk gjentatt PRT i vår studie, noe som tyder på at gjentatt PRT har en sammenlignbar residivrate sammenlignet med initial PRT.
noen begrensninger må holdes i bakhodet når man tolker dataene. For det første ble pasientene Med V1 Eller V1+V2 tn ekskludert. Prt av supraorbitalnerven ble utført for isolert 1. divisjon TN for å bevare hornhinnerefleksen, OG PRT av supraorbitalnerven og maksillærnerven for 1. og 2. divisjon TN ble utført. En annen begrensning var at størrelsen på studieprøven var liten og varigheten av oppfølgingen var relativt kort. Alle disse pasientene vil imidlertid overvåkes kontinuerlig, og ytterligere rapporter kan gi et jevnt klart bilde av gjentatt PRT på tilbakevendende TN.
Konklusjon
generelt er gjentatt PRT en sikker og effektiv behandling for pasienter med tilbakevendende TN. I tillegg var frekvensen og alvorlighetsgraden av bivirkninger for gjentatt PRT lik sammenlignet med initial PRT.
Forfatterbidrag
alle forfattere oppført har gjort et betydelig, direkte og intellektuelt bidrag til arbeidet, og godkjent det for publisering.
Interessekonflikt
forfatterne erklærer at forskningen ble utført i fravær av kommersielle eller økonomiske forhold som kan tolkes som en potensiell interessekonflikt.
1. Dette er en artikkel Fra international Headache Society (IHS). Den internasjonale klassifiseringen av hodepineforstyrrelser, 3. utgave. Cephalalgia (2018) 38:1–211. 10.1177/0333102417738202
CrossRef Full Text | Google Scholar
2. Mathews ES, Scrivani SJ. Percutaneous stereotactic radiofrequency thermal rhizotomy for the treatment of trigeminal neuralgia. Mt Sinai J Med. (2000) 67:288–99. doi: 10.1097/00006123-200103000-00013
PubMed Abstract | CrossRef Full Text | Google Scholar
3. Kanpolat Y, Ugur HC. Systematisk gjennomgang av ablative nevrokirurgiske teknikker for behandling av trigeminal neuralgi. Nevrokirurgi (2005) 57: E601. doi: 10.1227 / 01.NEU.0000181084.00290.7 a
PubMed Abstrakt | CrossRef Fulltekst/Google Scholar
4. Montano N, Papacci F, Cioni B, Di Bonaventura R, Meglio M. hva er den beste behandlingen av stoffresistent trigeminal neuralgi hos pasienter rammet av multippel sklerose? en litteraturanalyse av kirurgiske prosedyrer. Clin Neurol Nevrokirurg. (2013) 115:567–72. doi: 10.1016 / j.clineuro.2012.07.011
PubMed Abstract | CrossRef Full Text | Google Scholar
5. Tatli M, Satici O, Kanpolat Y, Sindou M. Various surgical modalities for trigeminal neuralgia: literature study of respective long-term outcomes. Acta Neurochirurgica (2008) 150:243–55. doi: 10.1007/s00701-007-1488-3
PubMed Abstract | CrossRef Full Text | Google Scholar
6. Henriette CF, Goldman HW, Rosenwasser RH, Downes MB, Bednarz G, Pequignot EC, et al. Glycerol rhizotomy versus gamma knife radiosurgery for behandling av trigeminal neuralgi: en analyse av pasienter behandlet på en institusjon. Int J Radiat Oncol Biol Phys. (2005) 63:82–90. doi: 10.1016 / j. ijrobp.2005.01.033
PubMed Abstrakt | CrossRef Fulltekst / Google Scholar
7. Berger I, Nayak N, Schuster J, Lee J, Stein S, Malhotra NR. Mikrovaskulær dekompresjon versus stereotaktisk radiokirurgi for trigeminal neuralgi: en beslutningsanalyse. Cureus (2017) 9: e1000. doi: 10.7759 / cureus.1000
PubMed Abstrakt | CrossRef Fulltekst / Google Scholar
8. Fraioli MF, Cristino B, Moschettoni L, Cacciotti G, Fraioli C. Gyldighet av perkutan kontrollert radiofrekvens termokoagulering ved behandling av isolert tredje divisjon trigeminal neuralgi. Surg Neurol. (2009) 71:180–3. doi: 10.1016 / j. surneu.2007.09.024
PubMed Abstract | CrossRef Full Text | Google Scholar
9. Taha JM, Tew JM Jr, Buncher CR. A prospective 15-year follow up of 154 consecutive patients with trigeminal neuralgia treated by percutaneous stereotactic radiofrequency thermal rhizotomy. J Neurosurg. (1995) 83:989–93. doi: 10.3171/jns.1995.83.6.0989
PubMed Abstract | CrossRef Full Text | Google Scholar
10. Xu SJ, Zhang WH, Chen T, Wu CY, Zhou MD. Neuronavigator-guidet perkutan radiofrekvens termokoagulering ved behandling av intraktabel trigeminal neuralgi. Chin Med J. (2006) 119:1528-35.
PubMed Abstract / Google Scholar
11. van Kleef M, van Genderen VI, Narouze S. 1. Trigeminusnevralgi. Smerte Pract. (2009) 9:252–9. doi: 10.1111/j.1533-2500.2009. 00298.x
CrossRef Full Text | Google Scholar
12. Kanpolat Y, Savas A, Bekar A, Berk C. Percutaneous controlled radiofrequency trigeminal rhizotomy for the treatment of idiopathic trigeminal neuralgia: 25-year experience with 1,600 patients. Neurosurgery (2001) 48:524–32; discussion 532–4.
PubMed Abstract | Google Scholar
13. Tang YZ, Jin D, Li XY, Lai GH, Li N, Ni JX. Repeated CT-guided percutaneous radiofrequency thermocoagulation for recurrent trigeminal neuralgia. Euro Neurol (2014) 72:54–9. doi: 10.1159/000357868
PubMed Abstract | CrossRef Full Text | Google Scholar
14. Liao C, Visocchi M, Yang M, Liu P, Li S, Zhang W. Pulsed radiofrequency: a management option for recurrent trigeminal neuralgia following radiofrequency thermocoagulation. World Neurosurg. (2017) 97:e5–e7. doi: 10.1016/j.wneu.2016.09.108
PubMed Abstract | CrossRef Full Text | Google Scholar
15. Liu P, Zhong W, Liao C, Yang M, Zhang W. The role of percutaneous radiofrequency thermocoagulation for persistent or recurrent trigeminal neuralgia after surgery. J Craniof Surg. (2016) 27:e752–5. doi: 10.1097/SCS.0000000000003118
CrossRef Full Text | Google Scholar
16. Qu S, Zhu X, Wang T, Li D. Evalueringen av kurativ effekt av radiofrekvens termokoagulering på semilunar ganglion hos eldre pasienter med tilbakevendende trigeminal neuralgi. Lin Chung Er Ved Yan Hou Tou Jing Wai Ke Za Zhi. (2016) 30:135–8. doi: 10.13201 / j.issn.1001-1781.2016.02. 012
PubMed Abstrakt | CrossRef Fulltekst | Google Scholar
17. Søt WH, Wepsic JG. Kontrollert termokoagulering av trigeminal ganglion og rotleter for differensial ødeleggelse av smertefibre. 1. Trigeminusnevralgi. J Nevrokirurg. (1974) 40:143–56. doi: 10.3171/jns.1974.40.2.0143
PubMed Abstract | CrossRef Full Text | Google Scholar
18. Latchaw JP Jr, Hardy RW Jr, Forsythe SB, Cook AF. Trigeminal neuralgia treated by radiofrequency coagulation. J Neurosurg. (1983) 59:479–84. doi: 10.3171/jns.1983.59.3.0479
PubMed Abstract | CrossRef Full Text | Google Scholar
19. Mittal B, Thomas DG. Controlled thermocoagulation in trigeminal neuralgia. J Neurol Neurosurg Psychiatry (1986) 49:932–6. doi: 10.1136/jnnp.49.8.932
PubMed Abstract | CrossRef Full Text | Google Scholar
20. Härtel F. Ueber die intracranielle injektions behandlung der trigeminus neuralgie. Med Klin. (1914) 10: 582–4.
Google Scholar
21. White JC, Sweet WH, Hackett TP. Radiofrequency leukotomy for relief of pain: koagulering av mediale frontale hvite fibre i trinn ved hjelp av innleggingselektroder. Arch Neurol. (1960) 2:317–30. doi: 10.1001 / archneur.1960.03840090081010
PubMed Abstrakt | CrossRef Fulltekst/Google Scholar
22. Hvit JC, Søt WH, Hackett TP. Elektrolytisk leukotomi for lindring av smerte. Radiofrekvenskoagulering av frontotalamiske fibre i trinn ved hjelp av innføringselektroder. Trans Am Neurol Assoc. (1959) 84:88–92.
PubMed Abstract | Google Scholar
23. Carney LR. Considerations on the cause and treatment of trigeminal neuralgia. Neurology (1967) 17:1143–51. doi: 10.1212/WNL.17.12.1143
PubMed Abstract | CrossRef Full Text | Google Scholar
24. Liu M, Wu CY, Liu YG, Wang HW, Meng FG. Three-dimensional computed tomography-guided radiofrequency trigeminal rhizotomy for treatment of idiopathic trigeminal neuralgia. Chin Med Sci J. (2005) 20:206–9.
PubMed Abstract | Google Scholar
25. Gerber AM. Improved visualization of the foramen ovale for percutaneous approaches to the gasserian ganglion. Technical note. J Neurosurg. (1994) 80:156–9. doi: 10.3171/jns.1994.80.1.0156
PubMed Abstract | CrossRef Full Text | Google Scholar