INNLEDNING
aorta intramuralt hematom (IMH) er en av flere tilstander som er inkludert ved akutt aortasyndrom (aas).1,2 i morfologiske termer er det preget av blødning i medielaget av aortaveggen i fravær av en intimal-medial tåre, noe som betyr at det ikke er noen kommunikasjon med aorta lumen. Noen forfattere har antydet AT IMH er et resultat av spontan ruptur av aorta vasa vasorum. Frekvensen AV IMH hos pasienter med klinisk mistenkt AAS varierer fra 5% til 20% av tilfellene.2-4
SOM det er tilfelle som ligner på klassisk aortadisseksjon, er IMH skilt i To typer I Henhold Til Stanford-klassifiseringen: Type A, når det er involvering av den stigende aorta og Type B, når den stigende aorta ikke påvirkes.Det er for tiden akseptert at behandling for TYPE A IMH i hovedsak er kirurgisk, mens Type B i utgangspunktet kan behandles med medisinsk terapi, reservere kirurgi eller stentplassering for tilfeller med ekstra komplikasjoner. Dødelighet assosiert MED IMH i de første månedene er ikke ubetydelig; de viktigste uavhengige prediktive faktorene for død er aorta diameter > 50 mm og stigende aorta involvering.5
det er fortsatt noen usikkerheter om sykdommens naturlige historie og den mest hensiktsmessige behandlingen for berørte pasienter. Klassisk anbefales det å unngå antikoagulasjon hos pasienter med AAS hovedsakelig av to grunner: for å begrense dissekasjonsprogresjonen av hematom og for å unngå hjertetamponade hos pasienter med perikardeffusjon.
målet med denne studien er å beskrive kliniske og radiologiske egenskaper, samt utviklingen av en undergruppe av PASIENTER MED IMH som fikk antikoagulasjonsbehandling under sykehusinnleggelse.
METODER
Alle pasienter innlagt på sykehus med AAS-DIAGNOSE fra januar 2000 til desember 2005 ble prospektivt vurdert. Blant disse pasientene valgte vi alle DE SOM hadde EN IMH og hadde fått antikoagulant behandling under sykehusinnleggelse. Demografisk informasjon samt kliniske, radiologiske og oppfølgingsdata ble samlet.
diagnosen AV AAS ble etablert ved computertomografi (CT) skanning med og uten kontrastforbedring. De påfølgende oppfølgingsstudiene ble utført MED CT og / eller magnetisk resonans (MR).
alle de undersøkte pasientene fikk medisinsk behandling rettet mot streng blodtrykkskontroll (bp ≤120/80 mm Hg), som inkluderte betablokkere i alle tilfeller, unntatt når det var kontraindikasjoner for denne behandlingen.
RESULTATER
i studieperioden ble 95 pasienter med diagnose AV AAS innlagt til vårt senter. Tolv (25.6%) av disse pasientene presenterte IMH (4 Type A og 8 Type B). Tre PASIENTER MED IMH som fikk antikoagulasjonsbehandling under sykehusinnleggelse (en MED TYPE A IMH og 2 med TYPE B IMH) er gjenstand for denne rapporten.
de kliniske karakteristikkene og den viktigste demografiske informasjonen til pasientene MED IMH som fikk antikoagulasjon er beskrevet nedenfor og presentert I Tabell.
Sak 1
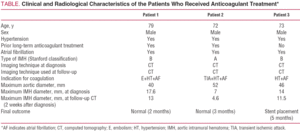
en 79 år gammel mann med dårlig kontrollert hypertensjon til tross for farmakologisk behandling og kronisk atrieflimmer. Pasientens kliniske historie inkluderte en episode av arteriell emboli i øvre høyre lem 5 år tidligere, som hadde blitt behandlet med oral antikoagulasjon. Han ble innlagt for intens smerte av plutselig utbrudd i interscapular regionen, som utstrålte til magen og ble ledsaget av kraftig svette og svimmelhet. Beregnet tomografi utført i beredskapsenheten identifiserte en TYPE B IMH som strakte seg fra opprinnelsen til venstre subclavian arterie til aortoiliac bifurcation og påvirket de første centimeter av venstre felles iliac arterie (Figur 1). På tidspunktet for innleggelse ble pasienten behandlet med labetalol og nitroprussid ved perfusjon, og antikoagulasjon ble seponert. Etter seponering av denne behandlingen presenterte pasienten en ny episode av arteriell emboli i venstre øvre lem som krevde embolektomi. Av denne grunn ble antikoagulasjon etablert, først med natrium heparin og senere med acenokumarol.
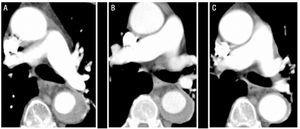
Figur 1.Radiologisk utvikling av type b aorta intramural hematom (IMH) hos pasient 1. Serielle CT-skiver ved lungearterien bifurcation viser progressiv reduksjon i tykkelsen av lesjonen og endelig oppløsning. A: IMH tykkelse på diagnosetidspunktet. B: tykkelse ved FØRSTE CT-oppfølging(2 uker med evolusjon). C: IMH tykkelse på 2 måneder.
Sak 2
en 72 år gammel mann med hypertensjon av langvarig evolusjon under farmakologisk behandling, og en historie med kronisk atrieflimmer, som han fikk digoksin og acenokumarol. Han kom til vårt senter for undertrykkende midtre brystsmerter av plutselig innsettende som strålte til baksiden. Den første CT-skanningen viste EN TYPE A IMH med involvering av stigende aorta, aortabuen og nedadgående aorta til opprinnelsen til den overlegne mesenteriske arterien. Antikoagulasjon ble avsluttet. Under sykehusinnleggelse presenterte pasienten en episode av bevissthetstap med venstre hemiparese, hvorfra han gjenvunnet uten følger. Cerebral CT viste ingen tegn på iskemi eller intrakranielle blødninger; derfor ble episoden tolket som et forbigående iskemisk angrep av embolisk opprinnelse. På grunn av denne komplikasjonen ble antikoagulasjonsbehandling med natriumheparin i perfusjon etterfulgt av acenokumarol gjenopptatt under sykehusinnleggelse.
Sak 3
en 73 år gammel mann, røyker, med kronisk nyresvikt og en historie med hypertensjon av lang evolusjon; han hadde kronisk atrieflimmer og fikk platehemmende behandling. Pasienten kom til sykehuset vårt for alvorlig interscapular smerte som utstråler til begge flankene. Den første CT-skanningen etablerte diagnosen type B intramural hematom begrenset til den nedadgående thoracale aorta. I det distale segmentet av hematomet ble det sett et tåreformet bilde (sårlignende fremspring) i hematomet (Figur 2). Selv om pasienten aldri hadde hatt en episode av emboli, ble antikoagulant behandling startet ved opptak på grunn av sin høye emboliske risikoprofil.
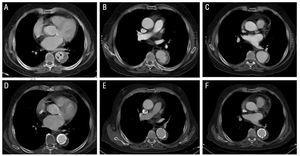
Figur 2. Radiologisk utvikling av type b aorta intramural hematom (IMH) hos pasient 3. Øvre panel: bilder ved diagnose (a) og under oppfølging (B og C). A: observere tåreformet bilde (sår-lignende projeksjon) i IMH (piler). B: lokalisert disseksjon under oppfølging (2 måneder senere). C: progressiv utvidelse av aorta diameter. Nedre panel: bilder ved 5 måneder etter diagnose (D-F). Progressiv utvidelse av hematom dikterer implantasjon av to stenter.
Radiologisk Oppfølging
maksimal aorta diameter og maksimal IMH diameter ved diagnosetidspunktet, samt utviklingen av lesjonen i hver pasient er vist i Tabell.
over den radiologiske oppfølgingen viste alle pasientene en gradvis reduksjon I imh-tykkelsen. Hos pasienter 1 og 2 VAR maksimal diameter AV IMH ved diagnosetidspunktet henholdsvis 17,6 og 7 mm. Ved 2-ukers CT-oppfølgingsstudien var diametrene henholdsvis 13 og 4,6 mm.
i pasient 3 var IMH-tykkelsen 14 mm på INNLEDENDE CT og 11,5 mm på oppfølgingsskanningen. I tillegg presenterte pasienten et tåreformet bilde i DEN distale enden AV IMH, som målte 4×??6 mm på diagnosetidspunktet. Noen forfattere har tolket dette som et tegn som indikerer et aorta sår (sårlignende projeksjon). Etter utskrivning fra sykehuset utviklet pasienten en lokalisert disseksjon med påfølgende progressiv dilatasjon av det berørte aortasegmentet (pseudoaneurysm) som krevde implantasjon av 2 stenter (Unntatt 34×??10 mm og 40??×10 mm). Den etterfølgende utviklingen var gunstig (Figur 2).
DISKUSJON
i løpet av studieperioden fikk 3 pasienter MED IMH antikoagulasjonsbehandling. SELV OM IMH er en hemorragisk lesjon, var den kliniske og morfologiske utviklingen gunstig i denne undergruppen av pasienter, med progressiv regresjon av lesjonsstørrelse i oppfølgingsradiologiske vurderinger, til tross for at antikoagulasjon ble gitt. Pasient 3 utviklet en komplikasjon under oppfølging i et segment av aorta hvor den første lesjonen kan ha vært et penetrerende aortasår (PAU). Ikke desto mindre gjennomgikk hematomet i utgangspunktet endringer som de som ble sett hos de to andre pasientene, med en gradvis reduksjon i diameter i den akutte fasen. Rollen antikoagulasjon kan ha spilt i patogenesen og utviklingen til en pseudoaneurysm er vanskelig å etablere.
det finnes ingen definitive data i den vitenskapelige litteraturen om bruk av antikoagulasjon hos PASIENTER med AAS, selv om seponering av denne behandlingen er vanlig praksis. Det er sannsynlig at antikoagulasjon ikke endrer DEN naturlige løpet AV IMH. Tre argumenter støtter denne hypotesen: a) gitt at hemostase ikke har en viktig rolle i lesjonens patogenese, er det usannsynlig at DET ville ha innvirkning på oppløsningen; b) IMH er en tilstand som er begrenset til det indre av aortaveggen og ikke er i kontakt med fartøyets lumen, og det er derfor usannsynlig at antikoagulanten ville trenge inn i lesjonen; og c) epidemiologiske studier har ikke vist en høyere forekomst AV IMH hos pasienter med medfødte eller oppkjøpte forstyrrelser av komponentene i hemostase.Vi konkluderer med at i situasjoner der antikoagulasjon er nødvendig (pasienter med høy risiko for emboli), kan denne behandlingen opprettholdes, basert på resultatene av denne studien der antikoagulasjon ikke synes å ha innvirkning på DEN kliniske eller morfologiske utviklingen AV IMH. Naturligvis er det nødvendig med videre studier med større pasientserier for å trekke endelige konklusjoner.