Innledning
Langvarige lungeluftlekkasjer er vanlige og kan forårsake høy sykelighet, langvarig sykehusopphold, smittsomme og kardiopulmonale komplikasjoner.1,2
Selv om det er variasjon blant forskjellige forfattere i deres definisjon av luftlekkasjer, har nyere studier av pulmonal lobektomi etablert en omtrentlig gjennomsnittlig lengde på sykehusopphold på 5 dager; og det har derfor blitt foreslått at en vedvarende luftlekkasje skal defineres som en luftlekkasje som varer utover den postoperative femte dagen.3 faktisk er dette i samsvar Med Society Of Thoracic Surgeons database definisjon, som refererer til vedvarende luftlekkasjer som de som vanligvis oppstår når pasienten ellers ville bli tømt hvis det ikke var for fortsatt luftlekkasje.de aller fleste postoperative luftlekkasjer er alveolære luftlekkasjer; dette er relevant siden håndteringen av disse er svært forskjellig fra håndteringen av bronkopleural fistel som ofte krever umiddelbar kirurgisk inngrep.3
den mest konsekvent identifiserte risikofaktoren for langvarig luftlekkasje er kronisk obstruktiv lungesykdom, 4 et lavt forsert ekspiratorisk volum på 1. sekund og lav maksimal frivillig ventilasjonsprosent.5,6
Behandlingstilbud for langvarige luftlekkasjer inkluderer vaktsom venting med kontinuerlig drenering gjennom et torakostomi-rør, 6 pleurodesis, kirurgiske prosedyrer, 2 samt bruk av endoskopiske teknikker.
Endobronchial tilnærminger inkluderer anvendelse av gelfoam, bruk av fibrinlim, spoler eller endobronchialventiler.1,7 generelt ballong kateter inflasjon brukes til å identifisere segmental eller sub-segmental luftveiene eller luftveiene ansvarlig for luftlekkasje.8 Schweigert et al.9 rapporterte en annen metode ved bruk av metylenblått via brystrørene. Vi beskriver et tilfelle av en vedvarende luftlekkasje behandlet med endobronchialventiler plassering i segmenter identifisert ved hjelp av metylenblå via brystrøret.
Case report
en 68 år gammel mann presentert med hoste, vekttap og en lungemasse i høyre midtlobe (ML).
Han var en ex-røyker med en 45 pack-års røyking historie, og i løpet av sitt profesjonelle liv han hadde vært utsatt for asbest i mange år. Hans tidligere medisinske historie inkluderte en prostatektomi på grunn av prostatakreft 6 år tidligere uten tegn på tilbakefall.
et adenokarsinom i lungene ble diagnostisert ved transtorakal nål aspirasjonsbiopsi AV ML–lesjonen og positronemisjonstomografi-computertomografi (PET/CT) – skanning utført for iscenesettelse, avslørte fluorodeoksyglukose (FDG) opptak ikke bare på ML-massen (maksimal standardisert opptaksverdi (SUVmax)-11), men også på høyre pleura som førte til ytterligere pleurale undersøkelser med flere biopsier som var negative for ondartede celler. HAN ble iscenesatt T2N0M0 og ble sendt til kirurgi
en thorakotomi med en høyre midtre lobektomi, som inkluderte deling av det trekantede ligamentet pluss en systematisk lymfadenektomi ble utført, og siden pleuralplakk ble funnet under prosedyren ble de fjernet og en nedre høyre lobe pleural decortication ble utført.
Patologi bekreftet et pT1bN0R0 adenokarsinom, uten tegn på pleural malign involvering, men en kronisk fibrinøs pleuritt ble også diagnostisert.pasient extubation var mulig kort tid etter operasjonen, og det var ikke behov for postoperativ mekanisk ventilasjon. Kinesioterapi som er en rutinemessig og anerkjent intervensjon rettet mot å øke lungeutvidelsen, ble startet så snart som mulig.
selv om lungeutvidelsen ble oppnådd innen 2 dager, ble det identifisert en luftlekkasje, og sugingen som var nødvendig for å opprettholde lungeutvidelsen ble fortsatt i ti dager til det ikke var synlig luftlekkasje under normal tidevannspust. På dette tidspunktet ble sugingen stoppet og rørene ble klemmet etter 2 dager. Siden det ikke var noen klinisk kompromiss, ingen forverring av pneumothorax eller noen økning i subkutan luft, ble brystrøret fjernet (Fig. 1), og pasienten ble utskrevet fra sykehuset innen 48 timer.
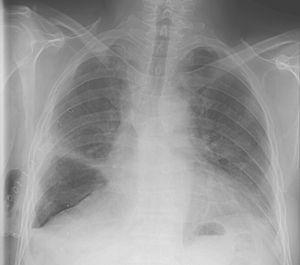
To uker Etter sykehusutslipp – 1 måned etter operasjonen – ble han innlagt med de kliniske symptomene på brystinfeksjon. En thorax CT scan viste en høyre stor fremre hidropneumothorax, pleural tykkelse og subkutan emfysem. Et empyema og en postoperativ luftlekkasje ble diagnostisert. Storspektret antibiotika ble initiert, et brystrør ble umiddelbart satt på plass og en bronkofibroskopi brukt til å vurdere stubbens integritet og fravær av andre endobronkiale komplikasjoner. Til tross for disse tiltakene gjennomgikk pasienten pleuro-pulmonal dekortikering, som ble komplisert av tette pleuraladhesjoner. Under prosedyren ble det utført sutur av pulmonale kuttskader og Tissucol® spray brukt til å kontrollere luftlekkasjer. Selv om klinisk helsestatus og infeksjonsparametere i utgangspunktet forbedret, hadde pasienten en vedvarende luftlekkasje med en stabil asymptomatisk pneumothorax på vanntetning som økte når negativ suging ble suspendert og brystavløpet ble igjen i fri drenering.
Vaktsom ventetid med kontinuerlig drenering gjennom et brystrør ble holdt oppe i 2 måneder, i løpet av denne perioden, til luftlekkasjen syntes å være løst og pasienten kunne tolerere at dreneringen klemmes fast; en talkumpleurodese gjennom brystrøret ble forsøkt uten tilfredsstillende resultater.
en endoskopisk tilnærming ble forsøkt for å håndtere luftlekkasjen. Et ballongkateter introdusert gjennom bronkoskopet ble oppblåst på forskjellige segmenter mens observasjon av brystdreneringssystemet vurderte luftlekkasjen. En reduksjon av luftlekkasjen syntes å være oppnådd når b7-og B8-segmentene i nedre høyre lobe ble okkludert og ventiler (Zephyr EBV) ble plassert i disse segmentene. Endobronchialventilene ble satt på plass ved hjelp av et fleksibelt kateter. Ventilene ble komprimert inn i den distale spissen av leveringskateteret ved hjelp av en ventillaster som fulgte med systemet. Fødekateteret ble deretter ført gjennom arbeidskanalen til et standard voksent bronkoskop (>2,8 mm indre diameter) og ført til målluftveiene. En gang på plass ventilen ble utplassert. Dette oppnådde imidlertid bare en reduksjon i luftlekkasjen.
Tre uker Senere (4 måneder etter første operasjon) ble det utført en thoracomyoplasty ved hjelp av en rectus abdominis-klaff for å utrydde pleuralrommet, og endobronchialventilene ble fjernet. Tre uker etter denne senere operasjonen var det mulig å klemme og fjerne brystrøret uten klinisk eller radiologisk forverring.
dessverre to uker senere pasienten ble re-innlagt med åndenød og en pneumothorax så en bryst tube ble satt tilbake og holdt under suging (Fig. 2). Pasienten var ikke klinisk egnet for kirurgi, så en endoskopisk tilnærming ble forsøkt igjen.

Thoracic CT scan viser pleurahulen med et bryst rør inne og pleural fortykkelse.
denne gangen ble instillasjon av metylenblå (1 ampulle fortynnet i 1 liter saltoppløsning) via brystrør brukt til å lokalisere bronkialsegmentet som førte til fistelen. Mens den blå løsningen ble innpodet, så en annen kliniker gjennom bronkoskopet og så på den blå løsningen som vises på segmentene som førte til fistelen. Segmentene B6 Og B7 ble visuelt identifisert (Fig. 3) og endobronchial ventiler ble satt på plass som beskrevet ovenfor.
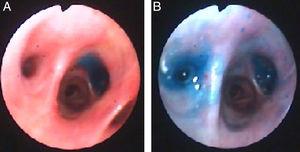
Metylenblå på segment B7 (Panel A) og B6 (Panel b) i høyre nedre lapp etter drypping gjennom brystrøret.
etter prosedyren syntes størrelsen på luftlekkasjen å bli redusert og klemming ble forsøkt. Da det ikke var tegn på forverring av pneumothorax, progressiv subkutan luftutvikling eller dyspnø, ble brystrøret fjernet.
pasient heath status sakte forbedret og han ble utskrevet fra sykehuset. Ved oppfølging ble metastase funnet på begge lungene og pasienten døde 8 måneder senere.
Diskusjon
forfatterne beskriver et tilfelle av vedvarende luftlekkasje etter lungereseksjon. Luftlekkasjer er et vanlig problem som ofte er forbundet med lengre sykehusopphold, smittsomme og kardiopulmonale komplikasjoner, og de krever av og til reoperasjon3 og / eller bronkoskopiske teknikker.
pasienten hadde flere risikofaktorer for utvikling av en luftlekkasje siden han hadde kronisk obstruktiv lungesykdom, 10 og av særlig relevans i dette tilfellet tilstedeværelsen av signifikante pleurale adhesjoner.5,11 det er mest sannsynlig at pleuraladhesjonene var relatert til hans kjente asbesteksponering i voksen alder.
Behandlingsmuligheter for luftlekkasjer inkluderer vaktsom ventetid, kirurgiske prosedyrer samt medisinsk terapi som pleurodesis, og spesielt bruk av forskjellige bronkoskopiteknikker som lim, spoler og tetningsmidler. Suksessen har vært variabel og det ser ikke ut til å være en optimal terapi. De nåværende mulige tiltakene ser ut til å være komplementære og behandlingen bør individualiseres.7 det er ingen kontrollerte studier som sammenligner de ulike tilnærmingene.I det foreliggende tilfelle var det første alternativet en kirurgisk prosedyre fordi en thorakotomi var nødvendig for å kontrollere infeksjon som ikke reagerte på antibiotika og for drenering gjennom brystrør. Under operasjonen ble det forsøkt å lukke stedet for luftlekkasje og tissucol® spray ble brukt, men det fortsatte selv etter en ventetid på flere uker.
en kjemisk pleurodesis ble deretter forsøkt. Instillasjonen av et skleroserende middel i pleuralrommet gjennom thorakostomi-røret fremmer pleural symfysen, noe som kan føre til lekkasjelukking,12 men som vist i litteraturen har ikke vært veldig effektiv.
tilstedeværelsen av postoperativ empyem hvor dekortikering har mislyktes og tilstedeværelsen av bronkialfistler anses for tiden som indikasjoner på thorakomyoplastiprosedyrer.13 det tillater fullstendig og endelig utslettelse av det infiserte pleuralrommet ved en kombinasjon av thoracoplasty og bruk av nabolaget muskelflapper (latissimus dorsi, serratus anterior, pectoralis, rectus abdominis, etc.).Dette skjedde i dette tilfellet, men selv om nyere publikasjoner viser en samlet suksessrate på 90%, med en rask og endelig helbredelse, var det bare effektivt å kontrollere infeksjonen, ikke fistelen.Bronkoskopiske tilnærminger til styring av lungeluftlekkasjer har blitt mer populære, ikke bare som diagnostiske verktøy, men også som terapeutiske.
for å kunne håndtere en fistel med bronkoskopiske teknikker, må fistelen visualiseres direkte (proksimale fistler) og det bør være tegn på at okklusjonen er betydelig redusert eller luftlekkasjen stoppet. Den mest brukte teknikken for å lokalisere bronkialsegmentet som fører til distale fistler, er bruken av ballonger, Som Swan-Ganz kateter, for systematisk å okkludere bronkialsegmentene8 med samtidig observasjon av brystdreneringssystemet for å vurdere luftlekkasjen. Denne metoden kan være utfordrende hos pasienter med små luftlekkasjer som bare er tilstede når de hoster og ikke under normal tidevannsvolumpust.Selv om metylenblått har blitt brukt til å diagnostisere tilstedeværelsen av fistler i mange år, ved instillasjon gjennom stubben og hvis det oppdages i brystrøret, kan det bekrefte en brochopleural fistel, dets bruk for å lokalisere bronkialsegmentet som fører til fistelen ble bare beskrevet i 2011.9 Metylenblått ble brukt via brystrøret og umiddelbart etter instillasjonen, hvis en fistel var tilstede; metylenblått kunne ses av bronkoskopisten på bronkialsegmentet som førte til fistelen.
i vår pasient bruk av metylenblå aktivert identifisering av to bronkial segmenter involvert i luft-lekkasje, en felles for det som er identifisert av ballongen metoden, men også en annen en uventet ved den forrige teknikken.
etter identifisering av bronkialsegmentet kan flere tilnærminger vurderes, inkludert påføring av gelfoam, bruk av fibrinlim, spiralplassering, stenter og endobronkialventiler.7 det er ingen kontrollerte studier for å avgjøre hvilken av disse som er mest effektive eller sikreste. Travaline et al.1 viste at implantasjonen av endobronkiale enveisventiler (Zephyr EBV) var effektiv for et stort antall pasienter med langvarig luftlekkasje. Fullstendig opphør av luftlekkasje ble oppnådd hos 48% av pasientene og reduksjon av størrelsen hos 45%.
i dette tilfellet reduserte implantasjonen Av En Zephyrventil på segment B6 Og B7, i forbindelse med pleural helbredelse og fortykning, størrelsen på luftlekkasjen nok til at brystrøret kunne fjernes. Disse nonsurgical tilnærminger synes lovende, og for noen pasienter kan være den eneste behandlingsalternativ. Forfatterne ønsker å understreke bruken av metylenblå via brystrøret for å identifisere segmentene av den vedvarende luftlekkasjen og å lede endobronchialventilene plassering.
Etiske avsløringer
Beskyttelse av mennesker og dyr. Forfatterne erklærer at ingen eksperimenter ble utført på mennesker eller dyr for denne studien.
Konfidensialitet av data. Forfatterne erklærer at de har fulgt protokollene fra deres arbeidssenter om publisering av pasientdata, og at alle pasientene som inngår i studien, fikk tilstrekkelig informasjon og ga skriftlig informert samtykke til å delta i studien.