Procidentia refere-se ao prolapso completo para além do nível do hímen distalmente, de modo que o útero (ou cofre vaginal se o útero está ausente) está permanentemente saliente para fora da vagina.
prolapso do órgão pélvico (POP) é definido como a descida sintomática de uma ou mais das seguintes paredes vaginais anteriores, a parede vaginal posterior e o ápice da vagina (colo/útero) ou abóbada (cuff) após a histerectomia, de acordo com a definição e nomenclatura de normalização da Sociedade Internacional de continência (ICS) de 2009. Em termos práticos, refere-se a um deslocamento caudal dos órgãos pélvicos femininos como resultado do enfraquecimento dos tecidos de suporte da vagina e útero, resultando na extrusão dos órgãos pélvicos para o hiato genital. Tem havido uma série de métodos utilizados para quantificar o grau de gravidade da POP, mas apenas um sistema foi validado para a reprodutibilidade inter e intra-observador, que é o sistema de quantificação POP (POP-Q) ICS.estudos escandinavos envolvendo mulheres assintomáticas convidadas para avaliação relataram que 55% das mulheres com idades entre 40 e 49 anos tinham, no exame, POP superior ao grau dois em pelo menos um compartimento.1 das mulheres com idades entre 50 e 79 anos no estudo da Iniciativa para a saúde Das Mulheres (WHI), 41 por cento tinham POP, com 34 por cento tendo um cistocele, 19 por cento um rectocele e 12 por cento encontrado para ter prolapso uterino. Estudos dos EUA, que analisam as operações para o POP, sugerem que uma em cada nove mulheres necessitará de uma operação aos 80 anos de idade. No entanto, uma vez que muitas mulheres não procuram uma avaliação médica, é muito provável que o peso da doença na população seja subestimado.factores de risco importantes incluem paridade, uma vez que a incidência de POP aumenta com paridade crescente: até 80% das mulheres que tiveram quatro ou mais partos vaginais terão POP.1 nas mulheres que foram capazes de ativar suficientemente os músculos do pavimento pélvico, esta incidência foi reduzida em quase 50%. O uso de fórceps para o parto também aumenta significativamente o risco, com outros fatores menos importantes sendo a duração do trabalho de parto, o uso de episiotomia, peso à nascença e histerectomia prévia. Existem variações raciais, com estudos dos EUA relatando que as mulheres asiáticas têm uma maior incidência e as mulheres africanas têm uma menor incidência.3
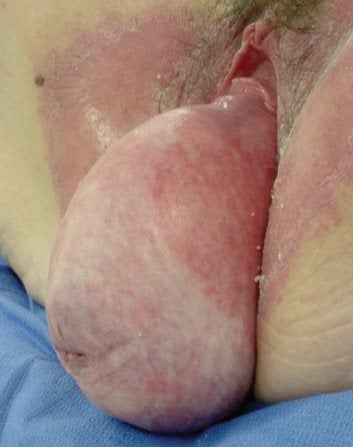
Procidentia é fácil de identificar.
os mecanismos de suporte do útero e da vagina ainda não são totalmente compreendidos, mas relacionam-se com uma interação complexa de integridade fascial e Conexões ligamentosas com estruturas ósseas. A fáscia endopelvica rodeia a vagina, mas ainda existe controvérsia quanto à existência de camadas ou espaços distintos ou se a mucosa vaginal e a muscularis se fundem ou interdigitam com colagénio e elastina submucosalmente. Esta meia-como o tecido, em seguida, funde-se com a cervical punho cranially para integrar com uterosacral e o cardeal ligamentos, bem como lateralmente para subjacente músculo elevador ani de ligar para a linha arqueada do levator fáscias da pelve, que é executado a partir do ischial coluna do púbis inserção de puborectalis. A fáscia liga-se caudalmente à membrana perineal e à musculatura perineal. O apoio dos órgãos urogenitais foi segregado em três níveis diferentes.: Nível 1 sendo o complexo uterosacral / cardinal cranialmente, nível 2 a fáscia endopelvica em torno dos dois terços superiores da vagina e Nível 3 o terço inferior da vagina, uma vez que se liga ao âni levator e membrana perineal.4 na realidade, este é um sistema integral de suporte com múltiplas áreas potenciais para ruptura ou fraqueza.5 Subjacente a este é um secundário mecanismo de apoio do músculo elevador ani, e, em particular, o puborectalis ‘sling’, que atua para apoiar a vagina ao nível do levator hiato, e a perturbação de que é comum após vaginal childbirth6, de predisposição para o POP mais tarde na vida.7
Uma história cuidadosa de sintomas urinários, intestinais e coitais é importante para optimizar os resultados centrados nos doentes. Há uma série de questionários validados para isso, por exemplo, sendo o Australian pélvic floor questionnaire.8 O exame precisa quantificar o POP e qualquer outra fraqueza urogenital associada. As investigações necessárias com a procidentia são poucas, mas a ultra-sonografia renal e o exame de urina a meio da corrente podem ser importantes, devido ao potencial para a inflamação dos uretros levando com a consequente hidronefrose e estase urinária devido ao esvaziamento incompleto. Além disso, alguns autores sugeriram investigações urodinâmicas antes da cirurgia para ajudar a identificar incontinência urinária de estresse oculto e tentar prever as mulheres com disfunção voidante subjacente. A avaliação da POP é em grande parte clínica, aumentada por modalidades de imagiologia, tais como ultra-sonografia e ressonância magnética. Para fins práticos, embora tais investigações possam ser úteis para aspectos de investigação, normalmente não se justificam.
A gestão pode ser não-cirúrgica, com o uso de pessários, embora o sucesso do tratamento a longo prazo pode ser difícil. O uso de pessoas está além do escopo deste artigo. Qualquer que seja o tratamento escolhido, a reabilitação do piso pélvico com enfermeiros de continência ou fisioterapeutas treinados na saúde pélvica das mulheres, é um complemento importante para obter um resultado bem sucedido a longo prazo. Muitas vezes, as mulheres com procidentia têm má coordenação do relaxamento e contração do músculo pélvico, disfunção intestinal associada, e incontinência urinária subjacente e esta complexa gama de patologia deve ser controlada como uma desordem pélvica “global”. A perda de peso, a redução do tabagismo e a melhoria do hábito intestinal, embora não comprovada para melhorar o resultado, são importantes para abordar antes da cirurgia.opções cirúrgicas: conservar ou não?esta é uma área controversa e há um trabalho limitado para sugerir que a preservação uterina oferece alguma vantagem. Há uma infinidade de operações com defensores exaltando as vantagens de cada um baseado na experiência pessoal (viés) e estudos de coorte limitados, geralmente retrospectivos. Assim, as recomendações definitivas para cirurgia estão limitadas a estudos principais, como resumido na revisão Cochrane. A revisão Cochrane de 2013 sugere sacrocolpopexia abdominal, seja por técnica aberta ou laparoscópica, pode oferecer um resultado ligeiramente melhor para o prolapso uterino ou abóbo, principalmente em termos de comprimento vaginal e resultados sexuais, bem como taxas de recorrência quando comparado com o total de implantes de malha vaginal. No entanto, os tempos de funcionamento foram mais longos e houve um período mais longo antes do regresso ao trabalho.as opções cirúrgicas para a procidentia incluem: histerectomia vaginal com colporrafia tradicional anterior e posterior; ou histeropexia vaginal utilizando complexo de ligamentos uterosacrais e cardinais; sacrospinous fixation; or abdominal or laparoscopic hysteropexy, with or without mesh.
Surgical options for vault prolapse include: abdominal or laparoscopic sacrocolpopexy, with or without mesh; sacrospinous fixation; McCall culdoplasty; uterosacral fixation – intra- or extra-peritoneal; ileo-coccygeal fixation; or vaginal mesh colpopexy with or without fixation to sacrospinous ligament using biological or synthetic polypropylene.
Colpocleisis is a surgical option for both procidentia and vault prolapse. Como em qualquer cirurgia onde o útero é conservado, uma avaliação endometrial deve ser realizada ao mesmo tempo.existe evidência de aumento de malha sintética para kits de sacrocolpopexia e malha vaginal.9 com crescente preocupação com as complicações da reparação vaginal aumentada pela malha, principalmente como resultado da contração vaginal, dor e exposição à malha no pós-operatório, houve uma mudança de volta para a reparação de tecidos nativos. A histerectomia vaginal simples com ou sem reparação vaginal associada anterior e posterior está associada a um resultado relativamente fraco a longo prazo e logicamente, a menos que a fraqueza de Nível 1 seja tratada no momento da cirurgia, simplesmente removendo o útero a menos que relacionado com o alongamento do colo do útero faz pouco sentido.a fixação Sacrospinosa através de suportes e suturas de agulha, ou dispositivos reutilizáveis de captura e captura e dispositivos descartáveis de captura de sutura tornaram este procedimento mais fácil de executar. No entanto, uma dissecção lateral significativa é necessária para identificar a porção do ligamento sacrospinoso que é seguro de usar, que é aproximadamente 2cm cranial e medial para a coluna isquial. Os riscos incluem uma implantação demasiado profunda, resultando em lesões no feixe pudendal ou nos vasos glúteos inferiores ou no nervo ciático. Dor nas nádegas pode ser uma complicação deste procedimento, mas com novos dispositivos de captura parece ser reduzida e limitada em duração. A dor grave persistente com uma duração superior a 48 horas pode requerer a libertação das suturas. Embora tradicionalmente unilateral, por causa das preocupações de amarração e amarração da vagina, fixação bilateral é cada vez mais realizada com excelente elevação e pode ser feito sem amarração dolorosa. Os resultados a longo prazo sugerem taxas de recorrência mais elevadas, em comparação com o sacrocolpopexy, e quando realizado a posteriori pode resultar num aumento do prolapso do compartimento anterior de novo. Fixação Anterior, embora tecnicamente mais desafiadora, pode melhorar este resultado e alguns centros defendem uma fixação de quatro pontos, incorporando suporte de Nível 1 anterior e posterior para superar isso.a fixação Uterosacral pode ser realizada no momento da histerectomia quando a anatomia é mais fácil de definir ou por meio de PLICAÇÃO para poupamento uterino e alguns estudos sugeriram bons resultados.10,11 para o prolapso-Cofre, a fixação intra-peritoneal pode ser tecnicamente desafiadora e todos estes procedimentos apresentam um risco aumentado de lesão uretérica. A fixação Extra-peritoneal também mostrou ter bons resultados e evita entrar na cavidade abdominal.A fixação Ileocócica é tecnicamente mais fácil, mas resulta em taxas de sucesso mais baixas. O procedimento McCall, ou procedimento McCall modificado utilizando os ligamentos uterosacrais, é um procedimento relativamente simples que resulta em uma boa correção anatômica. A colpocleisia envolve fechamento permanente da mucosa vaginal anterior e posterior, com o objetivo de obliterar a cavidade vaginal. É adequado para idosos e tem morbilidade relativamente baixa.em resumo, o tratamento cirúrgico ideal da procidentia depende dos resultados focados no paciente, incluindo o desejo de manter a relação sexual, o desejo de manter o útero e a história de cirurgia pélvica anterior. Nesta fase, são necessários mais estudos para clarificar o melhor tratamento para esta doença em fase terminal.Samuelsson e, Victor a, Svardsudd K. determinantes da incontinência urinária numa população de mulheres jovens e de meia idade. Acta Obstet Gynecol Scand. 2000;79(3):208-15. PubMed PMID: 10716302.Thakar R, Stanton S. Management of genital prolapse. BMJ. 2002;324(7348):1258-62.Hendrix SL, Clark A, Nygaard I, Aragaki a, Barnabei V, McTiernan A. prolapso de órgãos pélvicos na iniciativa para a saúde Das Mulheres: gravidade e gravidezes. Sou A Obstet Gynecol. 2002;186(6):1160-6.DeLancey JO. A anatomia do chão pélvico. Opinion in Obstetrics & Gynecology. 61994a. P. 313-43.Petros PE, Ulmsten UI. Uma Teoria integral da incontinência urinária feminina. Considerações experimentais e clínicas. Acta Obstet Gynecol Scand Suppl. 1990;153:7-31. PubMed PMID: 2093278.Dietz HP. Função do levador antes e depois do parto. ANZJOG. 2004;44(1):19-23.Andrew BP, Shek KL, Chantarasorn V, Dietz HP. Aumento do hiato do levador no prolapso do órgão pélvico feminino: causa ou efeito? ANZJOG.
2013;53 (1):74-8. doi: 10.1111 / ajo.12026. PubMed PMID: 23278472.Baessler K, O’Neill SM, Maher CF, Battistutta D. Australian pélvic floor questionnaire: a validated interviewer-administrated pélvic floor questionnaire for routine clinic and research. Int Urogynecol J Pélvico Floor Disfunct. 2009;20(2):149-58. Epub 2008/10/30. doi: 10.1007 / s00192-008-0742-4. PubMed PMID: 18958382.Maher CF, Feiner B, DeCuyper EM, Nichlos CJ, Hickey KV, O’Rourke P. Laparoscopic sacral colpopexy versus total vaginal mesh for vaginal vault prolapse: a randomized trial. Sou A Obstet Gynecol. 2011;204(4):360 e1-7. Epub 2011/02/11. doi: 10.1016 / j. ajog.2010.11.016. PubMed PMID: 21306698.Shull BL, Bachofen C, Coates KW, Kuehl TJ. A transvaginal approach to repair of apical and other associated sites of pélvic organ prolapse with uterosacral ligaments.. Sou A Obstet Gynecol. 2000; 183 (6):1365-73; discussion 73-4.BT, Yang V, Vu D, Tse K. plação uterosacral anterior colporrhaphy combo (MUSPACC): relatório cirúrgico preliminar. Int Urogynecol J. 2011;22 (1): 69-75. Epub 2010/08/27. doi: 10.1007/ s00192-010-1242-x. PubMed PMID: 20740357.Fatton B, Dwyer PL, Achtari C, Tan PK. Suspensão Bilateral extraperitoneal uterosacral do cofre vaginal: uma série de casos longitudinais de seguimento de 2 anos de 123 doentes. Int Urogynecol J Pélvico Floor Disfunct. 2009;20(4):427-34. Epub 2009/01/23. doi: 10.1007 / s00192-008 – 0791-8. PubMed PMID: 19159055.