introdução
fugas prolongadas de ar pulmonar são frequentes e podem causar um elevado nível de morbilidade, estadias hospitalares prolongadas, complicações infecciosas e cardiopulmonares.1,2
embora haja variação entre os diferentes autores em sua definição de vazamento de ar, estudos recentes de lobectomia pulmonar estabeleceram uma duração média aproximada de 5 dias de permanência hospitalar; e assim foi proposto que uma fuga de ar persistente deve ser definida como uma fuga de ar que dura além do quinto dia pós-operatório.3 Na verdade, isso é consistente com a definição da Base de dados da Sociedade de cirurgiões torácicos, que se refere a fugas de ar persistentes como aqueles que tipicamente presentes quando o paciente seria de outra forma liberado se não fosse para a contínua fuga de ar.
A grande maioria das fugas de ar pós-operatórias são fugas de ar alveolares; isto é relevante uma vez que a gestão destas fugas é muito diferente da Gestão da fístula broncopleural, que muitas vezes requerem intervenção cirúrgica imediata.3
O factor de risco mais consistentemente identificado para fugas de ar prolongadas é a doença pulmonar obstrutiva crónica,4 um baixo volume expiratório forçado no 1º segundo e uma baixa percentagem máxima de ventilação voluntária.5,6
as opções de tratamento de fugas de ar prolongadas incluem a espera vigilante com drenagem contínua através de um tubo de toracostomia,6 pleurodese, procedimentos cirúrgicos,2, bem como o uso de técnicas endoscópicas.as abordagens Endobronquiais incluem a aplicação de gelfoam, o uso de cola fibrina, bobinas ou válvulas endobronquiais.1,7 geralmente a inflação do cateter de balão é usada para identificar as vias ou vias aéreas segmentais ou sub-segmentais responsáveis pela fuga de ar.8 Schweigert et al.9 a utilização de azul de metileno pelos tubos torácicos revelou um método diferente. Descrevemos um caso de fuga de ar persistente tratada com válvulas endobronquiais posicionadas em segmentos identificados usando azul de metileno através do tubo torácico.um homem de 68 anos com tosse, perda de peso e massa pulmonar no lóbulo Médio Direito (ML).ele era um ex-fumante com uma história de 45 anos de fumante, e durante sua vida profissional ele tinha sido exposto ao amianto por muitos anos. Sua história médica anterior incluiu uma prostatectomia devido ao câncer de próstata 6 anos antes, sem evidência de recorrência.
Um adenocarcinoma pulmonar foi diagnosticada pelo ecocardiograma transtorácico aspiração com agulha de biópsia do ML lesão e a tomografia por emissão de pósitrons–tomografia computadorizada (PET/CT) análise realizada para o teste, revelou fluorodeoxyglucose (FDG) absorção não só no ML massa (máximo standardized uptake value (SUVmax)-11), mas também no direito de pleura, que levou a mais pleural investigações com múltiplas biópsias que foi negativo para células malignas. Ele foi encenado T2N0M0 e foi submetido a cirurgia
Uma toracotomia com o botão direito do meio lobectomia, que incluía a divisão do ligamento triangular, mais uma sistemática linfadenectomia foi realizada e, desde placas pleurais foram encontrados durante o procedimento, eles foram removidos e um inferior do lobo direito decorticação pleural foi realizada.
patologia confirmou um adenocarcinoma pT1bN0R0, sem evidência de envolvimento pleural maligno, mas também foi diagnosticada uma pleurite fibrinosa crónica.a remoção do doente foi possível logo após a cirurgia e não houve necessidade de ventilação mecânica pós-operatória. A cinesioterapia, que é uma intervenção rotineira e amplamente reconhecida com o objetivo de aumentar a expansão pulmonar, foi iniciada o mais rápido possível.apesar de a expansão pulmonar ter sido atingida em 2 dias, foi identificada uma fuga de ar e a sucção necessária para manter a expansão pulmonar foi continuada durante mais dez dias até não se verificar qualquer fuga de ar visível durante a respiração normal das marés. Neste ponto, a sucção foi parada e os tubos foram apertados após 2 dias. Uma vez que não houve compromisso clínico, não houve agravamento do pneumotórax nem aumento do ar subcutâneo, o tubo torácico foi removido (Fig. 1), e o paciente foi liberado do hospital em 48h.
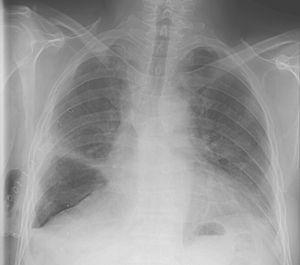
duas semanas após a alta hospitalar – 1 mês após a cirurgia – foi novamente admitido com os sintomas clínicos de infecção torácica. Uma tomografia do tórax mostrou um hidropneumotórax anterior, espessura pleural e enfisema subcutâneo. Foi diagnosticado um empiema e uma fuga de ar pós-operatória. Foram iniciados antibióticos de largo espectro, foi imediatamente colocado um tubo torácico e uma broncofibroscopia utilizada para avaliar a integridade do tronco e a ausência de outras complicações endobronquiais. Apesar destas medidas, o paciente passou por decorações pleuro-pulmonares, o que foi complicado por adesões pleurais densas. Durante o procedimento, sutura de lacerações pulmonares foi realizada e pulverização Tissucol® usado para controlar as fugas de ar. Embora o estado clínico de saúde e os parâmetros de infecção tenham melhorado inicialmente, o doente teve uma fuga de ar persistente com um pneumotórax assintomático estável na vedação de água que aumentou sempre que a sucção negativa foi suspensa e o ralo do tórax foi deixado na drenagem livre.
a espera vigilante com drenagem contínua através de um tubo torácico foi mantida durante 2 meses, durante esse período, até que a fuga de ar parecia estar resolvida e o paciente podia tolerar que o dreno fosse apertado; uma pleurodese de talco através do tubo torácico foi tentada sem resultados satisfatórios.foi testada uma abordagem endoscópica para controlar a fuga de ar. Um cateter de balão introduzido através do broncoscópio foi inflado em diferentes segmentos, enquanto a observação do sistema de drenagem torácica avaliou a fuga de ar. Uma redução do vazamento de ar parecia ser alcançada quando os segmentos B7 E B8 do lóbulo inferior direito foram obstruídos e válvulas (EBV Zephyr) foram colocadas nestes segmentos. As válvulas endobronquiais foram colocadas em posição usando um cateter flexível. As válvulas foram comprimidas na ponta distal do cateter de entrega usando um carregador de válvula fornecido com o sistema. O cateter de entrega foi então passado através do canal de trabalho de um broncoscópio adulto padrão (>2,8 mm de diâmetro interno) e guiado para as vias aéreas alvo. Uma vez no lugar a válvula foi implantada. No entanto, isso só conseguiu uma redução no vazamento de ar.três semanas mais tarde (4 meses após a cirurgia inicial) foi realizada uma toracomioplastia utilizando um rectus abdominis flap para obliterar o espaço pleural, e as válvulas endobronquiais foram removidas. Três semanas após esta cirurgia posterior foi possível pingar e remover o tubo torácico sem agravamento clínico ou radiológico.
infelizmente duas semanas depois, o doente foi re-admitido com dificuldade respiratória e pneumotórax, pelo que um tubo torácico foi colocado de volta e mantido sob sucção (Fig. 2). O paciente não estava clinicamente apto para a cirurgia, então uma abordagem endoscópica foi tentada novamente.

desta vez, a instilação do azul de metileno (1 ampola diluída numa solução salina de 1 litro) através do tubo torácico foi utilizada para localizar o segmento brônquico que conduz à fístula. Enquanto a solução azul estava sendo incutida outro clínico olhou através do broncoscópio e viu a solução azul aparecendo nos segmentos que levam à fístula. Os segmentos B6 E B7 foram identificados visualmente (Fig. 3) e válvulas endobronquiais foram colocadas como descrito acima.
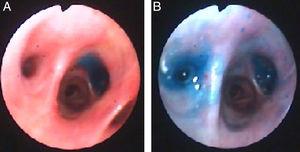
após o procedimento, o tamanho da fuga de ar pareceu ser reduzido e tentou-se a fixação. Como não houve evidência de agravamento do pneumotórax, desenvolvimento subcutâneo progressivo do ar ou dispneia, o tubo torácico foi removido.o estado da bainha do doente melhorou lentamente e teve alta do hospital. No seguimento, foram encontradas metástases nos pulmões e o doente morreu 8 meses depois.discussão os autores descrevem um caso de fuga de ar persistente após ressecção pulmonar. Vazamentos de ar são um problema comum frequentemente associado com estadias hospitalares prolongadas, complicações infecciosas e cardiopulmonares, e eles ocasionalmente requerem reoperação3 e/ou técnicas broncoscópicas.o doente apresentado tinha vários factores de risco para o desenvolvimento de uma fuga de ar,uma vez que tinha doença pulmonar obstrutiva crónica 10 e de particular relevância neste caso, a presença de adesões pleurais significativas.5,11 é mais provável que as aderências pleurais estavam relacionadas com a sua exposição conhecida ao amianto durante a idade adulta.as opções de tratamento de fugas de ar incluem a espera vigilante, procedimentos cirúrgicos, bem como terapia médica como a pleurodese, e em particular o uso de diferentes técnicas de broncoscopia, tais como colas, bobinas e vedantes. O sucesso tem sido variável e não parece haver uma terapia ideal. As actuais intervenções possíveis parecem ser complementares e o tratamento deve ser individualizado.Não existem estudos controlados que comparem as diferentes abordagens.no caso presente, a primeira opção foi um procedimento cirúrgico porque era necessária uma toracotomia para controlar a infecção que não respondia aos antibióticos e para a drenagem através do tubo torácico. Durante a cirurgia foi feita uma tentativa de fechar o local da fuga de ar e foi usado spray Tissucol®, no entanto, persistiu mesmo após um período de espera de várias semanas.foi então tentada uma pleurodese química. A instilação de um agente esclerosante no espaço pleural através do tubo de toracostomia promove a sínfise pleural, o que pode levar ao fechamento de vazamento 12,mas como mostrado na literatura não tem sido muito eficaz.
a presença de empiema pós-operatório em que a decorticação falhou e a presença de fístulas brônquicas são actualmente consideradas indicações para procedimentos de toracomioplastia.13 permite a obliteração completa e definitiva do espaço pleural infectado por uma combinação de toracoplastia e o uso de flaps musculares da vizinhança (latissimus dorsi, serratus anterior, pectoralis, rectus abdominis, etc.).
isso aconteceu neste caso, mas, embora as publicações recentes mostram uma taxa de sucesso global de 90%, com uma cura rápida e definitiva, foi apenas eficaz no controle da infecção não a fístula.abordagens Broncoscópicas para o tratamento de fugas de ar pulmonar tornaram-se mais populares não só como ferramentas de diagnóstico, mas também como ferramentas terapêuticas.
A fim de gerir com sucesso uma fístula com técnicas broncoscópicas, a fístula deve ser visualizada directamente (fístulas proximais) e deve haver evidência de que a oclusão diminuiu significativamente ou que a fuga de ar parou. A técnica mais comumente utilizada para localizar o segmento brônquico que leva às fístulas distais é o uso de balões, como cateter Swan-Ganz, para obstruir sistematicamente os segmentos brônquicos 8 com a Observação Simultânea do sistema de drenagem torácica para avaliar a fuga de ar. Este método pode ser desafiador em pacientes com pequenas fugas de ar que só estão presentes quando tosse e não durante a respiração normal do volume de maré.
Embora o azul de metileno tem sido utilizado para diagnosticar a presença de fístulas por muitos anos, por instilação através do coto e se for detectado no tubo no peito, que pode confirmar um brochopleural fístula, a sua utilização para localizar o brônquica líder no segmento para a fístula foi descrita somente em 2011.9 azul de Metileno foi usado através do tubo no peito e imediatamente após a instilação, se uma fístula estava presente; o azul de metileno pode ser visto pelo broncoscopista no segmento brônquico que leva à fístula.
em nosso paciente o uso de azul de metileno permitiu a identificação de dois segmentos brônquicos envolvidos na fuga de ar, um comum ao identificado pelo método do balão, mas também um diferente não suspeitado pela técnica anterior.após a identificação do segmento brônquico, podem ser consideradas várias abordagens, incluindo a aplicação de gelfoam, a utilização de cola de fibrina, a colocação da bobina, endopróteses e válvulas endobronquiais.7 não existem estudos controlados para determinar qual deles é o mais eficaz ou seguro. Travaline et al.1 mostrou que a implantação de válvulas de via única endobronquial (EBV Zephyr) foi eficaz para um grande número de doentes com fugas de ar prolongadas. A cessação completa da fuga de ar foi alcançada em 48% dos doentes e a diminuição de magnitude em 45%.neste caso, a implantação de uma válvula Zephyr nos segmentos B6 E B7, Em associação com a cicatrização pleural e espessamento, diminuiu a magnitude da fuga de ar o suficiente para remover o tubo torácico. Estas abordagens não cirúrgicas parecem promissoras e, para alguns pacientes pode ser a única opção de tratamento. Os autores gostariam de enfatizar o uso do azul de metileno através do tubo torácico para identificar os segmentos do vazamento persistente de ar e orientar a colocação de válvulas endobronquiais.divulgações éticas protecção dos seres humanos e dos animais. Os autores declaram que não foram realizadas experiências em seres humanos ou animais para este estudo.confidencialidade dos dados. Os autores declaram ter seguido os protocolos de seu centro de trabalho sobre a publicação de dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar do estudo.