obiective
1) pentru a determina frecvența reală de sensibilizare la cele mai frecvente alergeni de contact prezenți în produsele oftalmice. 2) Evaluarea relevanței clinice a rezultatelor și detectarea surselor de sensibilizare.
metode
un număr total de 1881 pacienți (vârsta medie 46,5 ani, 357 bărbați, 1524 femei) cu dermatită periorbitală au fost supuși testului de plasture între anii 2001 și 2016 și au fost înrolați retroactiv în studiul nostru.
rezultate
concluzie
cei mai importanți alergeni din produsele oftalmologice din studiul nostru au fost sulfatul de neomicină urmat de clorura de benzalconiu.
pentru fiecare caz de dermatită periorbitală trebuie luate în considerare testele de plasture, nu numai cu alergenii de testare comerciali, ci și cu preparatele oftalmice reale ale pacientului.
cuvinte cheie
dermatită periorbitală, teste de plasture, alergeni de Contact
Introducere
dermatita periorbitală este o problemă destul de frecventă în dermatologie și, de asemenea, în oftalmologie. Poate fi de origine alergică sau non-alergică. Bolile non-alergice includ dermatita de contact iritantă, dermatita atopică (Figura 1) și dermatita seboreică. Dermatita alergică de contact periorbitală poate fi cauzată de produse cosmetice, lacuri de unghii, vopsele de păr, anumiți alergeni de contact din aer (plante, epoxyde și alte rășini) sau de preparate oftalmologice . Aspectul clinic al dermatitei alergice de contact în regiunea periorbitală include roșeață, adesea cu umflarea pleoapelor (Figura 2), în faza acută uneori cu cruste care formează cruste, în faza subacută și cronică cu roșeață și umflare mai puțin proeminentă, dar cu scalare mai proeminentă. Diferențierea alergiei de dermatita non-alergică, precum și identificarea cauzei alergiei trebuie făcute prin așa-numitele teste de plasture. Identificarea medicamentelor oftalmologice ca fiind cauza dermatitei periorbitale poate fi uneori foarte dificilă, deoarece pacienții alternează frecvent utilizarea multor produse oftalmologice diferite. În plus, nu există o serie de teste oftalmice standardizate și nu există compuși puri pentru testarea plasturelui . Între anii 2001 și 2016 am efectuat un studiu retrospectiv în rândul pacienților cu dermatită periorbitală care au fost testați plasture la Clinica de dermatovenerologie a St. Spitalul Facultății Anne s din Brno, Republica Cehă, cu scopul de a determina frecvența reală a sensibilizării la cele mai frecvente alergeni de contact care sunt prezenți în produsele oftalmice.
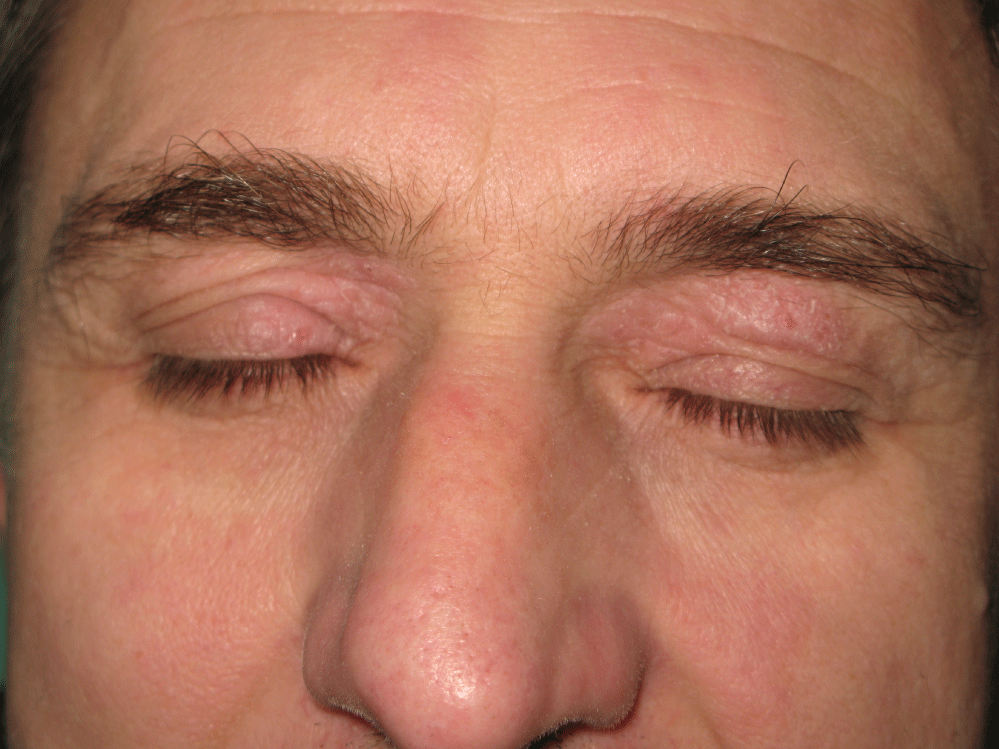 Figura 1: dermatită atopică în regiunea periorbitală. Vezi Figura 1
Figura 1: dermatită atopică în regiunea periorbitală. Vezi Figura 1
 Figura 2: dermatită de contact alergică periorbitală acută cu umflarea proeminentă a pleoapelor. Vezi Figura 2
Figura 2: dermatită de contact alergică periorbitală acută cu umflarea proeminentă a pleoapelor. Vezi Figura 2
materiale și metode
între anii 2001 și 2016 1881 pacienți (vârsta medie 46.5 ani) cu dermatită periorbitală au fost înscriși în studiul nostru. Dintre aceștia au fost 357 de bărbați (vârsta medie 43,9 ani) și 1524 de femei (vârsta medie 47,0 ani). Toți pacienții au fost testați prin plasture, iar datele clinice și anamnestice au fost înregistrate înainte de testare. Un test de plasture (epicutanat) este o metodă de diagnostic utilizată pentru a identifica cauza dermatitei alergice de contact (un tip întârziat de alergie). Principiul testelor de plasture este de a expune o mică zonă a pielii (de obicei pe spate) alergenului suspectat într-o cantitate standardizată, concentrație și vehicul. Plasturele poate fi o bucată mică de plasture de filtru, cameră de plastic, cameră de aluminiu sau chiar un gel impregnat anterior cu un alergen (așa-numitele teste adevărate). Alergenul este pus pe plasture și apoi plasat pe pielea superioară a spatelui pacientului, unde plasturii sunt ținuți în poziție cu benzi de bandă adezivă și rămân netulburați de obicei timp de 48 de ore (Figura 3). Plasturii sunt apoi îndepărtați, iar în caz de alergie este vizibilă o reacție eczematoasă (papule, papulovesicule) în zona testată. Severitatea reacției este marcată de + semne. Evaluarea se efectuează a doua zi (72 de ore de la aplicare), a doua zi (după 96 de ore) și, în unele cazuri (de exemplu, testarea corticosteroizilor) chiar și la o săptămână după aplicare. Această citire repetată este necesară, deoarece în cazurile de alergie adevărată reacția crește în zile consecutive, în timp ce în cazul reacției iritante (non-alergice), aceasta scade de obicei (cea mai puternică reacție care apare în ziua în care testele sunt eliminate, moment în care reacția începe să se estompeze). Metodologia testelor de plasture a fost standardizată de Grupul Internațional de cercetare a dermatitei de Contact (ICDRG) și respectăm cu strictețe aceste reguli atunci când testăm plasturele pacienților noștri. Cu testele noastre de patch-uri, am folosit alergeni de Contact ai companiei Chemotechnique și Lohmann & Rauscher Curatest strips. Testele de plasture sunt contraindicate în cazurile de dermatită acută sau când orice erupție cutanată este prezentă în zona de testare și când pielea din zona de testare este puternic bronzată. Substanțele toxice sau otrăvitoare sau substanțele cu pH extrem de ridicat sau scăzut nu trebuie testate prin plasture. Testele sunt problematice la pacienții care primesc tratament imunosupresor simultan (pot determina rezultate fals negative în funcție de doza de imunosupresoare). Așa-numita serie europeană de referință (tabelul 1) a alergenilor de contact a fost testată la toți pacienții noștri împreună cu alergeni de contact suspectați suplimentari, în funcție de istoricul pacienților. Retrospectiv, a fost evaluată frecvența sensibilizării la cei mai frecvenți alergeni de contact prezenți în produsele oftalmice (timerosal, clorură de benzalconiu, neomicină și amestec de parabeni).
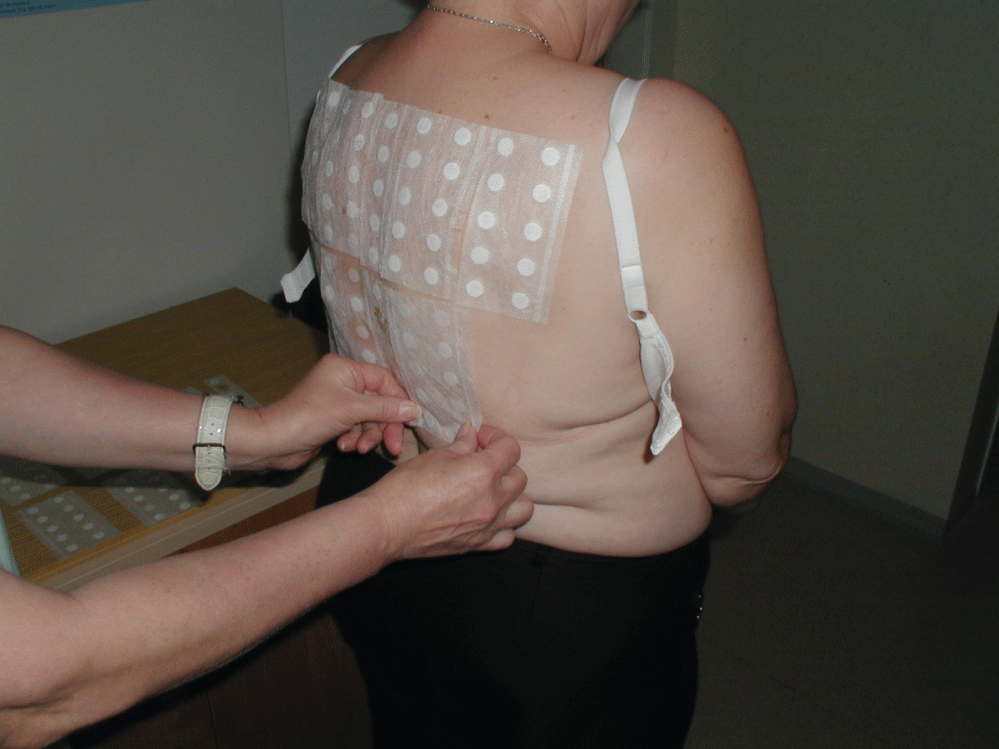 Figura 3: aplicarea testelor de plasture. Vezi Figura 3
Figura 3: aplicarea testelor de plasture. Vezi Figura 3
Tabelul 1: Seria de referință europeană. Vezi Tabelul 1
rezultate
frecvența sensibilizării de contact la alergenii selectați, care sunt prezenți în produsele oftalmice este prezentată în tabelul 2. Cea mai mare frecvență de sensibilizare a fost găsită cu thimerosal (9,7% dintre pacienți), dar printre acești pacienți doar 1 caz de alergie a fost cauzat de utilizarea unui produs oftalmic cu thimerosal. A doua cea mai mare frecvență a fost înregistrată cu sulfat de neomicină (2.6%), unde 22 de pacienți sensibilizați au utilizat anterior un produs oftalmic care conține sulfat de neomicină. A treia cea mai mare sensibilizare alergică a fost din clorura de benzalconiu (1,3%), iar în rândul pacienților alergici la clorura de benzalconiu, 3 pacienți au utilizat anterior produse oftalmice care conțin alergenul (Figura 4). Cel mai puțin frecvent a fost sensibilizarea la parabeni (0,6%), unde niciunul dintre pacienți nu a utilizat niciun produs oftalmic care conține parabeni (Figura 5 și Figura 6).
Tabelul 2: Frecvența sensibilizării la alergenii selectați utilizați în produsele oftalmologice. View Table 2
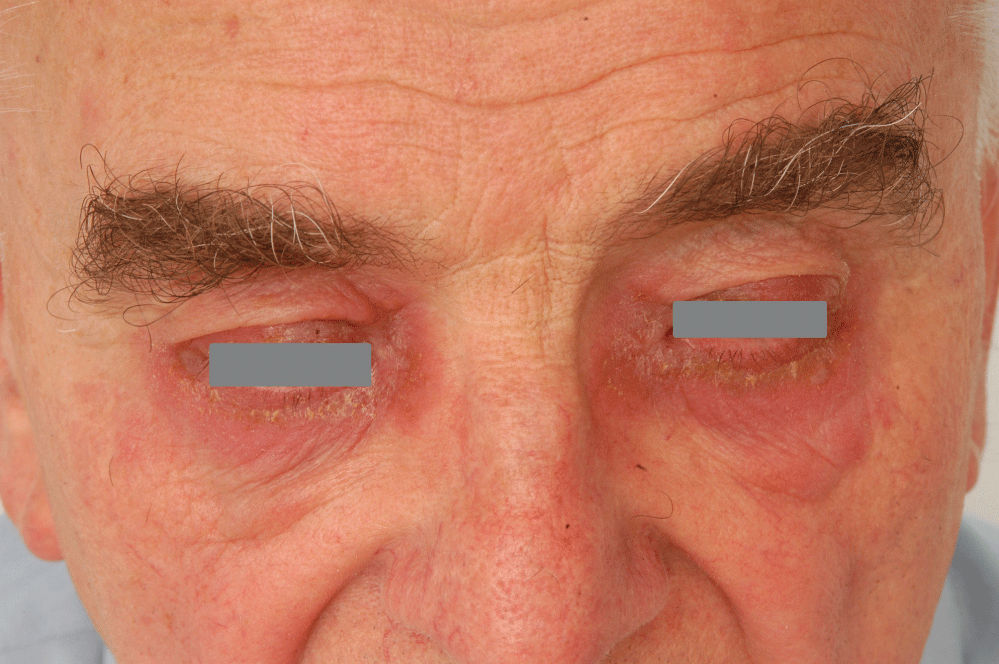 Figure 4: Allergic contact dermatitis to benzalkonium chloride. View Figure 4
Figure 4: Allergic contact dermatitis to benzalkonium chloride. View Figure 4
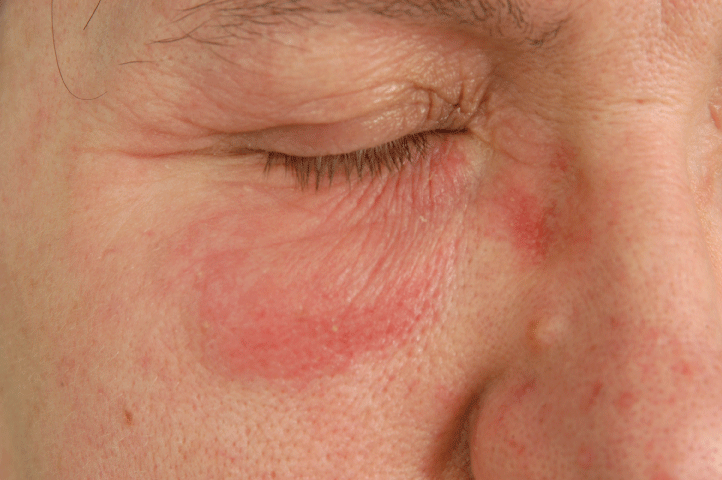 Figure 5: Allergic contact dermatitis to parabens. View Figure 5
Figure 5: Allergic contact dermatitis to parabens. View Figure 5
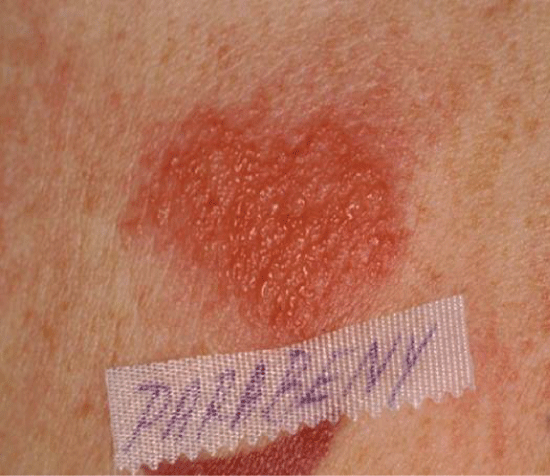 Figure 6: Positive patch test to parabens. Vezi Figura 6
Figure 6: Positive patch test to parabens. Vezi Figura 6
discuție
thimerosalul (Mertiolat sau Tiomersalat) sau salicilatul de etilmercur de sodiu este un compus organic de mercur care este utilizat ca conservant și dezinfectant în lentilele de contact și soluții pentru ochi, vaccinuri și cerneluri pentru tatuaje. Thimerosalul este compus din doi radicali: un mercurial organic și un tiosalicilat. Deși ambele componente pot provoca reacții alergice, proporția de etilmercur din timerosal acționează în general ca determinant alergic . Hipersensibilitatea la Thimerosal nu înseamnă neapărat o alergie la mercur . Rapoartele de reacții încrucișate între timerosal și alte componente ale mercurului sunt rare . În ceea ce privește incidența alergiilor la thimerosal, există o variabilitate geografică semnificativă. În SUA, incidența alergiilor la thimerosal este de până la 15%, în timp ce ratele corespunzătoare în Suedia și Danemarca sunt de aproximativ 3 până la 4%. Astfel de diferențe se datorează variațiilor în disponibilitatea și utilizarea produselor care conțin timerosal în fiecare țară. Relevanța clinică a reacțiilor timerosale este adesea controversată. Un studiu realizat de Grupul Nord-American de dermatită de Contact (Nacdg) a constatat că prevalența și relevanța clinică a reacțiilor thimerosale variază de la 10,9% la 16,8%, la cei 4.087 de indivizi evaluați . Prevalența ridicată a reacțiilor thimerosal în populație a dus la Societatea Americană de dermatită de Contact care a identificat substanța pentru a deveni „alergenul anului” în 2002. Cu toate acestea, în același an, Belsito a publicat un articol care declară că thimerosalul este „non-alergenul anului”, din cauza lipsei relevanței clinice a unor astfel de reacții și a recomandat excluderea acestuia din bateria americană de testare a pielii . Un grup de la Santa Casa din Belo Horizonte a constatat că 14,7% din cei 1.406 pacienți testați între 2003 și 2010 au avut timerosal pozitiv. Cu toate acestea, raportul nu a discutat relevanța clinică a reacțiilor . Herbst și colab. alergii confirmate la thimerosal într-un grup de pacienți cu dermatită periorbitală în 10.2% dintre pacienți, dar fără comentarii cu privire la relevanță . Landeck și colab. a efectuat o analiză retrospectivă a datelor din plasturele pacientului testat în Germania, Austria și Elveția (rețeaua IVDK) între ianuarie 2001 și decembrie 2010 și a constatat că frecvența sensibilizării de contact la timerosal este de 5,8% . Wijnmaalen și colab. a efectuat un studiu retrospectiv la 90 de pacienți cu suspiciune de alergie la medicamente oftalmice și au detectat o alergie de contact la thimerosal la 7% dintre pacienți . Frecvența sensibilizării de contact la timerosal într-o cohortă de 4.055 de pacienți cu eczeme cronice testate între anii 2001 și 2016 în departamentul nostru s-a dovedit a fi de până la 9,89%. În acest studiu, am constatat că frecvența sensibilizării de contact la thimerosal la pacienții cu dermatită periorbitală este de 9,7%, dar cu relevanță clinică foarte scăzută (doar un pacient din 182). Utilizarea preparatelor oculare care conțin thimerosal poate duce, de asemenea, la conjunctivită, care poate apărea simultan cu eczema pleoapelor, precum și infiltrarea corneei, keratita punctiformă epitelială și pseudodendritele corneene . Deși timerosalul este prezent în vaccinurile împotriva hepatitei, tetanosului și meningoencefalitei, reacțiile adverse semnificative la aceste substanțe sunt rare. Doar 10% dintre pacienții sensibili la thimerosal raportează reacții adverse la aceste vaccinuri. Cu toate acestea, aceste reacții sunt de obicei ușoare până la moderate și sunt adesea limitate la creșterea durerii în jurul locului de injectare .
neomicina este un antibacterian care este utilizat pe scară largă în creme topice, unguente, loțiuni, preparate pentru ochi și urechi . De asemenea, se găsește în mod obișnuit în preparatele combinate cu alte antibacteriene și corticosteroizi. Aceste preparate pe bază de rețetă și fără prescripție medicală sunt utilizate pentru a trata o varietate de afecțiuni ale pielii, ochilor și urechii externe care au devenit infectate și inflamate. Este, de asemenea, utilizat ca conservant în unele vaccinuri. Dermatita alergică de contact din neomicină a fost descrisă pentru prima dată în 1952 . Prystowsky și colab. a determinat frecvența alergiei la neomicină în populația generală să fie de 1,1%. În 10 centre europene, ratele de sensibilizare au variat de la 1,1 do 3,8% . Grupul american de dermatită de Contact a evidențiat o sensibilizare de până la 11,6% . Neomicina este, prin urmare, al cincilea cel mai frecvent alergen din America de Nord, în mare parte deoarece acest antibiotic este disponibil pe scară largă în diferite preparate fără prescripție medicală din SUA. Poate exista o sensibilitate încrucișată cu alte antibacteriene din grupa aminoglicozidelor care sunt legate chimic, inclusiv framycetin, gentamicină, kanamicină, streptomicină, tobramicină, spectinomicină, paromomicină . În Republica Cehă, frecvența generală a sensibilizării la sulfatul de neomicină a fost de 1,2% în 2014 și de 1,7% în 2016 în rândul pacienților testați cu plasture (date din secțiunea dermatoalergologică a societății dermatovenerologice Cehe). Herbst și colab. alergia evidențiată la sulfatul de neomicină la un grup de pacienți cu dermatită periorbitală la 3,8% . Landeck și colab. a efectuat o analiză retrospectivă a datelor din plasturele pacientului testat în Germania, Austria și Elveția (rețeaua IVDK) între ianuarie 2001 și decembrie 2010 și a determinat frecvența sensibilizării de contact la neomicină să fie de 5,9% . Wijnmaalen și colab. a efectuat un studiu retrospectiv la 90 de pacienți cu suspiciune de alergie la medicamente oftalmice și au detectat o alergie de contact la sulfat de neomicină la 8% dintre pacienți . În studiul nostru, am constatat o frecvență foarte similară a sensibilizării de contact cu sulfatul de neomicină (2.6%) cu relevanță clinică destul de semnificativă (20 din 48 de pacienți).clorura de benzalconiu aparține bazelor trimestriale de amoniu. Este utilizat ca conservant al produselor cosmetice și pe scară largă și în industria farmaceutică, de exemplu pentru conservarea picăturilor și unguentelor pentru ochi, precum și în soluții pentru conservarea lentilelor de contact. În picăturile de ochi concentrația variază de la 0,004 la 0,025% . Ca agent microbicid, clorura de benzalconiu este foarte toxică într-un mod dependent de timp și doză . Dar sensibilizarea de contact ar trebui să fie relativ rară , de exemplu Goosens raportează că este 0.02%, dar în rândul pacienților selectați (cu dermatită periorbitală) frecvența pare a fi mai mare – Wijnmaalen și colab. a detectat o alergie de contact la clorura de benzalconiu la 4% dintre pacienți și Herbst și colab. s-a găsit o alergie la acest conservant la 1,9% dintre pacienți . Landeck și colab. a efectuat o analiză retrospectivă a datelor din plasturele pacientului testat în Germania, Austria și Elveția (rețeaua IVDK) între ianuarie 2001 și decembrie 2010 și a afirmat o frecvență a sensibilizării de contact la clorura de benzalconiu să fie de 1,6% . Frecvența sensibilizării de contact la clorura de benzalconiu a fost determinată a fi de 1,2% într-o cohortă de 2.400 de pacienți cu eczeme cronice testate între anii 2001 și 2009 în departamentul nostru și de 1,85% în rândul a 4.055 de pacienți cu același diagnostic testat din 2001 până în 2016 și în departamentul nostru. De asemenea, în rândul pacienților din studiul nostru cu dermatită periorbitală frecvența sensibilizării de contact a depășit 1% (1,32%) cu o relevanță clinică fiind de 3 din 25 de pacienți.parabenii sunt derivați ai acidului p-hidroxibenzoic. Metil -, etil -, propil -, butil -, izobutil-și ester izopropilic sunt utilizate atât pentru conservarea produselor dermatologice, cât și a produselor cosmetice. Sensibilizarea în Republica Cehă a scăzut în ultimii ani, frecvența reală a sensibilizării fiind de 0,8% în 2016 (date din secțiunea dermatoalergologică a societății dermatovenerologice Cehe). Potențialul de sensibilizare al parabenilor este relativ scăzut, atunci când se ia în considerare aplicarea pe termen lung. În perioada 1999-2000 în 11 țări europene, frecvența sensibilizării a fost de 0,5%, în perioada 2004-2005 în Marea Britanie în rândul a 6.958 de pacienți; sensibilizarea a fost de 0,8%. Dintre pacienții noștri cu dermatită periorbitală, sensibilizarea a fost de 0,6%, cu toate acestea fără relevanță clinică (niciunul dintre pacienți nu a utilizat niciun produs oftalmic care conține parabeni).
concluzie
studiul a arătat că sensibilizarea la excipienții preparatelor topice oftalmologice la pacienții cu dermatită periorbitală este destul de semnificativă. Alergenul cel mai frecvent detectat a fost timerosalul, deși cu relevanță clinică foarte scăzută, urmat de sulfat de neomicină (invers cu relevanță clinică semnificativ semnificativă), clorură de benzalconiu (relevanță clinică relativ scăzută) și parabeni (fără relevanță clinică). În consecință, în ceea ce privește relevanța clinică, cel mai important alergen din produsele oftalmice este neomicina, urmată de clorura de benzalconiu.
testarea plasturelui trebuie luată în considerare în fiecare caz de dermatită periorbitală și nu numai cu alergenii de testare comerciali, ci și cu preparatele oftalmice reale ale pacientului.
contributii autor
ne si Dastychov si Dastychov au efectuat teste de plasture, ne au calculat frecventa de sensibilizare si au scris acest articol, Dastychov si dastychov au revizuit si verificat articolul.
declarație de interese concurente
autorii afirmă că nu există interese concurente.
mulțumiri
asistența tehnică a fost asigurată de asistenta medicală POS Oaptilov și tehnicianul de laborator Lickov Oktiv cu pregătirea alergenilor și aplicarea testelor de plasture.
- Herbst RA, MAIBACH HI (1997) dermatită alergică de contact din oftalmologie: actualizare 1997. Dermatita De Contact 37: 252-253.
- Rietschel R, Fowler JF (2008) dermatita de Contact a lui Fisher. (Al 6-lea edn), Hamilton, Bc Deckerinc, Canada.
- van ‘ t Veen AJ, van Joost T (1994) sensibilizarea la timerosal (mertiolat) este încă prezentă astăzi. Dermatita De Contact 31: 293-298.
- Rodrigues DF, Neves DR, Pinto JM, Alves MF, Fulgiccio AC (2012) rezultatele patchtestsde la Clinica de Dermatologie santa Casa de belo horizonte, belo horizonte, Brazilia, din 2003 până în 2010. Un Braț Dermatol 87: 800-803.
- Moriearty P, Pereira C, Guimar na (1978) dermatita de contact în salvador, Brazilia. Dermatita De Contact 4: 185-189.
- Belsito DV (2002) Thimerosal: contact (non)alergen al anului. Am J Contact Dermat 13: 1-2.
- Herbst RA, Uter W, Pirker C, Geier J, Frosch PJ (2004) dermatită periorbitală alergică și non-alergică: rezultatele testelor de patch-uri ale rețelei de informații a departamentelor de Dermatologie pe o perioadă de 5 ani. Dermatita De Contact 51: 13-19.
- Landeck l, John SM, Geier J (2014) agenți oftalmici topici ca alergeni în dermatita periorbitală. Br J Oftalmol 98: 259-262.
- Wijnmaalen AL, van Zuuren EJ, De Keizer RJ, Jager MJ (2009) testarea alergiei cutanate la pacienții suspectați de o reacție alergică la medicația pentru ochi. Res Oftalmică 41: 225-229.
- m Elixtller H (1994) toate aceste teste pozitive la timerosal. Dermatita De Contact 31: 209-213.
- Stingeni l, Lapomarda V, Lisi P (1996) ce risc de fotodermatită piroxicam la pacienții cu timerosal pozitiv? Dermatita De Contact 34: 60-61.
- Breithaupt A, Jacob SE (2008) Thimerosal and the relevance of patch-test reactions in children. Dermatitis 19: 275-277.
- Sasseville D (2010) Neomycin. Dermatitis 21: 3-7.
- Baer R, Ludwig JS (1952) Allergic eczematous sensitization to neomycin. Ann Allergy 10: 136-137.
- Prystowsky SD, Nonomura JH, Smith RW, Allen AM (1979) Allergic hypersensitivity to neomycin. Relationship between patch test reactions and ‘use’ tests. Arch Dermatol 115: 713-715.
- Uter W, R Inqcmsch c, Aberer W, Ayala F, Balato A, și colab. (2009) seria europeană de referință în 10 țări europene, 2005/2006–rezultatele sistemului European de Supraveghere a alergiilor de Contact (ESSCA). Dermatita De Contact 61: 31-38.
- Zug KA, Warshaw EM, Fowler JF Jr, MAIBACH HI, Belsito DL, și colab. (2009) Rezultatele Testelor De Patch-Uri Ale Grupului De Dermatită De Contact Din America De Nord 2005-2006. Dermatita 20: 149-160.
- Baudouin c, Labb a, Liang h, Pauly a, Brignole-Baudouin F (2010) conservanți în picături de ochi: binele, răul și urâtul. Prog Retin Ochi Res 29: 312-334.
- Goossens a, Claes L, Drieghe J, Put e (1997) antimicrobiene: conservanți, antiseptice și dezinfectanți. Dermatita De Contact 39: 133-134.
- Pecquet c, Bayrou O, Leynadier F (2002) prevalența testelor de plasture pozitive cu conservanți. Dermatita De Contact 58: 73.
- Dastychová E, Necas M (2010) Kontaktní precitlivelost na pomocné látky prípravku kosmetických o farmaceutických u ekzematiku. Ces-Slov Derm 85: 78-90.
- Wilkinson JD, Shaw S, Andersen KE, Brandao FM, Bruynzeel DP, și colab. (2002) monitorizarea nivelurilor de sensibilitate la conservanți în Europa. O prezentare generală de 10 ani (1991-2000). Dermatita De Contact 46: 207-210.
- Jong CT, Statham BN, verde CM, Regele CM, Gawkrodger DJ, și colab. (2007) sensibilitatea la contact la conservanți în Marea Britanie, 2004-2005: rezultatele studiului multicentric. Dermatita De Contact 57: 165-168.