aceste informații vă vor ajuta să vă pregătiți pentru procedura de ablație a prostatei la Memorial Sloan Kettering (MSK). De asemenea, vă va ajuta să înțelegeți la ce să vă așteptați după procedura dvs.
- despre prostata dumneavoastră
- despre procedura de ablație a prostatei
- ablația acului
- ablația prin Energie cu ultrasunete de înaltă frecvență
- pregătirea pentru procedura dumneavoastră
- despre consumul de alcool
- despre fumat
- despre apneea de somn
- în termen de 30 de zile de la procedura dumneavoastră
- testarea pre-chirurgicală (PST)
- completați un formular Proxy de îngrijire a sănătății
- exercițiu
- cu 7 zile înainte de procedura
- Urmați instrucțiunile medicului dumneavoastră pentru a lua aspirină
- încetați să luați vitamina E, multivitamine, remedii pe bază de plante și alte suplimente alimentare
- cu 2 zile înainte de procedura dumneavoastră
- încetați să luați medicamente antiinflamatoare nesteroidiene (AINS)
- începeți să luați tamsulosin (Flomax XV)
- aranjați ca cineva să vă ducă acasă
- 1 Day Before Your Procedure
- Follow the diet your healthcare provider recommends
- începeți să luați antibiotice, dacă este necesar
- notă ora procedurii
- dormi
- în dimineața procedurii
- luați medicamentele
- Administrați-vă o clismă salină
- lucruri de reținut
- ce să aduceți
- odată ce sunteți în spital
- îmbracă-te pentru procedura ta
- întâlnește-te cu o asistentă
- întâlnește-te cu un anestezist
- pregateste-te pentru procedura
- după procedura
- gestionarea durerii
- tuburi și canale de scurgere
- părăsind Spitalul
- după ce părăsiți spitalul
- modificări ale urinării
- umflături, vânătăi sau sângerări
- modificări ale funcției sexuale
- când să sunați la furnizorul dumneavoastră de asistență medicală
- servicii de asistență
- servicii de asistență MSK
- servicii de asistență MSK
- servicii de asistență externă
despre prostata dumneavoastră
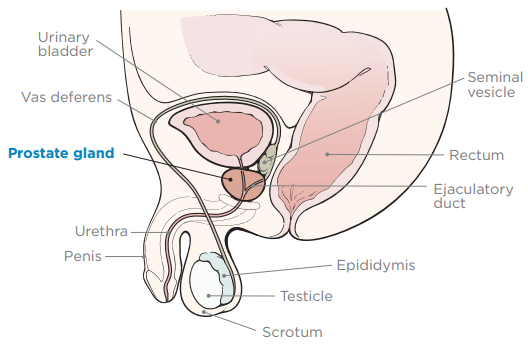
- prostata este o glandă mică, fermă, de mărimea unei nuci. Se află în fața rectului, sub vezica urinară (vezi Figura 1). Prostata dvs. funcționează cu alte glande din corpul dvs. pentru a face material seminal.
- uretra este un tub care transportă urină (pipi) din vezică, prin penis și din corp.
- veziculele seminale sunt glande mici în apropierea prostatei care fac lichidul din materialul seminal.
- perineul este spațiul dintre scrot și anus.
despre procedura de ablație a prostatei
ablația prostatei este o procedură utilizată pentru tratarea cancerului de prostată. În timpul unei proceduri de ablație a prostatei, energia (cum ar fi căldura, frigul, laserele sau substanțele chimice) este utilizată pentru a ucide celulele canceroase. Energia poate distruge, de asemenea, o parte din țesutul normal de prostată din jur.
veți primi anestezie (medicamente pentru a vă face să dormiți în timpul procedurii) înainte de procedură, cu excepția cazului în care furnizorul dvs. de asistență medicală vă spune altfel. Odată ce ați adormit, veți fi poziționat pe spate, cu picioarele sprijinite și ridicate deasupra șoldurilor, cu genunchii îndoiți.
furnizorul dvs. de asistență medicală poate plasa un cistoscop (cameră mică, flexibilă) prin uretra până la prostată și vezică după ce dormiți, înainte de ablație. Aceasta este pentru a verifica orice ar putea afecta procedura.
ablația prostatei se poate face cu o ablație a acului sau cu energie cu ultrasunete de înaltă frecvență. Furnizorul dvs. de asistență medicală va vorbi cu dvs. despre ce tip de ablație este cel mai potrivit pentru dvs.
ablația acului
Dacă aveți o ablație a acului, o mică sondă cu ultrasunete va fi introdusă în rect. Sonda cu ultrasunete utilizează unde sonore pentru a vă arăta prostata pe un ecran video. Furnizorul dvs. de asistență medicală va folosi aceste imagini pe măsură ce ghidează ace mici în prostată. Acele vor fi ținute pe loc de un șablon, care este o bucată mică, pătrată de plastic, cu multe găuri în ea.
odată ce acele sunt în loc, furnizorul de asistență medicală le va folosi pentru a livra tratamentul la prostata. Tratamentul va dura 20 până la 30 de minute.
după terminarea tratamentului, acele și sonda vor fi scoase și veți fi duși în camera de recuperare.
ablația prin Energie cu ultrasunete de înaltă frecvență
Dacă aveți ablație prin Energie cu ultrasunete de înaltă frecvență, o mică sondă cu ultrasunete va fi plasată în rect, astfel încât furnizorul dvs. de asistență medicală să vă poată vedea prostata.
după terminarea tratamentului, sonda va fi scoasă și veți fi dusă în camera de recuperare.
pregătirea pentru procedura dumneavoastră
dumneavoastră și echipa de asistență medicală veți lucra împreună pentru a vă pregăti pentru procedura dumneavoastră. Ajutați-ne să vă păstrăm în siguranță în timpul procedurii, spunându-ne dacă oricare dintre următoarele declarații se aplică în cazul dvs., chiar dacă nu sunteți sigur.
- iau un diluant de sânge. Câteva exemple sunt aspirina, heparina, warfarina (Jantoven®, Coumadin®), clopidogrel (Plavix®), enoxaparină (Lovenox®), dabigatran (Pradaxa®), apixaban (Eliquis®), și rivaroxaban (Xarelto®). Există și altele, deci asigurați-vă că furnizorul dvs. de asistență medicală cunoaște toate medicamentele pe care le luați.
- iau medicamente pe bază de rețetă (medicamente prescrise de un furnizor de asistență medicală), inclusiv plasturi și creme.
- iau medicamente fără prescripție medicală (medicamente pe care le cumpăr fără prescripție medicală), inclusiv plasturi și creme.
- iau suplimente alimentare, cum ar fi ierburi, vitamine, minerale sau remedii naturale sau casnice.
- am un stimulator cardiac, un defibrilator cardioverter implantabil automat (AICD) sau alt dispozitiv cardiac.
- am apnee în somn.
- am avut o problemă cu anestezia (medicamente pentru a vă face să dormiți în timpul intervenției chirurgicale) în trecut.
- sunt alergic la anumite medicamente sau materiale, inclusiv latex.
- nu sunt dispus să primesc o transfuzie de sânge.
- beau alcool.
- fumez.
- folosesc droguri recreative.
despre consumul de alcool
cantitatea de alcool pe care o consumați vă poate afecta în timpul și după procedura dumneavoastră. Este important să discutați cu furnizorii de asistență medicală despre cantitatea de alcool pe care o beți. Acest lucru ne va ajuta să vă planificăm îngrijirea.
- dacă încetați să beți alcool brusc, poate provoca convulsii, delir și moarte. Dacă știm că sunteți în pericol pentru aceste complicații, putem prescrie medicamente pentru a le împiedica să se întâmple.
- dacă beți alcool în mod regulat, puteți fi expus riscului de alte complicații în timpul și după procedura dumneavoastră. Acestea includ sângerări, infecții, probleme cardiace și o ședere mai lungă în spital.
iată lucruri pe care le puteți face înainte de procedura dvs. pentru a nu avea probleme:
- fii sincer cu furnizorii tăi de asistență medicală cu privire la cantitatea de alcool pe care o bei.
- încercați să opriți consumul de alcool odată ce procedura este planificată. Dacă aveți dureri de cap, greață (senzația că veți vomita), anxietate crescută sau nu puteți dormi după ce încetați să beți, spuneți imediat furnizorului de asistență medicală. Acestea sunt semne timpurii ale retragerii alcoolului și pot fi tratate.
- spuneți medicului dumneavoastră dacă nu vă puteți opri din băut.
- adresați-vă medicului dumneavoastră întrebări despre consumul de alcool și procedura dumneavoastră. Ca întotdeauna, toate informațiile dvs. medicale vor fi păstrate confidențiale.
despre fumat
dacă fumați, puteți avea probleme de respirație atunci când aveți o procedură. Oprirea chiar și pentru câteva zile înainte de procedura dvs. vă poate ajuta. Dacă fumați, furnizorul dvs. de asistență medicală vă va îndruma către programul nostru de tratare a tutunului. De asemenea, puteți ajunge la program apelând 212-610-0507.
despre apneea de somn
apneea de somn este o tulburare comună de respirație care vă determină să opriți respirația pentru perioade scurte de timp în timpul somnului. Cel mai frecvent tip este apneea obstructivă de somn (OSA). Cu OSA, căile respiratorii devin complet blocate în timpul somnului. OSA poate provoca probleme grave în timpul și după procedura.
vă rugăm să ne spuneți dacă aveți apnee în somn sau dacă credeți că ați putea avea. Dacă utilizați un dispozitiv de respirație (cum ar fi un dispozitiv CPAP) pentru apneea de somn, aduceți-l cu dvs. în ziua procedurii.
în termen de 30 de zile de la procedura dumneavoastră
testarea pre-chirurgicală (PST)
înainte de procedura dumneavoastră, veți avea o programare pentru testarea pre-chirurgicală (PST). Data, ora și locația numirii PST vor fi imprimate pe memento numirea de la biroul furnizorului de servicii medicale.
puteți mânca și lua medicamentele obișnuite în ziua numirii PST.
în timpul programării, vă veți întâlni cu un medic asistent medical (NP) care lucrează îndeaproape cu personalul de anestezie (furnizori de asistență medicală specializați care vă vor oferi anestezie în timpul intervenției chirurgicale). NP va revizui istoricul medical și chirurgical cu tine. Este posibil să aveți teste, cum ar fi o electrocardiogramă (EKG) pentru a vă verifica ritmul cardiac, o radiografie toracică, teste de sânge și orice alte teste necesare pentru a vă planifica îngrijirea. NP-ul dvs. vă poate recomanda, de asemenea, să consultați alți furnizori de asistență medicală.
NP-ul dvs. va vorbi cu dvs. despre medicamentele pe care ar trebui să le luați în dimineața operației.
este foarte util pentru a aduce următoarele lucruri la numirea PST:
- o listă a tuturor medicamentelor pe care le luați, inclusiv baza de prescriptie medicala si over-the-counter medicamente, patch-uri, și creme.
- rezultatele oricăror teste efectuate în afara MSK, cum ar fi un test de stres cardiac, ecocardiogramă sau studiu Doppler carotidic.
- numele(numele) și numărul(numerele) de telefon Al(ale) furnizorului (furnizorilor) dvs. de asistență medicală.
completați un formular Proxy de îngrijire a sănătății
dacă nu ați completat deja un formular Proxy de îngrijire a Sănătății, vă recomandăm să completați unul acum. Dacă ați finalizat deja una sau dacă aveți alte directive în avans, aduceți-le la următoarea întâlnire.un proxy de îngrijire a sănătății este un document legal care identifică persoana care va vorbi pentru dvs. dacă nu puteți comunica pentru dvs. Persoana pe care o identificați se numește agentul dvs. de îngrijire a sănătății.
discutați cu furnizorul dvs. de asistență medicală dacă sunteți interesat să completați un proxy de îngrijire a sănătății. Puteți citi, de asemenea, planificarea resurselor de îngrijire în avans și cum să fie un Agent de îngrijire a Sănătății pentru informații despre proxy-uri de îngrijire a sănătății, alte directive în avans, și de a fi un agent de îngrijire a sănătății.
exercițiu
încercați să faceți exerciții aerobice în fiecare zi. Exercițiul Aerobic este orice exercițiu care îți face inima să bată mai repede, cum ar fi mersul pe jos, înotul sau ciclismul. Dacă este frig afară, folosiți scări în casa dvs. sau mergeți la un mall sau centru comercial. Exercitarea vă va ajuta corpul să intre în cea mai bună stare pentru procedura dvs. și să vă facă recuperarea mai rapidă și mai ușoară.
cu 7 zile înainte de procedura
Urmați instrucțiunile medicului dumneavoastră pentru a lua aspirină
dacă luați aspirină sau un medicament care conține aspirină, poate fi necesar să vă schimbați doza sau să încetați să o luați cu 7 zile înainte de procedură. Aspirina poate provoca sângerări.
Urmați instrucțiunile medicului dumneavoastră. Nu încetați să luați aspirină decât dacă vă spun. Pentru mai multe informații, citiți medicamente comune care conțin aspirină, alte medicamente antiinflamatoare nesteroidiene (AINS) sau vitamina E.
încetați să luați vitamina E, multivitamine, remedii pe bază de plante și alte suplimente alimentare
încetați să luați vitamina E, multivitamine, remedii pe bază de plante și alte suplimente alimentare cu 7 zile înainte de procedura dumneavoastră. Aceste lucruri pot provoca sângerări. Pentru mai multe informații, citiți remedii pe bază de plante și tratamentul cancerului.
cu 2 zile înainte de procedura dumneavoastră
încetați să luați medicamente antiinflamatoare nesteroidiene (AINS)
încetați să luați AINS, cum ar fi ibuprofen (Advil, Motrin, A2) și naproxen (Aleve, A3), cu 2 zile înainte de intervenția chirurgicală. Aceste medicamente pot provoca sângerări. Pentru mai multe informații, citiți medicamente comune care conțin aspirină, alte medicamente antiinflamatoare nesteroidiene (AINS) sau vitamina E.
începeți să luați tamsulosin (Flomax XV)
furnizorul dvs. de asistență medicală vă va oferi o rețetă pentru tamsulosin pentru a vă ajuta să urinați (pipi) după procedură. Începeți să luați tamsulosin cu 2 zile înainte de procedură sau conform indicațiilor medicului dumneavoastră.
aranjați ca cineva să vă ducă acasă
trebuie să aveți un partener responsabil de îngrijire să vă ducă acasă după procedură. Un partener responsabil de îngrijire Este cineva care vă poate ajuta să ajungeți acasă în siguranță și să raportați preocupările furnizorilor dvs. de asistență medicală, dacă este necesar. Asigurați-vă că planificați acest lucru înainte de ziua procedurii.
dacă nu aveți un partener responsabil care să vă ducă acasă, sunați la una dintre agențiile de mai jos. Vor trimite pe cineva să meargă acasă cu tine. De obicei, există o taxă pentru acest serviciu și va trebui să oferiți transport. Este în regulă să folosiți un serviciu de taxi sau mașină, dar trebuie să aveți în continuare un partener de îngrijire responsabil cu dvs.
| Agencies in New York | Agencies in New Jersey | ||||||||||||||||||
| Partners in Care: 888-735-8913 | Caring People: 877-227-4649 | ||||||||||||||||||
| Caring People: 877-227-4649 |
1 Day Before Your Procedure
Follow the diet your healthcare provider recommends
Depending on the type of ablation procedure you’re having, you may need to follow a light diet or a low residue diet. Furnizorul dvs. de asistență medicală va bifa caseta de mai jos, lângă dieta pe care ar trebui să o urmați. Începeți să o urmați în dimineața zilei dinaintea procedurii.
- dieta ușoară
urmați o dietă ușoară, cum ar fi sandvișuri mici, ouă, pâine prăjită, biscuiți, supă sau cereale. Limitați cantitatea de produse lactate și evitați alimentele prăjite și alimentele cu o mulțime de condimente. - dieta cu conținut scăzut de reziduuri
urmați o dietă cu conținut scăzut de reziduuri. Această dietă limitează alimentele bogate în fibre, cum ar fi pâinea și cerealele integrale, nucile, semințele și fructele și legumele crude sau uscate. De asemenea, ar trebui să limitați cantitatea de produse lactate pe care le aveți.
începeți să luați antibiotice, dacă este necesar
dacă furnizorul dvs. de asistență medicală vă oferă o rețetă pentru antibiotice, începeți să le luați cu 1 zi înainte de procedură.
notă ora procedurii
un membru al personalului de la Biroul de admitere vă va suna după ora 2:00 pm cu o zi înainte de procedură. Dacă procedura dvs. este programată pentru o zi de luni, vă vor suna vineri înainte.
membrul personalului vă va spune la ce oră să ajungeți la spital pentru procedura dvs. De asemenea, vă vor aminti unde să mergeți. Dacă nu primiți un apel până la 7: 00 pm, sunați la 212-639-5014.
dormi
du-te la culcare devreme și dormi o noapte întreagă.

- nu mâncați nimic după miezul nopții în noaptea dinaintea procedurii. Aceasta include bomboane tari și gumă.
- între miezul nopții și până la 2 ore înainte de ora de sosire programată, puteți bea un total de 12 uncii de apă (a se vedea figura).
- începând cu 2 ore înainte de ora de sosire programată, nu mâncați și nu beți nimic. Aceasta include apa.
în dimineața procedurii
luați medicamentele
dacă furnizorul dvs. de asistență medicală v-a spus să luați anumite medicamente în dimineața procedurii, luați numai acele medicamente cu o înghițitură de apă. În funcție de medicamentele pe care le luați, acestea pot fi toate, unele sau niciunul dintre medicamentele obișnuite de dimineață.
Administrați-vă o clismă salină
Administrați-vă o clismă salină (cum ar fi o clismă salină Fleet inkt) în dimineața procedurii. Urmați instrucțiunile de pe cutie. Puteți cumpăra acest lucru la farmacia locală.
lucruri de reținut
- purtați pantaloni confortabili, cu talie elastică.
- nu pune pe orice lotiune, crema, deodorant, machiaj, praf, parfum, sau Koln.
- nu purta obiecte metalice. Îndepărtați toate bijuteriile, inclusiv piercingurile corporale. Echipamentul utilizat în timpul procedurii poate provoca arsuri dacă atinge metalul.
- lăsați obiecte valoroase (cum ar fi cărți de credit, bijuterii și carnetul de cecuri) acasă.
- înainte de a fi dus în sala de operație, va trebui să vă îndepărtați protezele auditive, protezele, dispozitivele protetice, peruca și articolele religioase.
- dacă purtați contacte, purtați ochelarii în schimb. Purtarea lentilelor de contact în timpul procedurii vă poate deteriora ochii.
ce să aduceți
- dispozitivul de respirație pentru apnee în somn (cum ar fi dispozitivul CPAP), dacă aveți unul.
- formularul Proxy de îngrijire a sănătății și alte directive în avans, dacă le-ați completat.
- un caz pentru obiectele dvs. personale(cum ar fi ochelari, aparate auditive, proteze, dispozitive protetice, perucă și articole religioase), dacă aveți unul.
- acest ghid. Echipa dvs. de asistență medicală va folosi acest ghid pentru a vă învăța cum să vă îngrijiți după procedură.
odată ce sunteți în spital
vi se va cere să spuneți și să scrieți numele și data nașterii de multe ori. Asta e pentru siguranța ta. Persoanele cu același nume sau cu un nume similar pot avea o procedură în aceeași zi.
îmbracă-te pentru procedura ta
când este timpul să te schimbi pentru procedura ta, vei primi o halat de spital, halat și șosete nonskid de purtat.
întâlnește-te cu o asistentă
te vei întâlni cu o asistentă înainte de operație. Spuneți-le doza de medicamente pe care le-ați luat după miezul nopții (inclusiv medicamente pe bază de rețetă și fără prescripție medicală, plasturi și creme) și timpul în care le-ați luat.
asistenta dumneavoastră vă poate pune o linie intravenoasă (IV) într-una din vene, de obicei în braț sau mână. Dacă asistenta nu pune perfuzia, anestezistul o va face în sala de operație.
întâlnește-te cu un anestezist
te vei întâlni și cu un anestezist înainte de procedură. Ei vor:
- revizui istoricul medical cu tine.
- vă întreb dacă ați avut probleme cu anestezia în trecut, inclusiv greață sau durere.
- discutați cu dvs. despre confortul și siguranța dvs. în timpul procedurii.
- vorbesc cu tine despre tipul de anestezie veți obține.
- răspundeți la întrebările dvs. despre anestezie.
pregateste-te pentru procedura
vei merge fie în sala de operație sau să fie luate pe o targă. Un membru al echipei din sala de operație vă va ajuta pe patul de operație. Odată ce vă simțiți confortabil, anestezistul vă va face anestezie prin linia IV și veți adormi. Veți primi, de asemenea, fluide prin linia IV în timpul și după procedura.
după ce ați adormit complet, un tub de respirație va fi plasat prin gură și în trahee pentru a vă ajuta să respirați. Veți avea, de asemenea, un cateter urinar (Foley) plasat pentru a scurge urina din vezică.
tubul de respirație este de obicei scos în timp ce sunteți încă în sala de operație.
după procedura
o asistentă medicală vă va monitoriza temperatura corpului, pulsul, tensiunea arterială și nivelul de oxigen. Este posibil să obțineți oxigen printr-un tub subțire care se sprijină sub nas sau o mască care vă acoperă nasul și gura.
gestionarea durerii
în primele 6 până la 8 ore după procedură, aplicați pachete de gheață pe perineu timp de 20 de minute și apoi 20 de minute off. Acest lucru ajută la reducerea disconfortului, umflăturilor și vânătăilor. Nu puneți pachetele de gheață chiar pe piele.
veți avea probabil unele dureri timp de aproximativ 1 până la 2 zile după procedură. Puteți lua un calmant fără prescripție medicală, cum ar fi acetaminofenul (Tylenol VIII) sau ibuprofenul (Advil VIII) pentru a ajuta la orice disconfort.
tuburi și canale de scurgere
veți avea un cateter urinar în vezica urinară. Acest lucru este astfel încât echipa dvs. de îngrijire să poată urmări cantitatea de urină pe care o faceți. S-ar putea să fiți externat cu cateterul încă în poziție. Dacă sunteți, furnizorul dvs. de asistență medicală vă va spune când să îl scoateți. Îți vor da instrucțiuni scrise. De asemenea, puteți viziona videoclipul Cum să eliminați cateterul urinar (Foley).
părăsind Spitalul
veți merge acasă în aceeași zi cu procedura. Este important să aveți un partener responsabil de îngrijire care să vă ducă acasă.
după ce părăsiți spitalul
- Urmați instrucțiunile medicului dumneavoastră pentru administrarea de antibiotice și tamsulosin (Flomax).
- nu faceți duș în primele 24 de ore după procedură. După 24 de ore, puteți reveni la duș ca de obicei. Nu faceți o baie de cadă și nu vă scufundați corpul inferior în apă timp de 2 săptămâni după procedură.
- nu ridicați nimic mai greu de 20 de kilograme (9 kilograme) timp de cel puțin 48 de ore (2 zile) după procedură. Medicul dumneavoastră vă va spune dacă trebuie să așteptați mai mult de 48 de ore.
modificări ale urinării
- urina dvs. poate fi colorată roz sau poate avea cantități mici de sânge în ea timp de câteva zile după procedură. Dacă aveți sângerări abundente sau cheaguri de sânge în cateter, sunați la furnizorul de asistență medicală.
- este posibil să aveți o senzație de arsură atunci când urinați timp de 1 până la 2 săptămâni după procedură. Furnizorul dvs. de asistență medicală vă va oferi o rețetă pentru medicamente pentru a vă ajuta în acest sens, dacă este necesar.
- urina poate curge mai lent decât de obicei timp de aproximativ 2 până la 3 săptămâni după procedură.
- puteți urina mai des decât de obicei timp de până la 6 săptămâni după procedura dumneavoastră.
umflături, vânătăi sau sângerări
- scrotul și pielea de sub acesta pot prezenta vânătăi și umflături după procedura dumneavoastră. Acest lucru dispare de obicei în câteva zile, dar uneori durează 2 până la 3 săptămâni. Pentru a ajuta la vânătăi și umflături, țineți un pachet de gheață pe perineu timp de 20 de minute, apoi scoateți-l timp de 20 de minute. Repetați după cum este necesar. Nu puneți pachetul de gheață chiar pe piele.
- dacă ați avut o ablație a acului, este posibil să aveți sângerări ușoare de la locurile de puncție timp de 1 până la 2 zile după procedură. Dacă faceți acest lucru, aplicați o presiune constantă cu un prosop sau tifon curat și uscat în zonă timp de 5 minute. Dacă sângerarea devine grea sau nu se oprește, sunați la furnizorul de asistență medicală.
- este posibil să aveți sensibilitate în perineu. Aceasta poate continua câteva zile după procedura dumneavoastră. Dacă zona devine foarte roșie, fragedă sau umflată, sunați-vă furnizorul de asistență medicală.
- este posibil să aveți un lichid colorat roz care vine din uretra pentru câteva zile sau săptămâni după procedură. Acest lucru este temporar. Este cauzată de umflarea prostatei de la tratament.
modificări ale funcției sexuale
- materialul seminal poate conține o cantitate mică de sânge timp de câteva săptămâni.
- puteți ejacula mai puțin material seminal decât ați făcut înainte de procedura. Acest lucru este permanent.
- este posibil să aveți modificări ale funcției erectile (capacitatea dumneavoastră de a obține o erecție). Furnizorul dvs. de asistență medicală va vorbi cu dvs. despre acest lucru.
când să sunați la furnizorul dumneavoastră de asistență medicală
sunați la furnizorul dumneavoastră de asistență medicală dacă aveți:
- dificultăți de respirație noi sau agravate
- o febră de 101 CTF (38.3 ct) sau mai mare
- frisoane
- sângerări abundente sau cheaguri de sânge în cateter
- durere sau sensibilitate în testicule
- durere care nu se ameliorează cu medicamentele
- orice simptom nou sau schimbare fizică
servicii de asistență
servicii de asistență MSK
următoarele sunt servicii de asistență MSK pe care le puteți găsi utile.
servicii de asistență MSK
admiterea Office
212-639-7606
sunați dacă aveți întrebări cu privire la admiterea spital, inclusiv solicitarea unei camere private.
anestezie
212-639-6840
sunați dacă aveți întrebări despre anestezie.212-639-7643 apel pentru mai multe informații dacă sunteți interesat în donarea de sânge sau trombocite.
Bobst International Center
888-675-7722
MSK salută pacienții din întreaga lume. Dacă sunteți un pacient internațional, apelați la ajutor pentru a vă aranja îngrijirea.212-639-5982 la MSK, capelanii noștri sunt disponibili să asculte, să ajute membrii familiei, să se roage, să contacteze clerul comunității sau grupurile de credință sau pur și simplu să fie un însoțitor reconfortant și o prezență spirituală. Oricine poate solicita sprijin spiritual, indiferent de apartenența religioasă formală. Capela interconfesională este situată în apropierea holului principal al Spitalului Memorial și este deschisă 24 de ore pe zi. Dacă aveți o urgență, vă rugăm să sunați la operatorul spitalului și să întrebați preotul de gardă.
Centrul de Consiliere
646-888-0200
mulți oameni consideră că consilierea îi ajută. Oferim consiliere pentru persoane fizice, cupluri, familii și grupuri, precum și medicamente pentru a vă ajuta dacă vă simțiți anxios sau deprimat. Pentru a face o programare, adresați-vă furnizorului dvs. de asistență medicală pentru o sesizare sau sunați la numărul de mai sus.programul de cămară alimentară 646-888-8055 programul de cămară alimentară oferă hrană persoanelor care au nevoie în timpul tratamentului cancerului. Pentru mai multe informații, discutați cu furnizorul dvs. de asistență medicală sau sunați la numărul de mai sus.646-888-0800
serviciul de Medicină Integrativă oferă multe servicii pentru a completa (merge împreună cu) îngrijirea medicală tradițională, inclusiv terapia prin muzică, terapiile minții/corpului, terapia prin dans și mișcare, yoga și terapia prin atingere.
Biblioteca MSK
library.mskcc.org
212-639-7439
puteți vizita site-ul bibliotecii noastre sau puteți vorbi cu personalul de referință al bibliotecii pentru a găsi mai multe informații despre tipul dvs. specific de cancer. De asemenea, puteți vizita LibGuides pe site-ul bibliotecii MSK la libguides.mskcc.org.
educația pacientului și îngrijitorului
www.mskcc.org/pe
vizitați site-ul de educație pentru pacienți și îngrijitori pentru a căuta biblioteca noastră virtuală. Acolo, puteți găsi resurse educaționale scrise, videoclipuri și programe online.212-639-5007 s-ar putea găsi reconfortant pentru a vorbi cu cineva care a fost printr-un tratament similar cu a ta. Puteți vorbi cu un fost pacient sau îngrijitor MSK prin intermediul programului nostru de asistență pentru pacienți și îngrijitori. Aceste conversații sunt confidențiale. Acestea pot avea loc personal sau prin telefon.
facturare pacient
646-227-3378
sunați dacă aveți întrebări despre preautorizare cu compania de asigurări. Aceasta se mai numește preaprobare.212-639-7202
sunați dacă aveți întrebări despre formularul de asistență medicală sau dacă aveți îngrijorări cu privire la îngrijirea dumneavoastră.212-639-5935
sunați dacă aveți întrebări despre MSK eliberarea oricărei informații în timp ce aveți o intervenție chirurgicală.212-639-6892 puteți solicita asistente medicale private sau însoțitori. Apel pentru mai multe informații.
programul resurse pentru viata dupa Cancer (RLAC)
646-888-8106
La MSK, ingrijirea nu se termina dupa tratamentul activ. Programul RLAC este destinat pacienților și familiilor acestora care au terminat tratamentul. Acest program are multe servicii, inclusiv seminarii, ateliere de lucru, Grupuri de sprijin, consiliere cu privire la viața după tratament, și de a ajuta cu probleme de asigurare și ocuparea forței de muncă.
programele de sănătate sexuală
cancerul și tratamentele pentru cancer pot avea un impact asupra sănătății sexuale. Programele de sănătate sexuală ale MSK vă pot ajuta să luați măsuri și să abordați problemele de sănătate sexuală înainte, în timpul sau după tratament.
- programul nostru pentru medicina sexuală feminină și sănătatea femeilor ajută femeile care se confruntă cu provocări legate de sănătatea sexuală legate de cancer, inclusiv menopauză prematură și probleme de fertilitate. Pentru mai multe informații, sau pentru a face o programare, apel 646-888-5076.
- programul nostru de Medicină Sexuală și reproductivă masculină ajută bărbații care se confruntă cu provocări legate de sănătatea sexuală legate de cancer, inclusiv disfuncția erectilă. Pentru mai multe informații, sau pentru a face o programare, apel 646-888-6024.
Asistență Socială
212-639-7020
asistenții sociali ajută pacienții, familia și prietenii să se ocupe de probleme comune pentru pacienții cu cancer. Acestea oferă consiliere individuală și grupuri de sprijin pe tot parcursul tratamentului și vă pot ajuta să comunicați cu copiii și cu alți membri ai familiei. Asistenții noștri sociali vă pot ajuta, de asemenea, să vă adresați agențiilor și programelor comunitare, precum și resurselor financiare dacă sunteți eligibil.
programul de tratare a tutunului
212-610-0507
dacă doriți să renunțați la fumat, MSK are specialiști care vă pot ajuta. Apel pentru mai multe informații.
programe virtuale
www.mskcc.org/vp programele virtuale MSK oferă educație și sprijin online pentru pacienți și îngrijitori, chiar și atunci când nu puteți veni personal la MSK. Prin sesiuni live, interactive, puteți afla despre diagnosticul dvs., la ce să vă așteptați în timpul tratamentului și cum să vă pregătiți pentru diferitele etape ale îngrijirii cancerului. Sesiunile sunt confidențiale, gratuite și conduse de personal clinic expert. Dacă sunteți interesat să vă alăturați unui Program Virtual, vizitați site-ul nostru web la www.mskcc.org/vp pentru mai multe informații.
pentru mai multe informații online, vizitați secțiunea Tipuri de Cancer din www.mskcc.org.
servicii de asistență externă
următoarele sunt servicii în afara MSK pe care le puteți găsi utile.
Societatea Americana de Cancer (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
oferă o varietate de informații și servicii, inclusiv Hope Lodge, un loc gratuit pentru pacienți și îngrijitori pentru a rămâne în timpul tratamentului cancerului.
Fundația Asociației Urologice Americane
866-746-4282
www.urologyhealth.org
și noi
800-808-7866
www.ustoo.org
oferă programe de educație și sprijin pentru cancerul de prostată și are un buletin informativ lunar numit Hotsheet. Întâlnirile sunt deschise pacienților, soților, altor persoane semnificative, personalului medical interesat.
Asociația Națională pentru continență
www.nafc.org
Institutul Național al cancerului
www.cancer.gov
Fundația pentru cancerul de prostată
www.pcf.org
liniile directoare pentru tratamentul cancerului de prostată pentru pacienți
www.nccn.org (disponibil și în limba spaniolă)