introducere
scurgerile prelungite de aer pulmonar sunt frecvente și pot provoca un nivel ridicat de morbiditate, șederi prelungite în spital, complicații infecțioase și cardiopulmonare.1,2
deși există variații între diferiți autori în definirea scurgerilor de aer, studiile recente ale lobectomiei pulmonare au stabilit o durată medie aproximativă a șederii în spital de 5 zile; și astfel s-a propus ca o scurgere persistentă de aer să fie definită ca o scurgere de aer care durează dincolo de a cincea zi postoperatorie.3 de fapt, acest lucru este în concordanță cu definiția bazei de date Society of Thoracic Surgeons, care se referă la scurgerile persistente de aer ca fiind cele care apar de obicei atunci când pacientul ar fi externat altfel dacă nu ar fi continuat scurgerea de aer.
marea majoritate a scurgerilor de aer postoperatorii sunt scurgeri de aer alveolare; acest lucru este relevant, deoarece gestionarea acestora este foarte diferită de gestionarea fistulei bronhopleurale care necesită adesea intervenție chirurgicală imediată.3
factorul de risc cel mai constant identificat pentru scurgerea prelungită a aerului este boala pulmonară obstructivă cronică,4 un volum expirator forțat scăzut pe 1 secundă și un procent maxim scăzut de ventilație voluntară.5,6
opțiunile de tratament ale scurgerilor de aer prelungite includ așteptarea atentă cu drenaj continuu printr-un tub toracostomic,6 pleurodeză, proceduri chirurgicale,2 precum și utilizarea tehnicilor endoscopice.
abordările Endobronchiale includ aplicarea gelfoam, utilizarea lipiciului de fibrină, bobine sau supape endobronchiale.1,7 în general, inflația cateterului cu balon este utilizată pentru a identifica căile respiratorii segmentale sau subsegmentale sau căile respiratorii responsabile de scurgerea aerului.8 Schweigert și colab.9 a raportat o metodă diferită folosind albastru de metilen prin tuburile toracice. Descriem un caz de scurgere persistentă de aer tratată cu plasarea supapelor endobronchiale în segmente identificate folosind albastru de metilen prin tubul toracic.
raport de caz
un bărbat în vârstă de 68 de ani a prezentat tuse, scădere în greutate și o masă pulmonară în lobul mijlociu drept (ML).
a fost un fost fumător cu o istorie de fumat de 45 de ani, iar în timpul vieții sale profesionale a fost expus la azbest de mulți ani. Istoricul său medical anterior a inclus o prostatectomie datorată cancerului de prostată cu 6 ani mai devreme, fără dovezi de recurență.
un adenocarcinom pulmonar a fost diagnosticat prin biopsie de aspirație cu ac transtoracică a leziunii ML și tomografia cu emisie de pozitroni–tomografie computerizată (PET / CT) efectuată pentru stadializare, a evidențiat absorbția fluorodeoxiglucozei (FDG) nu numai pe masa ML (valoarea maximă standardizată de absorbție (SUVmax)-11), ci și pe pleura dreaptă, ceea ce a condus la investigații pleurale suplimentare cu multiple biopsii negative pentru celulele maligne. El a fost pus în scenă T2N0M0 și a fost supus unei intervenții chirurgicale
o toracotomie cu o lobectomie mijlocie dreaptă, care a inclus împărțirea ligamentului triunghiular plus o limfadenectomie sistematică și, deoarece plăcile pleurale au fost găsite în timpul procedurii au fost îndepărtate și a fost efectuată o decorticare pleurală a lobului drept inferior.
patologia a confirmat un adenocarcinom pT1bN0R0, fără dovezi de implicare malignă pleurală, dar a fost diagnosticată și o pleurită fibrină cronică.
extubarea pacientului a fost posibilă la scurt timp după operație și nu a fost nevoie de ventilație mecanică postoperatorie. Kinetoterapia, care este o intervenție de rutină și recunoscută pe scară largă, care vizează îmbunătățirea expansiunii pulmonare, a fost începută cât mai curând posibil.
deși expansiunea pulmonară a fost realizată în decurs de 2 zile, a fost identificată o scurgere de aer și aspirația necesară pentru a menține expansiunea pulmonară a fost continuată timp de încă zece zile până când nu a existat o scurgere vizibilă de aer în timpul respirației normale a mareelor. În acest moment, aspirația a fost oprită și tuburile au fost fixate după 2 zile. Deoarece nu a existat nici un compromis clinic, nici o agravare a pneumotoraxului și nici o creștere a aerului subcutanat, tubul toracic a fost îndepărtat (Fig. 1), iar pacientul a fost externat din spital în decurs de 48 de ore.
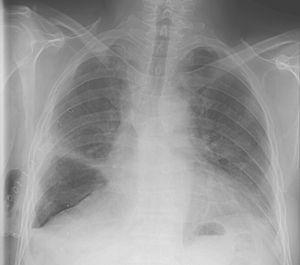
radiografia toracică în a 12-a zi după lobectomia midle dreaptă și 24 de ore după remotarea tubului toracic.
la două săptămâni după externarea din spital – la 1 lună după operație – a fost Re-internat cu simptomele clinice ale infecției toracice. O scanare CT a toracelui a arătat un hidropneumotorax anterior drept, grosime pleurală și emfizem subcutanat. Au fost diagnosticate un empiem și o scurgere de aer postoperatorie. Au fost inițiate antibiotice cu spectru larg, a fost pus imediat un tub toracic și a bronhofibroscopie utilizat pentru a evalua integritatea butucului și absența altor complicații endobronchiale. În ciuda acestor măsuri, pacientul a suferit o decorticare pleuro-pulmonară, care a fost complicată de aderențele pleurale dense. În timpul procedurii s-a efectuat sutura lacerațiilor pulmonare și s-a utilizat spray-ul tissucol cu ultrasunete pentru controlul scurgerilor de aer. Deși starea clinică de sănătate și parametrii infecției s-au îmbunătățit inițial, pacientul a avut o scurgere persistentă de aer cu un pneumotorax asimptomatic stabil pe sigiliul de apă care a crescut ori de câte ori aspirația negativă a fost suspendată și scurgerea toracică a fost lăsată în drenaj liber.
așteptarea atentă cu drenaj continuu printr-un tub toracic a fost menținută timp de 2 luni, în acea perioadă, până când scurgerea de aer părea să fie rezolvată și pacientul putea tolera blocarea scurgerii; s-a încercat o pleurodeză de talc prin tubul toracic fără rezultate satisfăcătoare.
o abordare endoscopică a fost încercată pentru a gestiona scurgerea de aer. Un cateter cu balon introdus prin bronhoscop a fost umflat pe diferite segmente, în timp ce observarea sistemului de drenaj toracic a evaluat scurgerea de aer. O reducere a scurgerii de aer părea să fie realizată atunci când segmentele B7 și B8 ale lobului drept inferior au fost ocluse și supapele (Zephyr EBV) au fost plasate în aceste segmente. Supapele endobronchiale au fost puse în poziție folosind un cateter flexibil. Supapele au fost comprimate în vârful distal al cateterului de livrare folosind un încărcător de supape furnizat împreună cu sistemul. Cateterul de livrare a fost apoi trecut prin canalul de lucru al unui bronhoscop adult standard (>2,8 mm Diametru interior) și ghidat către căile respiratorii țintă. Odată ajuns în loc, supapa a fost desfășurată. Cu toate acestea, acest lucru a obținut doar o reducere a scurgerii de aer.
trei săptămâni mai târziu (4 luni după intervenția chirurgicală inițială) a fost efectuată o toracomioplastie folosind o clapă rectus abdominis pentru a șterge spațiul pleural, iar valvele endobronchiale au fost îndepărtate. La trei săptămâni după această intervenție chirurgicală ulterioară, a fost posibilă strângerea și îndepărtarea tubului toracic fără agravarea clinică sau radiologică.
Din păcate, două săptămâni mai târziu, pacientul a fost Re-internat cu detresă respiratorie și un pneumotorax, astfel încât un tub toracic a fost pus înapoi și ținut sub aspirație (Fig. 2). Pacientul nu a fost apt clinic pentru o intervenție chirurgicală, așa că s-a încercat din nou o abordare endoscopică.

scanarea CT toracică care prezintă cavitatea pleurală cu un tub toracic în interior și îngroșarea pleurală.
de data aceasta, instilarea albastrului de metilen (1 fiolă diluată în soluție salină de 1 litru) prin tubul toracic a fost utilizată pentru a localiza segmentul bronșic care duce la fistulă. În timp ce soluția albastră era instilată, un alt clinician s-a uitat prin bronhoscop și a urmărit soluția albastră apărând pe segmentele care duceau la fistula. Segmentele B6 și B7 au fost identificate vizual (Fig. 3) și supapele endobronchiale au fost puse în aplicare așa cum este descris mai sus.
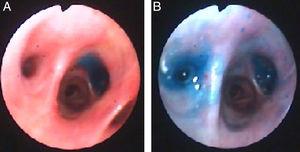
albastru de metilen pe segmentele B7 (Panoul a) și B6 (Panoul B) ale lobului inferior drept după instilarea prin tubul toracic.
după procedură, dimensiunea scurgerii de aer părea să fie redusă și s-a încercat strângerea. Deoarece nu au existat dovezi de agravare a pneumotoraxului, dezvoltare progresivă a aerului subcutanat sau dispnee, tubul toracic a fost îndepărtat.starea de sănătate a pacientului s-a îmbunătățit încet și a fost externat din spital. La urmărire, s-au găsit metastaze la ambii plămâni, iar pacientul a murit 8 luni mai târziu.discuție
autorii descriu un caz de scurgere persistentă a aerului după rezecția pulmonară. Scurgerile de aer sunt o problemă comună adesea asociată cu șederi prelungite în spital, complicații infecțioase și cardiopulmonare și, ocazional, necesită reoperare3 și/sau tehnici bronhoscopice.
pacientul prezentat a prezentat mai mulți factori de risc pentru dezvoltarea unei scurgeri de aer,deoarece avea boală pulmonară obstructivă cronică, 10 și de o relevanță deosebită în acest caz, prezența aderențelor pleurale semnificative.5,11 este cel mai probabil ca aderențele pleurale să fie legate de expunerea sa cunoscută la azbest în timpul maturității.
opțiunile de tratament ale scurgerilor de aer includ așteptarea atentă, procedurile chirurgicale, precum și terapia medicală precum pleurodeza și, în special, utilizarea diferitelor tehnici de bronhoscopie, cum ar fi cleiurile, bobinele și etanșanții. Succesul a fost variabil și nu pare să existe o terapie optimă. Intervențiile posibile actuale par a fi complementare și tratamentul trebuie individualizat.7 nu există studii controlate care să compare diferitele abordări.
în cazul de față, prima opțiune a fost o procedură chirurgicală, deoarece a fost necesară o toracotomie pentru a controla infecția care nu răspundea la antibiotice și pentru drenarea prin tubul toracic. În timpul intervenției chirurgicale s-a încercat închiderea locului de scurgere a aerului și s-a folosit spray-ul tissucol XV, însă a persistat chiar și după o perioadă de așteptare de câteva săptămâni.
s-a încercat apoi o pleurodeză chimică. Instilarea unui agent sclerozant în spațiul pleural prin tubul toracostomic promovează simfiza pleurală, care ar putea duce la închiderea scurgerilor,12 dar așa cum se arată în literatura de specialitate nu a fost foarte eficientă.
prezența empiemului postoperator în care decorticarea a eșuat și prezența fistulelor bronșice sunt considerate în prezent indicații pentru procedurile de toracomioplastie.13 permite obliterarea completă și definitivă a spațiului pleural infectat printr-o combinație de toracoplastie și utilizarea clapelor musculare de vecinătate (latissimus dorsi, serratus anterior, pectoralis, rectus abdominis etc.).
acest lucru s-a întâmplat în acest caz, dar, deși publicațiile recente arată o rată generală de succes de 90%, cu o vindecare rapidă și definitivă, a fost eficientă doar în controlul infecției, nu al fistulei.
abordările bronhoscopice pentru gestionarea scurgerilor pulmonare de aer au devenit mai populare nu numai ca instrumente de diagnostic, ci și ca cele terapeutice.
pentru a gestiona cu succes o fistula cu tehnici bronhoscopice, fistula trebuie vizualizată direct (fistule proximale) și ar trebui să existe dovezi că ocluzia a scăzut semnificativ sau scurgerea de aer s-a oprit. Tehnica cea mai frecvent utilizată pentru localizarea segmentului bronșic care duce la fistulele distale este utilizarea baloanelor, cum ar fi cateterul Swan-Ganz, pentru a bloca sistematic segmentele bronșice8 cu observarea simultană a sistemului de drenaj toracic pentru a evalua scurgerea aerului. Această metodă se poate dovedi dificilă la pacienții cu mici scurgeri de aer care sunt prezente numai atunci când tușesc și nu în timpul respirației normale a volumului mareelor.
deși albastrul de metilen a fost folosit pentru a diagnostica prezența fistulelor de mai mulți ani, prin instilare prin butuc și dacă este detectat în tubul toracic poate confirma o fistulă brochopleurală, utilizarea sa pentru localizarea segmentului bronșic care duce la fistulă a fost descrisă abia în 2011.9 albastrul de metilen a fost utilizat prin tubul toracic și imediat după instilare, dacă a fost prezentă o fistulă; albastrul de metilen ar putea fi văzut de bronhoscopist pe segmentul bronșic care duce la fistula.
la pacientul nostru utilizarea albastrului de metilen a permis identificarea a două segmente bronșice implicate în scurgerea de aer, una comună celei identificate prin metoda balonului, dar și una diferită nebănuită de tehnica anterioară.
după identificarea segmentului bronșic, pot fi luate în considerare abordări multiple, inclusiv aplicarea gelfoam, utilizarea lipiciului fibrinic, plasarea bobinei, stenturile și supapele endobronchiale.7 nu există studii controlate pentru a determina care dintre acestea este cea mai eficientă sau mai sigură. Travaline și colab.1 a arătat că implantarea supapelor unidirecționale endobronchiale (Zephyr EBV) a fost eficientă pentru un număr mare de pacienți cu scurgeri de aer prelungite. Încetarea completă a scurgerilor de aer a fost realizată la 48% dintre pacienți și diminuarea magnitudinii la 45%.
în acest caz, implantarea unei supape Zephyr pe segmentele B6 și B7, în asociere cu vindecarea și îngroșarea pleurală, a scăzut amploarea scurgerii de aer suficient pentru ca tubul toracic să fie îndepărtat. Aceste abordări nechirurgicale par promițătoare și, pentru unii pacienți, pot fi singura opțiune de tratament. Autorii ar dori să sublinieze utilizarea albastrului de metilen prin tubul toracic pentru a identifica segmentele scurgerii persistente de aer și pentru a ghida plasarea supapelor endobronchiale.
dezvăluiri etice
protecția subiecților umani și animali. Autorii declară că nu au fost efectuate experimente pe oameni sau animale pentru acest studiu.
confidențialitatea datelor. Autorii declară că au urmat protocoalele Centrului lor de lucru privind publicarea datelor pacienților și că toți pacienții incluși în studiu au primit suficiente informații și și-au dat consimțământul scris informat pentru a participa la studiu.