Procidentia se referă la prolapsul complet dincolo de nivelul himenului distal, astfel încât uterul (sau bolta vaginală dacă uterul este absent) iese permanent din vagin.
prolapsul de organ pelvian (POP) este definit ca coborârea simptomatică a unuia sau mai multora dintre: peretele vaginal anterior, peretele vaginal posterior și vârful vaginului (colul uterin / uter) sau bolta (manșeta) după histerectomie, conform definiției și nomenclaturii de standardizare 2009 a Societății Internaționale de continență (ICS). În termeni practici, se referă la o deplasare caudală a organelor pelvine feminine ca urmare a slăbirii țesuturilor de susținere ale vaginului și uterului, ducând la extrudarea organelor pelvine la hiatul genital. Au existat o serie de metode utilizate pentru a cuantifica gradul de severitate al POP, dar un singur sistem a fost validat pentru reproductibilitatea inter și intra-observator, care este cuantificarea POP (POP-Q) ICS sistem de cuantificare.
studiile scandinave care au implicat femei asimptomatice invitate pentru evaluare au raportat că 55% dintre femeile cu vârste cuprinse între 40 și 49 de ani au avut, la examinare, POP mai mare de gradul doi în cel puțin un compartiment.1 dintre femeile cu vârste cuprinse între 50 și 79 de ani în studiul Women ‘ s Health Initiative (WHI), 41% au avut POP, 34% având un cistocel, 19% un rectocel și 12% au descoperit că au prolaps uterin. Studiile din SUA, care analizează operațiunile pentru POP, sugerează că una din nouă femei va necesita o operație până la vârsta de 80 de ani. Cu toate acestea, deoarece multe femei nu solicită evaluarea medicală, este foarte probabil ca povara bolii în populație să fie subestimată.factorii de risc importanți includ paritatea, deoarece incidența POP crește odată cu creșterea parității: până la 80% dintre femeile care au avut patru sau mai multe nașteri vaginale vor avea POP.1 la acele femei care au reușit să activeze suficient mușchii podelei pelvine, această incidență a fost redusă cu aproape 50%. Utilizarea forcepsului pentru naștere crește, de asemenea, riscul semnificativ, alți factori mai puțin importanți fiind durata travaliului, utilizarea epiziotomiei, greutatea la naștere și histerectomia anterioară. Există variații rasiale, studiile din SUA raportând că femeile asiatice au o incidență mai mare, iar femeile africane au o incidență mai mică.3
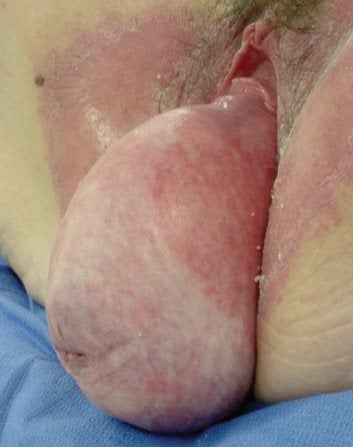
Procidentia este ușor de identificat.
mecanismele de susținere ale uterului și vaginului nu sunt încă pe deplin înțelese, ci se referă la o interacțiune complexă a integrității fasciale și a conexiunilor ligamentoase cu structurile osoase. Fascia endopelvică înconjoară vaginul, dar există încă controverse cu privire la existența unor straturi sau spații distincte sau dacă mucoasa vaginală și muscularis se îmbină sau se interdigitează cu colagenul și elastina submucosal. Acest țesut asemănător șosetei se coagulează apoi cu manșeta cervicală Cranial pentru a se integra cu ligamentele uterosacrale și cardinale, precum și lateral cu mușchiul levator ani care se atașează la linia arcuită a pelvisului fasciei levator, care merge de la coloana ischială până la inserția pubiană a puborectalisului. Caudal fascia se conectează la membrana perineală și la musculatura perineală. Sprijinul organelor urogenitale au fost separate în trei niveluri diferite: Nivelul 1 fiind complexul uterosacral / cardinal cranial, nivelul 2 fascia endopelvică care înconjoară cele două treimi superioare ale vaginului și nivelul 3 treimea inferioară a vaginului, deoarece se atașează la levator ani și membrana perineală.4 în realitate, acesta este un sistem integral de sprijin cu multiple domenii potențiale de perturbare sau slăbiciune.5 la baza acestuia se află un mecanism secundar de sprijin al mușchiului levator ani și, în special, slingul puborectalis care acționează pentru a susține vaginul la nivelul hiatului levator și a cărui întrerupere este frecventă după nașterea vaginală6, predispun la POP în viața ulterioară.7
un istoric atent al simptomelor urinare, intestinale și coitale este important pentru optimizarea rezultatelor centrate pe pacient. Există o serie de chestionare validate pentru acest lucru, de exemplu fiind chestionarul Australian pelvian floor.8 examinarea trebuie să cuantifice POP și orice altă slăbiciune urogenitală asociată. Investigațiile necesare cu procidentia sunt puține, dar ultrasonografia renală și analiza urinei la mijlocul fluxului pot fi importante, datorită potențialului de încovoiere a ureterelor care duce la hidronefroză și stază urinară datorată golirii incomplete. În plus, unii autori au sugerat investigații urodynamice înainte de operație pentru a ajuta la identificarea incontinenței urinare de stres ocult și pentru a încerca să prezică acele femei cu disfuncție de anulare subiacentă. Evaluarea POP este în mare parte clinică, mărită de modalități imagistice, cum ar fi ultrasonografia și RMN. În scopuri practice, deși astfel de investigații pot fi utile pentru aspecte de cercetare, acestea nu sunt de obicei justificate.
managementul poate fi non-chirurgical, cu utilizarea pesarilor, deși tratamentul de succes pe termen lung poate fi dificil. Utilizarea pesarilor depășește domeniul de aplicare al acestui articol. Oricare ar fi tratamentul ales, reabilitarea podelei pelvine cu asistente medicale de continență sau fizioterapeuți instruiți în sănătatea pelviană a femeilor este un adjuvant important pentru obținerea unui rezultat de succes pe termen lung. Adesea, femeile cu procidentia au o coordonare slabă a relaxării și contracției musculare pelvine, disfuncția intestinală asociată și incontinența urinară subiacentă, iar această gamă complexă de patologii ar trebui gestionată ca o tulburare pelviană globală. Pierderea în greutate, reducerea fumatului și îmbunătățirea obișnuinței intestinale, deși nu s-a dovedit că îmbunătățesc rezultatul, sunt importante de abordat înainte de operație.
opțiuni chirurgicale: pentru a conserva sau nu?
aceasta este o zonă controversată și există o muncă limitată pentru a sugera conservarea uterină oferă orice avantaj. Există o multitudine de operațiuni cu avocați care preamăresc avantajele fiecăruia pe baza experienței personale (părtinire) și a studiilor de cohortă limitate, de obicei retrospective. Așadar, recomandările definitive pentru intervenții chirurgicale sunt limitate la studii majore, așa cum sunt rezumate în Cochrane review. Revizuirea Cochrane din 2013 ar sugera sacrocolpopexia abdominală, fie prin tehnica deschisă, fie laparoscopică, poate oferi un rezultat marginal mai bun pentru prolapsul uterin sau al bolții, în principal în ceea ce privește lungimea vaginală și rezultatele sexuale, precum și ratele de recurență în comparație cu implanturile totale de plasă vaginală. Cu toate acestea, timpii de funcționare au fost mai lungi și a existat o perioadă mai lungă înainte de revenirea la muncă.
opțiunile chirurgicale pentru procidentia includ: histerectomie vaginală cu colporafie tradițională anterioară și posterioară; sau histeropexie vaginală utilizând complexul ligamentului uterosacral și cardinal; sacrospinous fixation; or abdominal or laparoscopic hysteropexy, with or without mesh.
Surgical options for vault prolapse include: abdominal or laparoscopic sacrocolpopexy, with or without mesh; sacrospinous fixation; McCall culdoplasty; uterosacral fixation – intra- or extra-peritoneal; ileo-coccygeal fixation; or vaginal mesh colpopexy with or without fixation to sacrospinous ligament using biological or synthetic polypropylene.
Colpocleisis is a surgical option for both procidentia and vault prolapse. Ca în orice intervenție chirurgicală în care uterul este conservat, trebuie efectuată o evaluare endometrială în același timp.
dovezi pentru augmentarea ochiurilor sintetice sunt prezente pentru trusele de sacrocolpopexie și ochiuri vaginale.9 Odată cu creșterea îngrijorării cu privire la complicațiile reparației crescute a ochiurilor vaginal, în principal ca urmare a contracției vaginale, a durerii și a expunerii la ochiuri postoperator, a existat o mutare înapoi la repararea țesuturilor native. Histerectomia vaginală simplă, cu sau fără repararea vaginală anterioară și posterioară asociată, este asociată cu un rezultat relativ slab pe termen lung și logic, cu excepția cazului în care slăbiciunea de nivel 1 este abordată în momentul intervenției chirurgicale, pur și simplu îndepărtarea uterului, cu excepția cazului în care este legată de alungirea colului uterin, nu are sens.
fixarea Sacrospinoasă folosind suporturi și suturi de ac sau dispozitive reutilizabile de desfășurare și captare și dispozitive de captare de sutură de unică folosință au făcut această procedură mai ușoară. Cu toate acestea, este necesară o disecție laterală semnificativă pentru a identifica porțiunea ligamentului sacrospinos care este sigur de utilizat, care este de aproximativ 2 cm cranian și medial la coloana ischială. Riscurile includ desfășurarea prea adâncă, ducând la rănirea mănunchiului pudendal sau a vaselor gluteale inferioare sau a nervului sciatic. Durerea feselor poate fi o complicație a acestei proceduri, dar cu dispozitive de captură mai noi pare să fie redusă și limitată în timp. Durerea severă persistentă care durează mai mult de 48 de ore poate necesita eliberarea suturilor. Deși în mod tradițional unilateral, din cauza preocupărilor legate de tethering și tenting a vaginului, fixarea bilaterală este întreprinsă din ce în ce mai mult cu o înălțime excelentă și se poate face fără tethering dureros. Rezultatele pe termen lung sugerează rate mai mari de recurență, comparativ cu sacrocolpopexia, iar atunci când sunt întreprinse posterior pot duce la creșterea prolapsului compartimentului anterior de novo. Fixarea anterioară, deși din punct de vedere tehnic mai dificilă, poate îmbunătăți acest rezultat, iar unele centre susțin o fixare în patru puncte, încorporând atât suportul anterior, cât și cel posterior de nivel 1 pentru a depăși acest lucru.
fixarea Uterosacrală poate fi efectuată în momentul histerectomiei, când anatomia este mai ușor de definit sau prin plicare pentru economisirea uterină, iar unele studii au sugerat rezultate bune.10,11 pentru prolapsul bolții, fixarea intra-peritoneală poate fi dificilă din punct de vedere tehnic și toate aceste proceduri prezintă un risc crescut de leziune ureterică. Fixarea extra-peritoneală s-a dovedit, de asemenea, că are rezultate bune și evită intrarea în cavitatea abdominală.12
fixarea Ilococcigiană este mai ușoară din punct de vedere tehnic, dar are ca rezultat rate de succes mai mici. McCall, sau o procedură McCall modificată care utilizează ligamentele uterosacrale, este o procedură relativ simplă care are ca rezultat o corecție anatomică bună. Colpocleiza implică închiderea permanentă a mucoasei vaginale anterioare și posterioare denudate, cu scopul de a oblitera cavitatea vaginală. Este potrivit pentru persoanele în vârstă și are o morbiditate relativ scăzută.în rezumat, tratamentul chirurgical optim al procidentiei depinde de rezultatele focalizate pe pacient, inclusiv dorința de a menține actul sexual, dorința de a-și păstra uterul și istoricul intervențiilor chirurgicale pelvine anterioare. În acest stadiu, sunt necesare studii suplimentare pentru a clarifica cel mai bun tratament pentru această boală în stadiu final.Samuelsson e, Victor a, Svardsudd K. factorii determinanți ai incontinenței urinare la o populație de femei tinere și de vârstă mijlocie. Acta Obstet Gynecol Scand. 2000;79(3):208-15. PubMed PMID: 10716302.
2013; 53(1):74-8. doi: 10.1111 / ajo.12026. PubMed PMID: 23278472.