introduktion
aorta intramuralt hematom (IMH) är ett av flera tillstånd som ingår i akut aortasyndrom (AAS).1,2 i morfologiska termer kännetecknas det av blödning i mediaskiktet i aortaväggen i frånvaro av en intimal-medial tår, vilket innebär att det inte finns någon kommunikation med aortalumen. Vissa författare har föreslagit att IMH är resultatet av spontan ruptur av aorta vasa vasorum. Frekvensen av IMH hos patienter med kliniskt misstänkt AAS varierar från 5% till 20% av fallen.2-4
som liknar klassisk aortadissektion, skiljer sig IMH i två typer enligt Stanford-klassificeringen: typ A, när det finns involvering av den stigande aortan och typ B, när den stigande aortan inte påverkas.
det är för närvarande accepterat att behandling för typ A IMH i huvudsak är kirurgisk, medan typ B initialt kan behandlas med medicinsk terapi, reservera kirurgi eller stentplacering för fall med tillsatta komplikationer. Dödligheten i samband med IMH under de första månaderna är inte försumbar; de viktigaste oberoende prediktiva faktorerna för döden är aortadiameter >50 mm och stigande aorta involvering.5
det finns fortfarande vissa osäkerheter om sjukdomens naturhistoria och den mest lämpliga behandlingen för drabbade patienter. Klassiskt rekommenderas det att undvika antikoagulation hos patienter med AAS huvudsakligen av två skäl: att begränsa dissekeringsprogressionen av hematom och för att undvika hjärttamponad hos patienter med perikardiell effusion.
syftet med denna studie är att beskriva de kliniska och radiologiska egenskaperna, liksom utvecklingen av en undergrupp av patienter med IMH som fick antikoagulantbehandling under sjukhusvistelse.
metoder
alla patienter som togs in på vårt sjukhus med diagnos av AAS från januari 2000 till December 2005 bedömdes prospektivt. Bland dessa patienter valde vi alla som hade en IMH och hade fått antikoagulantbehandling under sjukhusvistelse. Demografisk information samt kliniska, radiologiska och uppföljningsdata sammanställdes.
diagnosen AAS fastställdes genom datortomografi (CT) skanning med och utan kontrastförbättring. De efterföljande uppföljningsbildningsstudierna gjordes med CT och / eller magnetisk resonans (MR).
alla studerade patienter fick medicinsk behandling riktad mot strikt kontroll av blodtrycket (BP 120/80 mm Hg), vilket inkluderade betablockerare i alla fall, utom när det fanns kontraindikationer för denna behandling.
resultat
under studieperioden togs 95 patienter med diagnos av AAS in i vårt centrum. Tolv (25.6%) av dessa patienter presenterade IMH (4 typ A och 8 typ B). Tre patienter med IMH som fick antikoagulantbehandling under sjukhusvistelse (en med typ A IMH och 2 med typ B IMH) är föremål för denna rapport.
de kliniska egenskaperna och den huvudsakliga demografiska informationen för patienter med IMH som fick antikoagulation beskrivs nedan och presenteras i tabell.
fall 1
en 79-årig man med dåligt kontrollerad hypertoni trots farmakologisk behandling och kronisk förmaksflimmer. Patientens kliniska historia inkluderade en episod av arteriell emboli i övre högra extremiteten 5 år tidigare, som hade behandlats med oral antikoagulation. Han antogs för intensiv smärta av plötslig inbrott i den interscapulära regionen, som utstrålade till buken och åtföljdes av kraftig svettning och yrsel. Beräknad tomografi utförd i nödenheten identifierade en typ B IMH som sträckte sig från ursprunget till den vänstra subklaviska artären till aortoiliac bifurcation och påverkade de första centimeterna av den vänstra gemensamma iliacartären (Figur 1). Vid tidpunkten för tillträde behandlades patienten med labetalol och nitroprussid genom perfusion och antikoagulation avbröts. Efter avslutad behandling presenterade patienten en ny episod av arteriell emboli i vänster övre extremitet som krävde embolektomi. Av denna anledning fastställdes antikoagulation, initialt med natriumheparin och senare med acenokumarol.
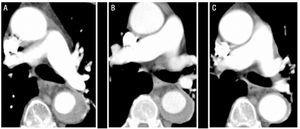
Figur 1.Radiologisk utveckling av typ B aorta intramural hematom (IMH) hos patient 1. Seriella CT-skivor vid lungartärbifurkationen visar progressiv minskning av lesionens tjocklek och slutlig upplösning. A: IMH tjocklek vid tidpunkten för diagnosen. B: tjocklek vid första CT-uppföljningen (2 veckors utveckling). C: IMH tjocklek vid 2 månader.
fall 2
en 72-årig man med högt blodtryck av lång utveckling under farmakologisk behandling och en historia av kronisk förmaksflimmer, för vilken han fick digoxin och acenokumarol. Han kom till vårt centrum för förtryckande mittbröstsmärta av plötslig början som utstrålade till baksidan. Den initiala CT-skanningen visade en typ A IMH med involvering av den stigande aorta, aortabågen och fallande aorta till ursprunget till den överlägsna mesenteriska artären. Antikoagulation avbröts. Under sjukhusvistelsen presenterade patienten en episod av medvetslöshet med vänster hemiparesis, från vilken han återhämtade sig utan följder. Cerebral CT visade inga tecken på ischemi eller intrakraniella blödningar; därför tolkades episoden som en övergående ischemisk attack av emboliskt ursprung. På grund av denna komplikation återupptogs antikoagulantbehandling med natriumheparin i perfusion följt av acenokumarol under sjukhusvistelse.
fall 3
en 73-årig man, rökare, med kroniskt njursvikt och en historia av högt blodtryck av lång utveckling; han hade kronisk förmaksflimmer och fick trombocythämmande behandling. Patienten kom till vårt sjukhus för svår interscapulär smärta som utstrålade till båda flankerna. Den initiala CT-skanningen fastställde diagnosen av intramuralt hematom av typ B begränsat till den nedåtgående thoraxortan. I det distala segmentet av hematom sågs en tårformad bild (sårliknande projektion) i hematom (Figur 2). Även om patienten aldrig hade haft en episod av emboli, startades antikoagulantbehandling vid antagning på grund av hans höga emboliska riskprofil.
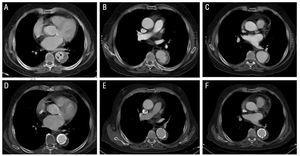
Figur 2. Radiologisk utveckling av typ B aorta intramural hematom (IMH) hos patient 3. Övre panel: bilder vid diagnos (A) och under uppföljning (B och C). A: observera den tårformade bilden (sårliknande projektion) inom IMH (pilar). B: lokaliserad dissektion under uppföljning (2 månader senare). C: progressiv utvidgning av aortadiametern. Nedre panel: bilder vid 5 månader efter diagnos (D-F). Progressiv utvidgning av hematom dikterar implantation av två stenter.
radiologisk uppföljning
den maximala aortadiametern och den maximala IMH-diametern vid diagnostidpunkten samt utvecklingen av lesionen hos varje patient visas i tabell.
under den radiologiska uppföljningen visade alla patienter en gradvis minskning av IMH-tjockleken. Hos patienter 1 och 2 var imh: s maximala diameter vid diagnostidpunkten 17,6 respektive 7 mm. Vid 2-veckors CT-uppföljningsstudie var diametrarna 13 respektive 4,6 mm.
i patient 3 var IMH-tjockleken 14 mm på den initiala CT och 11,5 mm på uppföljningsskanningen. Dessutom presenterade patienten en tårformad bild vid den distala änden av IMH,som mätte 4 msk??6 mm vid diagnos. Vissa författare har tolkat detta som ett tecken som indikerar ett aortasår (sårliknande projektion). Efter utskrivning från sjukhuset utvecklade patienten en lokal dissektion med efterföljande progressiv utvidgning av det drabbade aortasegmentet (pseudoaneurysm) som krävde implantation av 2 stenter (Exkluder 34 kcal??10 mm och 40??10 mm). Den efterföljande utvecklingen var gynnsam (Figur 2).
diskussion
under den studerade studieperioden fick 3 patienter med IMH antikoagulantbehandling. Även om IMH är en hemorragisk lesion var den kliniska och morfologiska utvecklingen gynnsam i denna undergrupp av patienter, med progressiv regression av lesionsstorlek i uppföljningsradiologiska bedömningar, trots att antikoagulation gavs. Patient 3 utvecklade en komplikation under uppföljningen i ett segment av aortan där den initiala lesionen kan ha varit ett penetrerande aortasår (PAU). Icke desto mindre genomgick hematomet initialt förändringar som liknar de som ses hos de andra två patienterna, med en gradvis minskning av diametern under den akuta fasen. Rollen antikoagulation kan ha spelat i patogenesen och utvecklingen till en pseudoaneurysm är svår att fastställa.
det finns inga definitiva data i den vetenskapliga litteraturen om användning av antikoagulation hos patienter med AAS, även om avbrytande av denna behandling är vanlig praxis. Det är troligt att antikoagulation inte ändrar den naturliga förloppet av IMH. Tre argument stöder denna hypotes: a) med tanke på att hemostas inte har någon viktig roll i lesionens patogenes är det osannolikt att det skulle påverka dess upplösning.b) IMH är ett tillstånd begränsat till det inre av aortaväggen och är inte i kontakt med kärllumen, så det är osannolikt att antikoagulanten skulle tränga in i lesionen; och c) epidemiologiska studier har inte visat en högre förekomst av IMH hos patienter med medfödda eller förvärvade störningar av komponenterna i hemostas.
vi drar slutsatsen att i situationer där antikoagulation är nödvändig (patienter med hög risk för emboli) kan denna behandling bibehållas, baserat på resultaten från denna studie där antikoagulation inte tycktes påverka den kliniska eller morfologiska utvecklingen av IMH. Naturligtvis krävs ytterligare studier med större patientserier för att dra definitiva slutsatser.