disse oplysninger vil hjælpe dig med at blive klar til din prostata ablation procedure på Memorial Sloan Kettering (MSK). Det vil også hjælpe dig med at forstå, hvad du kan forvente efter din procedure.
- om din prostata
- om din Prostataablationsprocedure
- Nålablation
- Ablation gennem højfrekvent ultralydsenergi
- gør dig klar til din Procedure
- om at drikke alkohol
- om rygning
- om søvnapnø
- inden for 30 dage efter din Procedure
- Presurgical testing (PST)
- Udfyld en formular til fuldmagt
- øvelse
- 7 dage før din Procedure
- Følg din sundhedsudbyders instruktioner for at tage aspirin
- Stop med at tage E-vitamin, multivitaminer, naturlægemidler og andre kosttilskud
- 2 dage før din Procedure
- Stop med at tage nonsteroidale antiinflammatoriske lægemidler (NSAID ‘er)
- begynd at tage tamsulosin (Flomaksolit)
- sørg for, at nogen tager dig hjem
- 1 Day Before Your Procedure
- Follow the diet your healthcare provider recommends
- begynd at tage antibiotika, hvis det er nødvendigt
- Bemærk tidspunktet for din procedure
- Sleep
- morgenen efter din Procedure
- Tag din medicin
- Giv dig selv en saltvands lavement
- ting at huske
- hvad skal du medbringe
- når du er på hospitalet
- klæd dig på til din procedure
- Mød en sygeplejerske
- mød med en anæstesiolog
- gør dig klar til din procedure
- efter din Procedure
- håndtering af din smerte
- rør og afløb
- forlader hospitalet
- når du forlader hospitalet
- ændringer i vandladning
- hævelse, blå mærker eller blødning
- ændringer i seksuel funktion
- Hvornår skal du ringe til din sundhedsudbyder
- supporttjenester
- MSK supporttjenester
- MSK support services
- eksterne supporttjenester
om din prostata
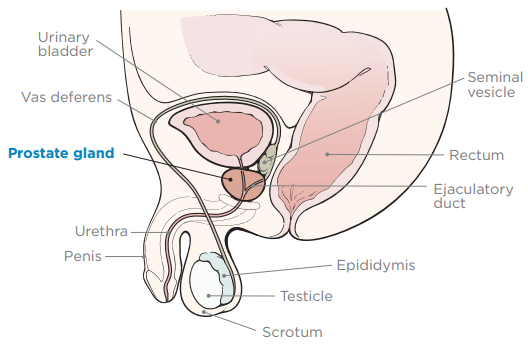
- din prostata er en lille, fast kirtel på størrelse med en valnød. Det er foran din endetarm, under din blære (se figur 1). Din prostata arbejder med andre kirtler i din krop for at fremstille sæd.
- din urinrør er et rør, der bærer urin (tisse) fra din blære, gennem din penis og ud af din krop.
- dine sædblærer er små kirtler nær din prostata, der gør væsken i sæd.
- din perineum er mellemrummet mellem din pungen og anus.
om din Prostataablationsprocedure
Prostataablation er en procedure, der anvendes til behandling af prostatacancer. Under en prostataablationsprocedure bruges energi (såsom varme, kulde, lasere eller kemikalier) til at dræbe kræftcellerne. Energien kan også ødelægge noget af det omgivende normale prostatavæv.
Du får anæstesi (medicin til at få dig til at sove under din procedure) før din procedure, medmindre din sundhedsudbyder fortæller dig andet. Når du sover, vil du blive placeret på ryggen med dine ben understøttet og hævet over dine hofter med knæene bøjet.
din sundhedsudbyder kan placere et cystoskop (lille, fleksibelt kamera) gennem urinrøret til din prostata og blære, når du sover, før din ablation. Dette er for at kontrollere, om noget, der kan påvirke din procedure.
Prostataablation kan udføres med en nålablation eller med højfrekvent ultralydsenergi. Din sundhedsudbyder vil tale med dig om, hvilken type ablation der er bedst for dig.
Nålablation
Hvis du har en nålablation, sættes en lille ultralydssonde i din endetarm. Ultralydssonden bruger lydbølger til at vise din prostata på en videoskærm. Din læge vil bruge disse billeder, som de guide små nåle ind i din prostata. Nålene holdes på plads af en skabelon, som er et lille, firkantet stykke plast med mange huller i det.
når nålene er på plads, vil din læge bruge dem til at levere behandlingen til din prostata. Behandlingen tager 20 til 30 minutter.
når behandlingen er afsluttet, tages nåle og sonde ud, og du føres til genopretningsrummet.
Ablation gennem højfrekvent ultralydsenergi
Hvis du har ablation gennem højfrekvent ultralydsenergi, placeres en lille ultralydssonde i din endetarm, så din sundhedsudbyder kan se din prostata.
når din behandling er afsluttet, tages sonden ud, og du føres til genopretningsrummet.
gør dig klar til din Procedure
du og dit sundhedsteam vil arbejde sammen for at gøre dig klar til din procedure. Hjælp os med at beskytte dig under din procedure ved at fortælle os, om nogen af følgende udsagn gælder for dig, selvom du ikke er sikker.
- jeg tager en blodfortynder. Nogle eksempler er aspirin, heparin, warfarin (Jantoven®, Coumadin®), clopidogrel (Plavix®), enoxaparin (Lovenox®), dabigatran (Pradaxa®), apixaban (Eliquis®), og rivaroxaban (Xarelto®). Der er andre, så sørg for, at din sundhedsudbyder kender alle de medicin, du tager.
- jeg tager receptpligtig medicin (medicin ordineret af en sundhedsudbyder), herunder patches og cremer.
- jeg tager over-the-counter medicin (medicin Jeg køber uden recept), herunder patches og cremer.
- jeg tager kosttilskud, såsom urter, vitaminer, mineraler eller naturlige eller hjemmemedicin.
- jeg har en pacemaker, automatisk implanterbar cardioverter-defibrillator (AICD) eller anden hjerteanordning.
- jeg har søvnapnø.
- jeg har tidligere haft et problem med anæstesi (medicin til at få dig til at sove under operationen).
- jeg er allergisk over for visse medicin(er) eller materialer, herunder lateks.
- jeg er ikke villig til at modtage en blodtransfusion.
- jeg drikker alkohol.
- jeg ryger.
- jeg bruger rekreative stoffer.
om at drikke alkohol
mængden af alkohol, du drikker, kan påvirke dig under og efter din procedure. Det er vigtigt at tale med dine sundhedsudbydere om, hvor meget alkohol du drikker. Dette vil hjælpe os med at planlægge din pleje.
- hvis du pludselig holder op med at drikke alkohol, kan det forårsage anfald, delirium og død. Hvis vi ved, at du er i fare for disse komplikationer, kan vi ordinere medicin for at forhindre dem i at ske.
- hvis du drikker alkohol regelmæssigt, kan du være i fare for andre komplikationer under og efter din procedure. Disse inkluderer blødning, infektioner, hjerteproblemer og et længere hospitalsophold.
Her er ting, du kan gøre før din procedure for at forhindre problemer:
- Vær ærlig med dine sundhedsudbydere om, hvor meget alkohol du drikker.
- prøv at stoppe med at drikke alkohol, når din procedure er planlagt. Hvis du udvikler hovedpine, kvalme (føler at du vil kaste op), øget angst eller ikke kan sove, når du holder op med at drikke, skal du straks fortælle det til din sundhedsudbyder. Dette er tidlige tegn på tilbagetrækning af alkohol og kan behandles.
- Fortæl din læge, hvis du ikke kan stoppe med at drikke.
- spørg din sundhedsudbyder spørgsmål om drikke og din procedure. Som altid vil alle dine medicinske oplysninger blive holdt fortrolige.
om rygning
Hvis du ryger, kan du have vejrtrækningsproblemer, når du har en procedure. Stop selv for et par dage før din procedure kan hjælpe. Hvis du ryger, vil din sundhedsudbyder henvise dig til vores Tobaksbehandlingsprogram. Du kan også nå programmet ved at ringe til 212-610-0507.
om søvnapnø
søvnapnø er en almindelig vejrtrækningsforstyrrelse, der får dig til at stoppe med at trække vejret i korte perioder, mens du sover. Den mest almindelige type er obstruktiv søvnapnø (OSA). Med OSA bliver din luftvej helt blokeret under søvn. OSA kan forårsage alvorlige problemer under og efter din procedure.
fortæl os, hvis du har søvnapnø, eller hvis du tror, du måske har det. Hvis du bruger en åndedrætsværn (såsom en CPAP-enhed) til søvnapnø, skal du medbringe den dagen for din procedure.
inden for 30 dage efter din Procedure
Presurgical testing (PST)
før din procedure har du en aftale til presurgical testing (PST). Datoen, klokkeslættet og placeringen af din PST-aftale vil blive trykt på aftalepåmindelsen fra din sundhedsudbyders Kontor.
Du kan spise og tage dine sædvanlige medicin dagen for din PST-aftale.
under din aftale mødes du med en sygeplejerske (NP), der arbejder tæt sammen med anæstesiologipersonale (specialiserede sundhedsudbydere, der vil give dig anæstesi under din Operation). Din NP vil gennemgå din medicinske og kirurgiske historie med dig. Du kan have tests, såsom et elektrokardiogram (EKG) for at kontrollere din hjerterytme, en røntgenstråle, blodprøver og andre tests, der er nødvendige for at planlægge din pleje. Din NP kan også anbefale, at du ser andre sundhedsudbydere.
din NP vil tale med dig om, hvilke medicin du skal tage morgenen for din Operation.
det er meget nyttigt at bringe følgende ting til din PST-aftale:
- en liste over alle de medicin, du tager, herunder receptpligtige og over-the-counter medicin, patches og cremer.
- resultater af eventuelle tests udført uden for MSK, såsom en hjertestresstest, ekkokardiogram eller carotis doppler-undersøgelse.
- navn(E) og telefonnummer(R) på din sundhedsudbyder(e).
Udfyld en formular til fuldmagt
Hvis du ikke allerede har udfyldt en formular til fuldmagt til sundhedspleje, anbefaler vi, at du udfylder en nu. Hvis du allerede har gennemført en, eller hvis du har andre forskudsdirektiver, skal du bringe dem til din næste aftale.
en fuldmægtig i sundhedsvæsenet er et juridisk dokument, der identificerer den person, der vil tale for dig, hvis du ikke kan kommunikere selv. Den person, du identificerer, kaldes din sundhedsagent.
tal med din læge, hvis du er interesseret i at udfylde en sundhedspleje fuldmægtig. Du kan også læse ressourcer forhånd pleje planlægning og hvordan man kan være en sundhedspleje Agent for oplysninger om sundhedspleje fuldmagter, andre forhånd direktiver, og være en sundhedspleje agent.
øvelse
prøv at gøre aerob træning hver dag. Aerob træning er enhver øvelse, der får dit hjerte til at slå hurtigere, såsom at gå, svømme eller cykle. Hvis det er koldt udenfor, skal du bruge trapper i dit hjem eller gå til et indkøbscenter eller indkøbscenter. Træning hjælper din krop med at komme i sin bedste tilstand for din procedure og gøre din bedring hurtigere og lettere.
7 dage før din Procedure
Følg din sundhedsudbyders instruktioner for at tage aspirin
Hvis du tager aspirin eller en medicin, der indeholder aspirin, skal du muligvis ændre din dosis eller stoppe med at tage den 7 dage før din procedure. Aspirin kan forårsage blødning.
Følg din læge instruktioner. Stop ikke med at tage aspirin, medmindre de beder dig om det. For mere information, læs almindelige lægemidler indeholdende Aspirin, andre ikke-steroide antiinflammatoriske lægemidler (NSAID ‘ er) eller Vitamin E.
Stop med at tage E-vitamin, multivitaminer, naturlægemidler og andre kosttilskud
Stop med at tage E-vitamin, multivitaminer, naturlægemidler og andre kosttilskud 7 dage før din procedure. Disse ting kan forårsage blødning. For mere information, læs naturlægemidler og kræftbehandling.
2 dage før din Procedure
Stop med at tage nonsteroidale antiinflammatoriske lægemidler (NSAID ‘er)
Stop med at tage NSAID’ er, såsom ibuprofen (Advil Purpur, Motrin Purpur) og Naproksen (Aleve purpur), 2 dage før din Operation. Disse lægemidler kan forårsage blødning. For mere information, læs almindelige lægemidler, der indeholder Aspirin, andre ikke-steroide antiinflammatoriske lægemidler (NSAID ‘ er) eller Vitamin E.
begynd at tage tamsulosin (Flomaksolit)
din sundhedsudbyder vil give dig en recept på tamsulosin for at hjælpe dig med at tisse (tisse) efter din procedure. Begynd at tage tamsulosin 2 dage før din procedure eller som anvist af din læge.
sørg for, at nogen tager dig hjem
Du skal have en ansvarlig plejepartner, der tager dig hjem efter din procedure. En ansvarlig plejepartner er en person, der kan hjælpe dig med at komme sikkert hjem og rapportere bekymringer til dine sundhedsudbydere, hvis det er nødvendigt. Sørg for at planlægge dette inden dagen for din procedure.
Hvis du ikke har en ansvarlig plejepartner til at tage dig hjem, skal du ringe til et af agenturerne nedenfor. De sender nogen hjem med dig. Der er normalt et gebyr for denne service, og du bliver nødt til at levere transport. Det er okay at bruge en bilservice, men du skal stadig have en ansvarlig plejepartner med dig.
| Agencies in New York | Agencies in New Jersey | ||||||||||||||||||
| Partners in Care: 888-735-8913 | Caring People: 877-227-4649 | ||||||||||||||||||
| Caring People: 877-227-4649 |
1 Day Before Your Procedure
Follow the diet your healthcare provider recommends
Depending on the type of ablation procedure you’re having, you may need to follow a light diet or a low residue diet. Din sundhedsudbyder markerer afkrydsningsfeltet nedenfor ud for den diæt, du skal følge. Begynd at følge det morgenen dagen før din procedure.
- let diæt
Følg en let diæt, såsom små smørbrød, æg, toast, kiks, suppe eller korn. Begræns mængden af mejeriprodukter og undgå stegte fødevarer og fødevarer med en masse krydderier. - diæt med lav restkoncentration
Følg en diæt med lav restkoncentration. Denne diæt begrænser fødevarer med højt fiberindhold, såsom fuldkornsbrød og korn, nødder, frø og rå eller tørrede frugter og grøntsager. Du bør også begrænse mængden af mejeriprodukter, du har.
begynd at tage antibiotika, hvis det er nødvendigt
Hvis din sundhedsudbyder giver dig en recept på antibiotika, skal du begynde at tage dem 1 dag før din procedure.
Bemærk tidspunktet for din procedure
en medarbejder fra Optagelseskontoret ringer til dig efter 2:00 dagen før din procedure. Hvis din procedure er planlagt til en mandag, ringer de til dig fredag før.
medarbejderen fortæller dig, hvornår du skal ankomme til hospitalet for din procedure. De vil også minde dig om, hvor du skal hen. 7: 00, ring 212-639-5014.
Sleep
gå tidligt i seng og få en fuld nats søvn.

- spis ikke noget efter midnat natten før din procedure. Dette inkluderer hårdt slik og tyggegummi.
- mellem midnat og indtil 2 timer før din planlagte ankomsttid kan du drikke i alt 12 ounces vand (se figur).
- Start 2 timer før din planlagte ankomsttid, må du ikke spise eller drikke noget. Dette omfatter vand.
morgenen efter din Procedure
Tag din medicin
Hvis din sundhedsudbyder bad dig om at tage visse lægemidler morgenen efter din procedure, skal du kun tage disse medicin med en slurk vand. Afhængigt af hvilke medicin du tager, kan dette være alle, nogle eller ingen af dine sædvanlige morgenmedicin.
Giv dig selv en saltvands lavement
Giv dig selv en saltvands lavement (f.eks. Følg anvisningerne på kassen. Du kan købe dette på dit lokale apotek.
ting at huske
- bær behagelige, løstsiddende bukser med elastisk linning.
- tag ikke lotion, creme, deodorant, makeup, pulver, parfume eller cologne på.
- bær ikke metalgenstande. Fjern alle smykker, inklusive piercinger. Det udstyr, der bruges under din procedure, kan forårsage forbrændinger, hvis det berører metal.
- Efterlad værdifulde genstande (såsom kreditkort, smykker og din checkbog) derhjemme.
- før du føres ind i operationsstuen, skal du fjerne dine høreapparater, proteser, proteser, paryk og religiøse artikler.
- hvis du bruger kontakter, skal du bære dine briller i stedet. Brug af kontaktlinser under din procedure kan beskadige dine øjne.
hvad skal du medbringe
- din åndedrætsværn til søvnapnø (såsom din CPAP-enhed), hvis du har en.
- din formular til fuldmagt til sundhedspleje og andre forskudsdirektiver, hvis du har udfyldt dem.
- en sag til dine personlige genstande (såsom briller, høreapparat(er), proteser, proteser, paryk og religiøse artikler), hvis du har en.
- denne vejledning. Dit sundhedsteam bruger denne vejledning til at lære dig, hvordan du plejer dig selv efter din procedure.
når du er på hospitalet
bliver du bedt om at sige og stave dit navn og fødselsdato mange gange. Dette er for din sikkerhed. Personer med samme eller et lignende navn kan have en procedure samme dag.
klæd dig på til din procedure
når det er tid til at skifte til din procedure, får du en hospitalskjole, kappe og nonskid sokker til at bære.
Mød en sygeplejerske
du mødes med en sygeplejerske før din procedure. Fortæl dem dosis af medicin, du tog efter midnat (inklusive receptpligtig og receptfri medicin, plaster og cremer) og den tid, du tog dem.
din sygeplejerske kan placere en intravenøs (IV) linje i en af dine årer, normalt i din arm eller hånd. Hvis din sygeplejerske ikke placerer IV, vil din anæstesiolog gøre det i operationsstuen.
mød med en anæstesiolog
du mødes også med en anæstesiolog inden din procedure. De vil:
- gennemgå din medicinske historie med dig.
- spørg dig, om du tidligere har haft problemer med anæstesi, herunder kvalme eller smerte.
- Tal med dig om din komfort og sikkerhed under din procedure.
- Tal med dig om den slags anæstesi, Du får.
- Besvar dine spørgsmål om din anæstesi.
gør dig klar til din procedure
du vil enten gå ind i operationsstuen eller blive taget ind på en båre. Et medlem af operationsstuen team vil hjælpe dig på operationssengen. Når du har det godt, vil din anæstesiolog give dig anæstesi gennem din IV-linje, og du falder i søvn. Du får også væsker gennem din IV-linje under og efter din procedure.
når du er helt i søvn, placeres et åndedrætsrør gennem munden og ind i din luftrør for at hjælpe dig med at trække vejret. Du vil også have et urin (Foley) kateter placeret for at dræne urin fra din blære.
dit åndedrætsrør tages normalt ud, mens du stadig er i operationsstuen.
efter din Procedure
vil en sygeplejerske overvåge din kropstemperatur, puls, blodtryk og iltniveauer. Du får muligvis ilt gennem et tyndt rør, der hviler under din næse eller en maske, der dækker din næse og mund.
håndtering af din smerte
i de første 6 til 8 timer efter din procedure skal du anvende ispakker på din perineum i 20 minutter på og derefter 20 minutter væk. Dette hjælper med at reducere ubehag, hævelse og blå mærker. Læg ikke ispakkerne lige på din hud.
du vil sandsynligvis have nogle smerter i omkring 1 til 2 dage efter din procedure. Du kan tage en over-the-counter smertestillende middel som acetaminophen (Tylenol lolist) eller ibuprofen (Advil lolist) for at hjælpe med ubehag.
rør og afløb
du har et urinkateter i blæren. Dette er så dit plejeteam kan holde styr på, hvor meget urin du laver. Du kan blive udskrevet med kateteret stadig på plads. Hvis du er det, vil din sundhedsudbyder fortælle dig, hvornår du skal tage det ud. De vil give dig skriftlige instruktioner. Du kan også se videoen, hvordan du fjerner dit urin (Foley) kateter.
forlader hospitalet
du går hjem samme dag som din procedure. Det er vigtigt at have en ansvarlig plejepartner til at tage dig hjem.
når du forlader hospitalet
- Følg din læge instruktioner for at tage dine antibiotika og tamsulosin.
- ikke brusebad i de første 24 timer efter din procedure. Efter 24 timer kan du gå tilbage til brusebad som normalt. Tag ikke et karbad eller nedsænk din underkrop i vand i 2 uger efter din procedure.
- løft ikke noget tungere end 20 pund (9 kg) i mindst 48 timer (2 dage) efter din procedure. Din læge vil fortælle dig, hvis du har brug for at vente længere end 48 timer.
ændringer i vandladning
- din urin kan være lyserød eller have små mængder blod i det i et par dage efter din procedure. Hvis du har kraftig blødning eller blodpropper i dit kateter, skal du ringe til din sundhedsudbyder.
- du kan have en brændende fornemmelse, når du tisser i 1 til 2 uger efter din procedure. Din læge vil give dig en recept på medicin til at hjælpe med dette, hvis det er nødvendigt.
- din urin kan strømme langsommere end normalt i cirka 2 til 3 uger efter din procedure.
- du kan tisse oftere end normalt i op til 6 uger efter din procedure.
hævelse, blå mærker eller blødning
- din pungen og huden under den kan have blå mærker og hævelse efter din procedure. Dette forsvinder normalt inden for et par dage, men det varer undertiden i 2 til 3 uger. For at hjælpe med blå mærker og hævelse skal du holde en ispakke på din perineum i 20 minutter og derefter tage den af i 20 minutter. Gentag efter behov. Læg ikke ispakken lige på din hud.
- hvis du havde en nålablation, kan du have let blødning fra dine punkteringssteder i 1 til 2 dage efter din procedure. Hvis du gør det, skal du anvende konstant tryk med en ren, tør vaskeklud eller gasbind på området i 5 minutter. Hvis blødningen bliver tung eller ikke stopper, skal du ringe til din sundhedsudbyder.
- du kan have ømhed i din perineum. Dette kan fortsætte i flere dage efter din procedure. Hvis området bliver meget rødt, ømt eller hævet, skal du ringe til din sundhedsudbyder.
- du kan have en lyserød-tonet væske, der kommer fra urinrøret i et par dage eller uger efter din procedure. Dette er midlertidigt. Det er forårsaget af hævelse i din prostata fra behandlingen.
ændringer i seksuel funktion
- din sæd kan indeholde en lille mængde blod i flere uger.
- du kan ejakulere mindre sæd, end du gjorde før din procedure. Dette er permanent.
- du kan have ændringer i erektil funktion (din evne til at få erektion). Din læge vil tale med dig om dette.
Hvornår skal du ringe til din sundhedsudbyder
ring til din sundhedsudbyder, hvis du har:
- ny eller forværret åndenød
- en feber på 101 liter f (38.3 eller højere
- kulderystelser
- kraftig blødning eller blodpropper i dit kateter
- smerter eller ømhed i dine testikler
- smerter, der ikke bliver bedre med din medicin
- ethvert nyt symptom eller fysisk ændring
supporttjenester
MSK supporttjenester
følgende er MSK supporttjenester, som du måske finder nyttige.
MSK support services
optagelse af kontor
212-639-7606
ring, hvis du har spørgsmål om din hospitalsindlæggelse, herunder anmodning om et privat rum.
anæstesi
212-639-6840
ring, hvis du har spørgsmål om anæstesi.
Bloddonorrum
212-639-7643
Ring For mere information, hvis du er interesseret i at donere blod eller blodplader.
Bobst International Center
888-675-7722
MSK byder patienter fra hele verden velkommen. Hvis du er en international patient, Ring for hjælp til at arrangere din pleje.
Chaplaincy Service
212-639-5982
hos MSK er vores kapellaner tilgængelige for at lytte, hjælpe med at støtte familiemedlemmer, bede, kontakte samfundspræster eller trosgrupper eller simpelthen være en trøstende ledsager og en åndelig tilstedeværelse. Enhver kan anmode om åndelig støtte, uanset formel religiøs tilknytning. Interfaith chapel ligger i nærheden af hovedlobbyen på Memorial Hospital og er åben 24 timer i døgnet. Hvis du har en nødsituation, bedes du ringe til hospitalets operatør og bede om præsten under opkald.
Rådgivningscenter
646-888-0200
mange mennesker finder, at rådgivning hjælper dem. Vi yder rådgivning til enkeltpersoner, par, familier, og grupper, samt medicin til at hjælpe, hvis du føler dig ængstelig eller deprimeret. For at lave en aftale skal du bede din sundhedsudbyder om en henvisning eller ringe til ovenstående nummer.
Food Pantry Program
646-888-8055
food pantry-programmet giver mad til mennesker i Nød under deres kræftbehandling. For mere information, tal med din sundhedsudbyder eller ring til nummeret ovenfor.
Integrativ Medicin Service
646-888-0800
Integrativ Medicin Service tilbyder mange tjenester til at supplere (gå sammen med) traditionel medicinsk behandling, herunder musikterapi, sind / kropsterapier, dans og bevægelse terapi, yoga og touch terapi.
MSK Bibliotek
library.mskcc.org
212-639-7439
Du kan besøge vores biblioteks hjemmeside eller tale med bibliotekets referencepersonale for at finde mere information om din specifikke kræfttype. Du kan også besøge LibGuides på MSK ‘ s biblioteks hjemmeside på libguides.mskcc.org.
Patient og omsorgsperson uddannelse
Besøg Patient – og Omsorgsuddannelsens hjemmeside for at søge i vores virtuelle bibliotek. Der kan du finde skriftlige uddannelsesressourcer, videoer og online-programmer.
patient og omsorgsperson Peer Support Program
212-639-5007
Du kan finde det trøstende at tale med en person, der har været igennem en behandling svarende til din. Du kan tale med en tidligere MSK-patient eller plejeperson gennem vores Patient-og plejepersoners Peer-supportprogram. Disse samtaler er fortrolige. De kan finde sted personligt eller over telefonen.
Patientfakturering
646-227-3378
ring, hvis du har spørgsmål om forhåndsgodkendelse hos dit forsikringsselskab. Dette kaldes også forhåndsgodkendelse.
Patientrepræsentationskontor
212-639-7202
ring, hvis du har spørgsmål om formularen til fuldmagt til sundhedspleje, eller hvis du er bekymret for din pleje.
perioperativ Sygeplejerske Liaison
212-639-5935
ring, hvis du har spørgsmål om MSK frigive oplysninger, mens du har kirurgi.
private Duty Nursing Office
212-639-6892
Du kan anmode om private sygeplejersker eller ledsagere. Ring for mere information.
Resources for Life After Cancer (RLAC) Program
646-888-8106
ved MSK slutter pleje ikke efter aktiv behandling. RLAC-programmet er for patienter og deres familier, der er færdige med behandlingen. Dette program har mange tjenester, herunder seminarer, værksteder, støttegrupper, rådgivning om livet efter behandling og hjælp til forsikrings-og beskæftigelsesspørgsmål.
seksuelle sundhedsprogrammer
kræft og kræftbehandlinger kan have indflydelse på din seksuelle sundhed. MSK ‘ s seksuelle sundhedsprogrammer kan hjælpe dig med at handle og løse seksuelle sundhedsproblemer før, under eller efter din behandling.
- vores kvindelige seksuelle medicin og kvinders sundhedsprogram hjælper kvinder, der beskæftiger sig med kræftrelaterede seksuelle sundhedsudfordringer, herunder for tidlig overgangsalder og fertilitetsproblemer. For mere information, eller for at lave en aftale, ring 646-888-5076.
- vores mandlige seksuelle og reproduktive medicinprogram hjælper mænd, der har at gøre med kræftrelaterede seksuelle sundhedsudfordringer, herunder erektil dysfunktion. For mere information, eller for at lave en aftale, ring 646-888-6024.
Socialt Arbejde
212-639-7020
socialarbejdere hjælper patienter, familie og venner med at håndtere problemer, der er almindelige for kræftpatienter. De giver individuel rådgivning og støttegrupper i løbet af behandlingen, og kan hjælpe dig med at kommunikere med børn og andre familiemedlemmer. Vores socialarbejdere kan også hjælpe med at henvise dig til samfundsbureauer og-programmer samt økonomiske ressourcer, hvis du er berettiget.
Tobaksbehandlingsprogram
212-610-0507
Hvis du vil holde op med at ryge, har MSK specialister, der kan hjælpe. Ring for mere information.
virtuelle programmer
www.mskcc.org/vp MSK ‘ s virtuelle programmer tilbyder onlineuddannelse og support til patienter og plejere, selv når du ikke kan komme til MSK personligt. Gennem live, interaktive sessioner, du kan lære om din diagnose, hvad du kan forvente under behandlingen, og hvordan du forbereder dig på de forskellige stadier i din kræftpleje. Sessioner er fortrolige, gratis, og ledet af ekspert klinisk personale. Hvis du er interesseret i at deltage i et virtuelt Program, besøg vores hjemmeside på www.mskcc.org/vp for mere information.
For mere online information, besøg afsnittet kræfttyper af www.mskcc.org.
eksterne supporttjenester
følgende er tjenester uden for MSK, som du måske finder nyttige.
American Cancer Society (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
tilbyder en række oplysninger og tjenester, herunder Hope Lodge, et gratis sted for patienter og plejere at bo under kræftbehandling.
den amerikanske Urologiske Association Foundation
866-746-4282
www.urologyhealth.org
os også
800-808-7866
www.ustoo.org
giver prostatakræft uddannelses-og støtteprogrammer og har et månedligt nyhedsbrev kaldet Hotsheet. Møder er åbne for patienter, ægtefæller, betydningsfulde andre, interesseret medicinsk personale.
Landsforeningen for Kontinens
www.nafc.org
National Cancer Institute
www.cancer.gov
prostatakræft Foundation
www.pcf.org
retningslinjer for behandling af prostatacancer for patienter
www.nccn.org (også tilgængelig på spansk)