Die molare Schneidezahnhypomineralisierung (MIH) ist eine klinisch herausfordernde Erkrankung, die bei bis zu 20% bis 40% der neu ausgebrochenen permanenten ersten Molaren von Kindern auftritt.1 In der Vergangenheit war die Wiederherstellung von MIH-betroffenen Molaren mit invasiven und teuren Verfahren verbunden, die für den Patienten und den Arzt zu wünschen übrig lassen. Glücklicherweise revolutioniert eine aufkommende minimalinvasive Behandlung den klinischen Ansatz zur effizienten und effektiven Behandlung von MIH-Molaren. Diese Game Changer sind Silberdiaminfluorid (SDF) und hochviskoser Glasionomerzement (HVGIC).Definiert als Entwicklungsdefekt des Zahnschmelzes, ist MIH durch abgegrenzte Trübungen gekennzeichnet, die von weiß und creme bis gelb und braun reichen und manchmal von normalem Zahnschmelz umgeben sind. Es kann einen oder alle Molaren sowie die Schneidezähne betreffen. Aufgrund des unterschiedlichen klinischen Erscheinungsbildes erweist sich sein systemischer Ursprung als rätselhaft. Angesichts seiner Prävalenz fordert ein kürzlich erschienener Leitartikel im Journal der American Dental Association mehr Forschung zu diesem Zustand, der die ersten bleibenden Backenzähne eines von sechs Kindern weltweit betrifft.2 Im Vergleich zu gesundem Zahnschmelz haben betroffene Backenzähne ein 10-fach höheres Kariesrisiko, da die damit verbundene hohe Porosität und geringe mechanische Beständigkeit zu einem schnellen Abbau des Zahnschmelzes führen, der manchmal unmittelbar nach dem Ausbruch auftritt.3 Gelbbräunliche Defekte gelten als schwerwiegend und weisen niedrigere Härtewerte und eine größere Porosität auf als weiße Defekte oder gesunder Zahnschmelz.4
Viele Kinder und junge Erwachsene besuchen Zahnarztpraxen mit diesem oft schmerzhaften und komplizierten Zustand. Je nach Schweregrad wurden MIH-betroffene Molaren traditionell mit Dichtstoffen und Füllungen auf Harzbasis, Edelstahlkronen (SSCs) oder sogar mit Oralchirurgen und Kieferorthopäden zur Extraktion und Substitution des zweiten Molaren behandelt. Scheinbar einfache Verfahren, wie das Anbringen von Harzdichtstoffen, können schwierig abzuschließen sein, da MIH-betroffener Zahnschmelz nicht richtig gespült und getrocknet werden kann, ohne erhebliche Schmerzen hervorzurufen.1,4,5 Eine tiefgreifende Anästhesie erweist sich oft als schwierig, wenn nicht sogar unmöglich, selbst wenn Lachgas und orale Sedierung verwendet werden.4,6
Darüber hinaus haften Harzprodukte nicht gut an den hypomineralisierten Oberflächen, was häufig zu Dichtstoffverlust, Mikroleckage, Füllungsbruch und / oder wiederkehrender Karies führt.1,7-9 Bei stärker betroffenen Molaren fühlten sich Eltern und Betreuer überfordert, wenn sie mit teuren und invasiven Behandlungsmöglichkeiten wie Sedierung, Edelstahlkronen und / oder Extraktion konfrontiert wurden. Es ist vielversprechend, jetzt eine neue, minimalinvasive Behandlungsoption für MIH zu haben — speziell SDF und HVGIC-Formulierungen der neuen Generation.
SILBERDIAMINFLUORID
Dieses topische antimikrobielle und remineralisierende Mittel wurde 2014 von der US-amerikanischen Food and Drug Administration zur Behandlung von Dentinüberempfindlichkeit zugelassen. Während sein Vorläufer, Silbernitrat, aus der Mitte der 1800er Jahre stammt, wurde SDF in Japan in den 1960er Jahren entwickelt und ist weit verbreitet in der Kariesbehandlung verwendet. Seine chemische Zusammensetzung besteht aus 25% Silber (das antimikrobiell ist), 8% Ammoniak (das als Lösungsmittel wirkt) und 5% Fluorid (zur Remineralisierung). Es gibt eine Fülle von wissenschaftlichen Beweisen, die die Wirksamkeit von SDF belegen, darunter 12 randomisierte klinische Studien.10-21 Eine kürzlich durchgeführte systematische Überprüfung und Metaanalyse ergab, dass die Verwendung von SDF bei der Kontrolle / Verhaftung von Karies um 89% wirksamer ist als andere Behandlungen oder Placebos, und die Qualität der Evidenz wurde als hoch eingestuft.22 In nur 60 Sekunden und mit wenig mehr als einer Mikrobürste kann SDF eine tiefgreifende, lang anhaltende Linderung von Überempfindlichkeit bewirken. Dieses Material verschließt Dentintubuli, produziert bevorzugten Fluorhydroxylapatit und erhöht die Mineraldichte und -härte.23 Dies ist besonders vorteilhaft für junge, ängstliche Kinder mit MIH, die typischerweise beim Anblick einer Luft-Wasser-Spritze zusammenzucken würden.
HOCHVISKOSER GLASIONOMERZEMENT
Als selbsthärtendes Füllungsmaterial ist HVGIC dem Harzkomposit überlegen, da es das biokompatibelste Restaurationsmaterial ist. Darüber hinaus erzeugt es deutlich weniger Schrumpfspannung, bindet über chemische und mikromechanische Adhäsion und setzt Fluorid frei und lädt sich auf, was sowohl den Biofilm-Pathogenspiegel als auch wiederkehrende Karies reduziert.24 Dies gilt insbesondere für MIH, wo hohe Kohlenstoffgehalte und niedrige Calcium- und Phosphorkonzentrationen in Verbindung mit großen Porositäten in der Mikrostruktur die Haftung des Harzes an hypomineralisiertem Schmelz nachteilig beeinflussen.1
Vor der Platzierung von HVGIC wird die Zahnoberfläche 10 Sekunden lang mit 20% iger Polyacrylsäure („Cavity Conditioner“) konditioniert, wodurch die Schmierschicht entfernt, das Risiko einer Dentinentmineralisierung verringert und die Empfindlichkeit verringert wird.24 Es ist wichtig zu verstehen, dass Polyacrylsäure und herkömmliches 37% iges Phosphorsäureätzen nicht gleich sind und nicht austauschbar sind. Darüber hinaus ist die Verwendung eines Bindemittels unnötig und würde der Restauration tatsächlich abträglich sein, da es den Ionenaustausch und die Vernetzung des Materials mit der Zahnoberfläche blockiert.24 Nach dem Einstellen der Okklusion wird eine lichthärtende, selbstklebende nanogefüllte Harzbeschichtung über das HVGIC gelegt, die Oberflächenporositäten füllt, die Ästhetik verbessert, die Biegefestigkeit erhöht und die Verschleißfestigkeit verbessert, um Harzkomposite nachzuahmen, indem sie vor Speichel geschützt wird, wenn sie zu ihren idealen mechanischen Eigenschaften reift.19 Eine kürzlich von der Universität Brasilia in Brasilien durchgeführte Studie ergab eine Überlebensrate von 98% bei Restaurationen an ersten bleibenden Molaren, die von MIH betroffen waren, nach 12 Monaten unter Verwendung eines Glashybrid-Restaurationssystems (Fuji EQUIA Forte, GC America) mit der atraumatischen Restaurationstechnik (ART).1
KLINISCHES PROTOKOLL
Nach einer gründlichen Anamnese, einschließlich Kariesrisikobewertung, Diät- und Ernährungsberatung, wird eine klinische Untersuchung durchgeführt, gefolgt von Diagnose, Behandlungsplanung und einer Einverständniserklärung. Wenn MIH identifiziert wird, wird der Zustand mit dem Patienten und Eltern / Betreuer überprüft, einschließlich einer Diskussion des erhöhten Kariesrisikos (es sei denn, eine Läsion wurde bereits diagnostiziert), zusammen mit der Beurteilung der Überempfindlichkeit. Dies geschieht durch Patientenbericht sowie Beobachtung der Reaktion des Patienten auf die Prophylaxe (z. B. Beobachtung, ob er Spülen oder Trocknen verträgt).
Für die Zwecke dieses Artikels liegt der Schwerpunkt auf MIH-betroffenen Zähnen mit einer Vorgeschichte von Überempfindlichkeit und Karies, die mit einem minimalinvasiven ART-Ansatz behandelt wurden, einschließlich der Anwendung von 38% SDF und Restauration mit HVGIC. Diese Technik wird als SMART (oder Silver Modified ART) bezeichnet.25,26
GRUNDLEGENDE ANWENDUNG VON SILBERDIAMINFLUORID
1. Eine Schutzbrille und ein mit Kunststoff ausgekleidetes Lätzchen werden auf den Patienten gelegt.
2. Vaseline wird auf die Lippen und den peri-oralen Bereich aufgetragen, um ein versehentliches Anfärben der Lippen oder des Gesichts mit SDF zu verhindern (Flecken können mit Wasserstoffperoxid auf einem Gaze- oder Wattepad entfernt werden).
3. Der Zahn sollte sauber und frei von Lebensmitteln oder Ablagerungen sein.
4. Mit Trockenhilfsmitteln und / oder Wattestäbchen isolieren.
5. Trocknen Sie den Zahn gründlich ab.* Hinweis: Patienten mit MIH vertragen das Sprühen mit der Luft-Wasser-Spritze normalerweise nicht, trocknen Sie den Zahn daher stattdessen mit einer 2 × 2-Zoll-Gaze.
6. Geben Sie einen Tropfen SDF auf eine Plastik-Dappenschale.
7. Tauchen Sie eine Microbrush in die SDF und tragen Sie sie dann ein bis drei Minuten lang auf den Zahn auf.
*Hinweis: Lassen Sie SDF nicht die Zunge oder entzündetes Gewebe berühren, da dies ein brennendes Gefühl verursachen kann.
8. Das überschüssige SDF mit Gaze abtupfen und den Zahn mit Fluoridlack bestreichen.
9. Überempfindlichkeitssymptome sollten sich innerhalb von 24 Stunden bessern, obwohl einige Patienten anekdotisch über eine Verbesserung der Symptome am selben Tag berichtet haben.
GRUNDLEGENDE ANWENDUNG VON HOCHVISKOSEM GLASIONOMER
1. Der Patient wird in zwei bis vier Wochen wieder ernannt.
*Hinweis: Dies gibt dem SDF Zeit, Karies zu stoppen und die Empfindlichkeit zu verringern. Es ermöglicht auch, dass der HVGIC weiß bleibt, denn obwohl er selbsthärtend ist, reagiert er, wenn er am selben Tag wie der SDF aufgetragen wird, mit den freien Silberionen und wird grau. Wenn HVGIC am selben Tag wie SDF aufgetragen und lichtgehärtet wird, wird die gesamte Restauration und jede Oberfläche, die von der SDF kontaktiert wird, sofort schwarz, da das Licht das Silber aus der Lösung ausfällt.
2. Reinigen Sie den Zahn mit normalem Bimsstein, spülen Sie ihn aus und trocknen Sie ihn ab.
3. Lokalanästhesie und Kofferdamisolierung sind nicht erforderlich, da SDF ein wirksamer Desensibilisator ist und HVGIC hydrophil ist.
4. Bereiten Sie die kariöse Oberfläche nach den Prinzipien der Minimal Interventionszahnheilkunde (Frencken24) und dem atraumatischen Ansatz vor, wobei weiche Karies und nicht unterstützter Zahnschmelz durch Handaushub mit einem Löffelbagger und / oder einem langsamen Rundbohrer entfernt werden, wobei so viel Zahnstruktur wie möglich erhalten bleibt und die Pulpa nicht freigelegt wird.
*Hinweis: Die partielle Kariesentfernung ist ein evidenzbasierter Ansatz, der durch qualitativ hochwertige Evidenz gestützt wird.27-31
5. Tragen Sie den Conditioner (20% Polyacrylsäure) 10 Sekunden lang auf, spülen Sie ihn aus und trocknen Sie ihn ab, trocknen Sie ihn jedoch nicht aus.
6. Tippen Sie auf die Glasionomerkapsel auf der Seite, um die Glaspartikel zu lösen, drücken Sie den Kolben hinein, klicken Sie einmal auf die Applikatorpistole, um sie zu aktivieren, und verreiben Sie sie dann 10 Sekunden lang.
7. Tragen Sie das HVGIC sofort auf den Zahn auf.
8. Passen Sie den HVGIC mit einem Kondensator oder einem feuchten Q-Tip an die Nuten und / oder den Hohlraum an und entfernen Sie überschüssiges Material.
9. Die Arbeitszeit ist kurz: 1 Minute, 15 Sekunden – dies kann jedoch mit der Luftfeuchtigkeit variieren. Achten Sie darauf, das Material nicht zu überarbeiten oder zu manipulieren, da dies die Vernetzung stören und das Material versagen kann.
* Hinweis: In einem trockenen klima, versuchen nicht zu arbeiten die material über 45 sekunden.
10. Warten Sie 2 Minuten und 30 Sekunden, bis sich der HVGIC eingestellt hat, und formen und passen Sie dann die Okklusion mit reichlich Wasser an.
11. Gelten die selbst-adhesive harz mantel und licht heilung für 20 sekunden.
12. Weisen Sie den Patienten an, 48 Stunden lang eine weiche Diät zu machen (Beispiel-postoperative Anweisungen können heruntergeladen werden unter kidsteethandbraces.com ).
FALLSTUDIE: SCHWERE MOLARE SCHNEIDEZAHNHYPOMINERALISIERUNG MIT KARIES UND SCHWERER ÜBEREMPFINDLICHKEIT
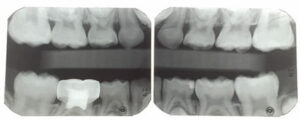
Ein äußerst besorgter 7-jähriger Junge wurde zu einer neuen Patientenuntersuchung vorgestellt. Er hatte in der Vergangenheit starke Schmerzen in seinen Backenzähnen, was es schwierig machte, seine hinteren Zähne zu essen, zu trinken oder zu putzen. Die Untersuchung ergab eine schwere MIH und Karies, die alle vier seiner ersten bleibenden Molaren betrafen (Abbildungen 1A und 1B und Abbildung 2), die in den Werten des International Caries Detection and Assessment System (ICDAS) 32 von 1 bis 4 variierten, sowie Karies in die Pulpa seiner rechten primären zweiten Molaren im Unterkiefer und eine ICDAS 3-Läsion am distalen Ende seines unteren linken ersten primären Molaren. Behandlungsoptionen für die MIH-Molaren wurden ausführlich mit dem Vater des Patienten besprochen, einschließlich: (1) orale bewusste Sedierung und SSCs; (2) referral to an oral surgeon and orthodontist for extractions and second molar substitution; or (3) apply SDF and place interim therapeutic restorations with HVGIC.
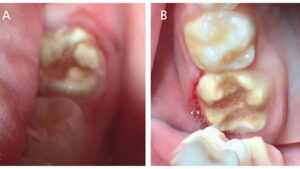

Der Vater des Patienten war überwältigt von der Idee der Invasivität und der Kosten der Optionen 1 und 2 und beschloss, SDF bei der Prüfung zu platzieren. Der Patient kehrte in vier Wochen zurück und er und sein Vater berichteten von einer dramatischen Verbesserung der Symptome des Patienten. Alle vier seiner ersten bleibenden Backenzähne wurden mit dem ART-Ansatz behandelt und mit HVGIC restauriert. Definitive Restaurationen wurden an seinen primären Molaren vorgenommen. Der Patient kehrte 10 Monate später zurück und seine HVGIC-Restaurationen hielten gut, und sowohl der Patient als auch sein Vater berichteten, dass er keine zahnbedingten Schmerzen oder Empfindlichkeiten mehr hatte (Abbildungen 3A und 3B und Abbildung 4). Der Vater drückte aus, dass er nicht an Extraktionen interessiert sei und es vorziehen würde, dass sein Sohn seine Zähne behalte. Darüber hinaus war er sich bewusst, dass diese Zähne in Zukunft wahrscheinlich eine vollständige Versorgung benötigen würden.

DISCUSSION
Es ist wichtig zu beachten, dass die Anwendung von SDF nicht den gesamten hypomineralisierten Zahn schwarz färbt, sondern nur die Bereiche mit aktiven Kariesläsionen. Ein weiterer Vorteil der minimalinvasiven Behandlung mit HVGIC ist seine Opazität und Fähigkeit, dunkle SDF-Flecken zu maskieren, ohne dass die Zahnstruktur entfernt werden muss, was den konservativen Charakter dieses Ansatzes erhöht. Bei Verwendung dieser Technik raten einige Kliniker davon ab, Kaliumiodid zuzusetzen, um Flecken zu reduzieren, da Studien gezeigt haben, dass die Zugabe von Kaliumiodid die Wirksamkeit von SDF verringert und auf lange Sicht immer noch wahrnehmbare Flecken erzeugt.33,34
Obwohl diese Behandlungen möglicherweise nicht die endgültige Wiederherstellung sind, können sie die Lebensqualität des Patienten dramatisch verbessern und als wirksame Zwischenwiederherstellung dienen, bis die Familie entscheidet, wie es weitergehen soll (z. B. mit zweiter molarer Substitution). Alternativ kann es Zeit kaufen, bis das Kind älter ist und entweder ein SSC ohne Sedierung platziert werden kann, oder sogar ein Interim-SSC umgehen und das Kind ins junge Erwachsenenalter bringen, wenn der Patient eine ästhetische bleibende Krone setzen lassen kann. Unabhängig von der ultimativen Therapie stellen SDF und HVGIC eine revolutionäre minimalinvasive Behandlung für MIH dar, die einen Platz im Repertoire jedes Arztes verdient.
WICHTIGE ERKENNTNISSE
- Eine aufkommende minimalinvasive Behandlung ermöglicht es Klinikern, molare Schneidezahnhypomineralisierungen zu behandeln Molaren auf effiziente und effektive Weise mit Silberdiaminfluorid (SDF) und hochviskosem Glasionomerzement (HVGIC).
- Im Vergleich zu gesundem Zahnschmelz haben betroffene Backenzähne ein 10-fach höheres Kariesrisiko, da die damit verbundene hohe Porosität und geringe mechanische Beständigkeit zu einem schnellen Abbau des Zahnschmelzes führen.
- Gelbbräunliche Defekte gelten als schwerwiegend und haben niedrigere Härtewerte und eine größere Porosität als weiße Defekte oder gesunder Zahnschmelz.4
- Vor der Platzierung von HVGIC wird die Zahnoberfläche 10 Sekunden lang mit 20% iger Polyacrylsäure („Cavity Conditioner“) konditioniert, wodurch die Schmierschicht entfernt, das Risiko einer Dentinentmineralisierung verringert und die Empfindlichkeit verringert wird.24
- Es ist wichtig zu beachten, dass die Anwendung von SDF nicht den gesamten hypomineralisierten Zahn schwarz färbt, sondern nur die Bereiche mit aktiven Kariesläsionen.
- Ein weiterer Vorteil der minimalinvasiven Behandlung mit HVGIC ist die Opazität und die Fähigkeit, dunkle SDF—Flecken zu maskieren, ohne dass die Zahnstruktur entfernt werden muss – was den konservativen Charakter dieses Ansatzes erhöht.
- Grossi J, Cabral RN, Ribeiro AP, Leal SC. Glashybrid-Restaurationen als Alternative zur Wiederherstellung hypomineralisierter Molaren im ART-Modell. In: BMC Oral Health. 2018;18:65.Hubbard M. Molare Hypomineralisierung: Was ist die Erfahrung der USA? J Am Dent Assoc. 2018;149:329–330.
- Pitiphat W, Savisit R, Chansamak N, Subarnbhesaj A. Molare Schneidezahnhypomineralisierung und Zahnkaries bei sechs- bis siebenjährigen thailändischen Kindern. Pediatr Dent. 2014;36:487–582.Ozgül BM, Saat S, Sönmez H, Oz FT. Klinische Bewertung der Desensibilisierungsbehandlung für Schneidezähne, die von einer Molaren-Schneidezahn-Hypomineralisierung betroffen sind. In: J Clin Pediatr Dent. 2013;38:101–105.
- Hussein AS, Faisal M, Haron M, Ghanim AM, Abu-Hassan MI. Verteilung der molaren Schneidezahnhypomineralisierung bei malaysischen Kindern, die eine Universitätszahnklinik besuchen. In: J Clin Pediatr Dent. 2015;39:219–223.
- Rodd HD. Pulpaler Status hypomineralisierter permanenter Molaren. Pediatr Dent. 2007;29:514–520.
- Takahashi K, Correia Ade S, Cunha RF. Molare Schneidezahnhypomineralisierung. In: J Clin Pediatr Dent. 2009;33:193–198.
- Jälevik B, Klingberg GA. Zahnbehandlung, Zahnangst und Verhaltensmanagementprobleme bei Kindern mit schwerer Schmelzhypomineralisierung ihrer permanenten ersten Molaren. In: Paediatr Dent. 2002;12:24–32.
- Lygidakis NA. Behandlungsmodalitäten bei Kindern mit Zähnen, die von einer Molaren-Schneidezahn-Schmelzhypomineralisierung (MIH) betroffen sind: eine systematische Überprüfung. In: Eur Arch Paediatr Dent. 2010;11:65–74.
- Chu CH, Lo EC, Lin HC. Wirksamkeit von Silberdiaminfluorid und Natriumfluoridlack bei der Festnahme von Dentinkaries bei chinesischen Vorschulkindern. J Dent Res. 2002;81:767-770.
- Zhi QH, Lo EC, Lin HC. Randomisierte klinische Studie zur Wirksamkeit von Silberdiaminfluorid und Glasionomer bei der Festnahme von Dentinkaries bei Vorschulkindern. J Dent. 2012;40:962–967.
- Yee R, Holmgren C, Mulder J, Lama D, Walker D, van Palenstein Helderman W. Wirksamkeit von Silberdiaminfluorid zur Kariesbehandlung. J Dent Res. 2009;88:644-647.
- Dos Santos VE Jr, de Vasconcelos FM, Ribeiro AG, Rosenblatt A. Paradigmenwechsel bei der wirksamen Behandlung von Karies bei gefährdeten Schulkindern. Int Dent J. 2012;62:47-51.
- Llodra JC, Rodriguez A, Ferrer B, Menardia V, Ramos T, Morato M. Wirksamkeit von Silberdiaminfluorid zur Kariesreduktion bei Milchzähnen und ersten bleibenden Molaren von Schulkindern: 36-monatige klinische Studie. Entschließung 2005;84:721–724.
- Zhang W, McGrath C, Lo ECM, Li JY. Silberdiaminfluorid und Bildung zur Vorbeugung und Verhaftung von Wurzelkaries bei älteren Menschen in der Gemeinde. Karies Res. 2013;47: 284-290.
- Liu VON, Lo EC, Chu CH, Lin HC. Randomisierte Studie zu Fluoriden und Dichtstoffen zur Vorbeugung von Fissurenkaries J. Res. 2012;91: 753-758.
- Tan HP, Lo ECM, Dyson JE, Luo Y, Corbet EF. Eine randomisierte Studie zur Wurzelkariesprävention bei älteren Menschen. J Dent Res. 2010;89:1086-1090.
- Monse B, Heinrich-Weltzien R, Mulder J, Holmgren C, van Palenstein Helderman WH. Kariespräventive Wirksamkeit von Silberdiaminfluorid (SDF) und ART-Dichtstoffen in einem täglichen Fluorid-Zahnbürstenprogramm auf den Philippinen. In: BMC Oral Health. 2012;12:52.Braga MM, Mendes FM, De Benedetto, Imparato JP. Wirkung von Silberdiamminfluorid auf beginnende Kariesläsionen bei ausbrechenden permanenten ersten Molaren: eine Pilotstudie. J Dent Kind (Schick). 2009;76:28–33.
- Duangthip D, Chu CH, Lo EK. Eine randomisierte klinische Studie zur Festnahme von Dentinkaries bei Vorschulkindern durch topische Fluoride, 18-monatige Ergebnisse. J Dent. 2015;44:57–63.Fung MH, Duangthip D, Wong MC, Lo EC, Chu CH. Arretierung von Dentinkaries mit unterschiedlicher Konzentration und Periodizität von Silberdiaminfluorid. JDR Clin Trans Res. 2016;1:143-152.
- Chibinski AC, Wambier LM, Feltrin J, Loguercio AD, Wambier DS, Reis A. Silberdiaminfluorid hat eine Wirksamkeit bei der Kontrolle des Kariesfortschritts bei Milchzähnen: eine systematische Überprüfung und Metaanalyse. Karies Res. 2017;51: 527-554.
- Mei ML, Nudelman F, Marzec B, et al. Bildung von Fluorhydroxylapatit mit Silberdiaminfluorid. J Dent Res. 2017;96:1122-1128.
- Frencken JE. Die Kunst und Wissenschaft der Minimal Interventionszahnheilkunde und der atraumatischen restaurativen Behandlung. Comberton, Orleton, Vereinigtes Königreich. Stephen Hancocks; 2018.
- Fa BA, Jew JA, Wong A, Young D. Silber Modifizierte atraumatische Restaurative Technik (SMART): eine alternative Kariesprävention. Stroma Ed J. 2016;3:18-24.
- Bendit j, Junge DA. Silberdiaminfluorid: Das neueste Werkzeug in Ihrem Kariesmanagement-Toolkit. Erhältlich unter: dentalacademyofce.com/courses/3347/PDF/1707cei_Bendit_Young_web.pdf . Zugriff Oktober 10, 2018.
- Thompson V, et al. Behandlung von tiefen kariösen Läsionen durch vollständige Ausgrabung oder teilweise Entfernung: eine kritische Überprüfung. J Am Dent Assoc. 2008;139:705–712.
- Ricketts D, Lamont T, Innes NP, Kidd E, Clarkson JE. Operatives Kariesmanagement bei Erwachsenen und Kindern. Cochrane Database Syst Rev. 2013;28:CD003808.
- Schwendicke F, Frencken JE, Bjørndal L, et al. Umgang mit kariösen Läsionen: Warum brauchen wir einen Konsens über Terminologie und klinische Empfehlungen zur Entfernung von kariösem Gewebe? Adv Dent Res. 2016;28:46-48.
- Schwendicke F, Frencken JE, Bjørndal L, et al. Umgang mit kariösen Läsionen: konsensempfehlungen zur Entfernung von kariösem Gewebe. Adv Dent Res. 2016;28:58-67.
- Innes NP, Frencken JE, Bjørndal L,et al. Umgang mit kariösen Läsionen: Konsensempfehlungen zur Terminologie. Adv Dent Res. 2016;28:49-57.
- Gugani N, Pandit IK, Srivastava N, Gupta M, Sharma M. Internationales Karieserkennungs- und Bewertungssystem (ICDAS): ein neues Konzept. In: Int J Clin Pediatr Dent. 2011;4:93–100.
- Zhao IST, Mei ML, Graben MF, Lo EC, Chu CH. Wirkung der Behandlung mit Silberdiaminfluorid und Kaliumiodid auf die Sekundärkariesprävention und Zahnverfärbung bei zervikaler Glasionomerzementrestauration. Int J Mol Sci. 2017;18:E340.
- Li R, Lo EC, Liu DURCH, Wong MC, Chu CH. Randomisierte klinische Studie zur Festnahme von Zahnwurzelkaries durch Silberdiamminfluoridanwendungen bei älteren Menschen in Wohngemeinschaften. J Dent. 2016;51:15–20.