La hipomineralización de incisivos molares (MIH) es una afección clínicamente desafiante que se observa en hasta un 20 a un 40% de los primeros molares permanentes recién erupcionados de los niños.1 Históricamente, la restauración de molares afectados por MIH ha implicado procedimientos invasivos y costosos que dejan mucho que desear para el paciente y el profesional. Afortunadamente, un tratamiento mínimamente invasivo emergente revolucionará el enfoque clínico para tratar los molares de MIH de una manera eficiente y efectiva. Estos cambiadores de juego son el fluoruro de diamina de plata (SDF) y el cemento de ionómero de vidrio de alta viscosidad (HVGIC).
Definido como un defecto del desarrollo del esmalte, la MIH se caracteriza por opacidades demarcadas que van desde el blanco y el crema hasta el amarillo y el marrón, a veces rodeadas de esmalte normal. Puede afectar a uno o todos los molares, así como a los incisivos. Debido a la presentación clínica variable, su origen sistémico resulta enigmático. Dada su prevalencia, un editorial reciente en el Journal of the American Dental Association pide más investigación sobre esta afección, que afecta a los primeros molares permanentes de uno de cada seis niños en todo el mundo.2 En comparación con el esmalte sano, los molares afectados tienen un riesgo 10 veces mayor de desarrollar caries, ya que la alta porosidad asociada a esta afección y la baja resistencia mecánica conducen a una rápida descomposición del esmalte, que a veces ocurre inmediatamente después de la erupción.3 Los defectos amarillo-parduscos se consideran graves y tienen valores de dureza más bajos y mayor porosidad que los defectos blancos o el esmalte sano.4
Muchos niños y adultos jóvenes se presentan a consultorios dentales con esta afección a menudo dolorosa y complicada. Dependiendo de la gravedad, los molares afectados por MIH se han tratado tradicionalmente con selladores y empastes a base de resina, coronas de acero inoxidable (SSC) o incluso con derivaciones de cirujano oral y ortodoncia para extracción y sustitución de un segundo molar. Procedimientos aparentemente simples, como colocar selladores de resina, pueden ser difíciles de completar porque el esmalte afectado por MIH no se puede enjuagar y secar adecuadamente sin provocar un dolor significativo.1,4,5 La anestesia profunda a menudo resulta difícil, si no imposible, de lograr, incluso cuando se utiliza óxido nitroso y sedación oral.4,6
Más preocupante, los productos de resina no se adhieren bien a las superficies hipomineralizadas, lo que a menudo provoca pérdida de sellador, microfiltración, fractura de relleno y/o caries recurrentes.1,7-9 Para los molares más gravemente afectados, los padres y cuidadores se han sentido abrumados cuando se les presentan opciones de tratamiento costosas e invasivas, como sedación, coronas de acero inoxidable y/o extracción. Es prometedor tener ahora una nueva opción de tratamiento mínimamente invasivo para MIH, específicamente, SDF y formulaciones HVGIC de nueva generación.
- FLUORURO DE DIAMINA DE PLATA
- CEMENTO DE IONÓMERO DE VIDRIO DE ALTA VISCOSIDAD
- PROTOCOLO CLÍNICO
- APLICACIÓN BÁSICA DE FLUORURO DE DIAMINA DE PLATA
- APLICACIÓN BÁSICA DE IONÓMERO DE VIDRIO DE ALTA VISCOSIDAD
- ESTUDIO DE CASO: HIPOMINERALIZACIÓN SEVERA DE LOS INCISIVOS MOLARES CON CARIES E HIPERSENSIBILIDAD SEVERA
- DISCUSIÓN
- CONCLUSIONES CLAVE
FLUORURO DE DIAMINA DE PLATA
Este agente antimicrobiano y remineralizante tópico fue aprobado por la Administración de Alimentos y Medicamentos de los Estados Unidos en 2014 para el tratamiento de la hipersensibilidad dentinaria. Mientras que su precursor, el nitrato de plata, se remonta a mediados de la década de 1800, el SDF se desarrolló en Japón en la década de 1960 y se usa ampliamente en el manejo de caries. Su composición química es 25% de plata (que es antimicrobiana), 8% de amoníaco (que actúa como solvente) y 5% de fluoruro (para remineralización). Existe abundante evidencia científica que demuestra la eficacia de la SDF, incluidos 12 ensayos clínicos aleatorizados.10-21 Una revisión sistemática y un metanálisis recientes encontraron que el uso de SDF es 89% más efectivo para controlar / detener la caries que otros tratamientos o placebos, y la calidad de la evidencia se calificó como alta.22 En solo 60 segundos y con poco más que un microbrillo, el SDF puede proporcionar un alivio profundo y duradero de la hipersensibilidad. Este material ocluye los túbulos dentinales, produciendo fluorohidroxiapatita preferencial y aumentando la densidad y dureza mineral.23 Esto es particularmente ventajoso para los niños pequeños y aprensivos con MIH que normalmente se encogerían al ver una jeringa de aire y agua.
CEMENTO DE IONÓMERO DE VIDRIO DE ALTA VISCOSIDAD
Como material restaurador autocurable de relleno a granel, HVGIC es superior al compuesto de resina porque es el material restaurador más biocompatible. Además, produce un estrés de contracción significativamente menor, se une a través de adhesión química y micromecánica, y libera fluoruro y recarga, lo que reduce los niveles de patógenos de biopelículas y caries recurrentes.24 Esto es particularmente cierto en el caso del MIH, donde altos niveles de carbono y bajas concentraciones de calcio y fósforo, combinados con grandes porosidades en la microestructura, afectan negativamente la adhesión de la resina al esmalte hipomineralizado.1
Antes de la colocación de HVGIC, la superficie del diente se acondiciona con ácido poliacrílico al 20% («acondicionador de cavidades») durante 10 segundos, lo que elimina la capa de frotis, reduce el riesgo de desmineralización de la dentina y reduce la sensibilidad.24 Es fundamental entender que el ácido poliacrílico y el grabado tradicional con ácido fosfórico al 37% no son lo mismo, y no son intercambiables. Además, el uso de un agente de unión es innecesario, y en realidad sería perjudicial para la restauración, ya que bloqueará el intercambio iónico y la reticulación del material a la superficie del diente.24 Después de ajustar la oclusión, se coloca un recubrimiento de resina autoadhesiva fotopolimerizada sobre el HVGIC, que llena las porosidades de la superficie, mejora la estética, aumenta la resistencia a la flexión y mejora la resistencia al desgaste para imitar el compuesto de resina protegiéndolo de la saliva a medida que madura hasta alcanzar sus propiedades mecánicas ideales.19 Un estudio reciente de la Universidad de Brasilia en Brasil encontró una tasa de supervivencia del 98% de restauraciones en los primeros molares permanentes afectados por MIH después de 12 meses utilizando un sistema restaurador híbrido de vidrio (Fuji EQUIA Forte, GC America) colocado con la técnica restauradora atraumática (ART).1
PROTOCOLO CLÍNICO
Después de realizar una historia clínica completa del paciente, que incluye evaluación del riesgo de caries, asesoramiento nutricional y dietético, se realiza un examen clínico, seguido de diagnóstico, planificación del tratamiento y una discusión de consentimiento informado. Si se identifica MIH, la afección se revisa con el paciente y los padres/cuidadores, incluida una discusión sobre el aumento del riesgo de caries (a menos que ya se haya diagnosticado una lesión), junto con una evaluación de hipersensibilidad. Esto se hace a través del informe del paciente, así como la observación de la respuesta del paciente a la profilaxis (por ejemplo, observando si puede tolerar el enjuague o el secado).
Para los fines de este artículo, el enfoque se centrará en los dientes afectados por MIH con antecedentes de hipersensibilidad y caries tratados con un enfoque de ART mínimamente invasivo, incluida la aplicación de SDF al 38% y la restauración con HVGIC. Esta técnica se conoce como SMART (o ARTE modificado con plata).25,26
APLICACIÓN BÁSICA DE FLUORURO DE DIAMINA DE PLATA
1. Se colocan gafas protectoras y un babero forrado de plástico en el paciente.
2. La vaselina se aplica en los labios y en el área peri-oral para evitar manchar inadvertidamente los labios o la cara con SDF (cualquier mancha se puede eliminar con peróxido de hidrógeno en una gasa o un algodón).
3. El diente debe estar limpio y libre de alimentos o residuos.
4. Aísle con ayudantes secos y / o rollos de algodón.
5. Seque bien el diente.
* Nota: Los pacientes con MIH normalmente no pueden tolerar la pulverización con la jeringa de aire y agua, por lo que se seca el diente con una gasa de 2×2 pulgadas en su lugar.
6. Coloque una gota de SDF en un plato de dappen de plástico.
7. Sumerge un microbrillo en el SDF y luego aplícalo en el diente durante uno a tres minutos.
* Nota: No permita que el SDF toque la lengua o el tejido inflamado, ya que puede causar una sensación de ardor.
8. Seque el exceso de SDF con una gasa y cubra el diente con barniz de fluoruro.
9. Los síntomas de hipersensibilidad deben mejorar en un plazo de 24 horas, aunque, anecdóticamente, algunos pacientes han informado de una mejoría de los síntomas en el mismo día.
APLICACIÓN BÁSICA DE IONÓMERO DE VIDRIO DE ALTA VISCOSIDAD
1. El paciente vuelve a ser nombrado en dos o cuatro semanas.
*Nota: Esto da tiempo para que el SDF detenga la caries y disminuya la sensibilidad. También permite que el HVGIC permanezca blanco, porque a pesar de que es autocurable, si se aplica el mismo día que el SDF, reaccionará con los iones de plata libres y se volverá gris. Si se aplica HVGIC y se fotocura el mismo día que SDF, toda la restauración y cualquier superficie contactada por el SDF se volverán negras instantáneamente debido a la luz que precipita la plata fuera de la solución.
2. Limpie el diente con piedra pómez lisa, enjuague y seque.
3. La anestesia local y el aislamiento de la presa de goma no son necesarios porque SDF es un desensibilizador eficaz y HVGIC es hidrofílico.
4. Prepare la superficie cariosa siguiendo los principios de la odontología de intervención mínima (Frencken24) y el enfoque atraumático, mediante el cual la caries blanda y el esmalte sin soporte se eliminan mediante excavación manual con una excavadora de cuchara y/o una fresa redonda de baja velocidad, conservando la mayor cantidad posible de estructura dental y teniendo cuidado de no exponer la pulpa.
* Nota: La eliminación parcial de caries es un enfoque basado en la evidencia que se apoya en pruebas de alta calidad.27-31
5. Aplicar cavidad acondicionador (20% ácido poliacrílico) durante 10 segundos, enjuague y seque, pero no se deshidrate.
6. Golpee la cápsula de ionómero de vidrio de lado para aflojar las partículas de vidrio, empuje el émbolo, haga clic una vez en la pistola aplicadora para activarla y luego triture durante 10 segundos.
7. Aplique inmediatamente el HVGIC en el diente.
8. Adapte el HVGIC a las ranuras y / o cavidad utilizando un condensador o una punta Q húmeda y elimine el material sobrante.
9. El tiempo de trabajo es corto: 1 minuto, 15 segundos; sin embargo, esto puede variar con la humedad. Tenga cuidado de no sobrecargar o manipular el material, ya que esto puede interrumpir el reticulado y el material podría fallar.
* Nota: En un clima seco, trate de no trabajar el material más allá de 45 segundos.
10. Espere 2 minutos y 30 segundos para que el HVGIC se ajuste, luego dé forma y ajuste la oclusión utilizando grandes cantidades de agua.
11. Aplique la capa de resina autoadhesiva y fotocure durante 20 segundos.
12. Instruir al paciente para que tenga una dieta suave durante 48 horas (las instrucciones postoperatorias de muestra se pueden descargar en kidsteethandbraces.com).
ESTUDIO DE CASO: HIPOMINERALIZACIÓN SEVERA DE LOS INCISIVOS MOLARES CON CARIES E HIPERSENSIBILIDAD SEVERA
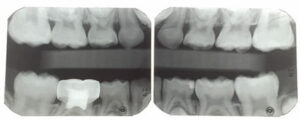
Un niño de 7 años de edad extremadamente aprensivo se presentó para un nuevo examen de paciente. Tenía antecedentes de dolor severo en los molares, lo que le dificultaba comer, beber o cepillarse los dientes traseros. El examen reveló un MIH grave y caries que afectaban a los cuatro primeros molares permanentes (Figuras 1A y 1B, y Figura 2), variando en las puntuaciones del Sistema Internacional de Detección y Evaluación de Caries (ICDAS)32 de 1 a 4, así como caries en la pulpa de sus segundos molares primarios mandibulares derechos y una lesión ICDAS 3 en la distal de su primer molar primario inferior izquierdo. Las opciones de tratamiento para los molares de MIH se discutieron en detalle con el padre del paciente, incluyendo: (1) sedación oral consciente y SSC; (2) referral to an oral surgeon and orthodontist for extractions and second molar substitution; or (3) apply SDF and place interim therapeutic restorations with HVGIC.
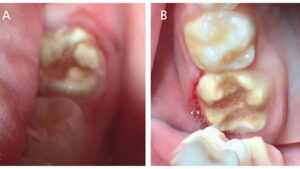

El padre del paciente se sintió abrumado por la idea de la invasividad y el costo de las opciones 1 y 2, y decidió colocar el SDF en el examen. El paciente regresó en cuatro semanas y él y su padre reportaron una mejora dramática en los síntomas del paciente. Sus cuatro primeros molares permanentes fueron tratados con el método ART y restaurados con HVGIC. Las restauraciones definitivas se colocaron en sus molares primarios. El paciente regresó 10 meses después y sus restauraciones HVGIC se mantenían bien, y tanto el paciente como su padre informaron que ya no tenía dolor o sensibilidad relacionados con los dientes (Figuras 3A y 3B y Figura 4). El padre expresó que no estaba interesado en las extracciones y que preferiría que su hijo conservara los dientes. Además, era consciente de que estos dientes probablemente necesitarían restauraciones de cobertura completa en el futuro.

DISCUSIÓN
Es importante tener en cuenta que la aplicación de SDF no vuelve negro todo el diente hipomineralizado, sino que solo se tiñen las áreas con lesiones de caries activas. Otra ventaja del tratamiento mínimamente invasivo con HVGIC es su opacidad y capacidad para enmascarar la mancha SDF oscura sin la necesidad de eliminar la estructura del diente, lo que aumenta la naturaleza conservadora de este enfoque. Al usar esta técnica, algunos médicos aconsejan no agregar yoduro de potasio en un intento de reducir la tinción, ya que los estudios han demostrado que la adición de yoduro de potasio reducirá la eficacia de SDF y aún producirá tinción perceptible a largo plazo.33,34
Aunque estos tratamientos pueden no ser la restauración final, pueden mejorar drásticamente la calidad de vida del paciente y servir como una restauración provisional efectiva hasta que la familia determine cómo proceder (por ejemplo, con la sustitución de un segundo molar). Alternativamente, puede ganar tiempo hasta que el niño sea mayor y se le puede colocar un SSC sin la necesidad de sedación, o incluso evitar un SSC provisional y llevar al niño a la adultez temprana cuando se le puede colocar una corona permanente estética. Independientemente de la terapia definitiva, SDF y HVGIC representan un tratamiento revolucionario mínimamente invasivo para la MIH que merece un lugar en el repertorio de cualquier profesional.
CONCLUSIONES CLAVE
- Un tratamiento emergente mínimamente invasivo permite a los médicos tratar molares afectados por hipomineralización de incisivos molares de manera eficiente y efectiva utilizando fluoruro de diamina de plata (SDF) y cemento de ionómero de vidrio de alta viscosidad (HVGIC).
- En comparación con el esmalte sano, los molares afectados tienen un riesgo 10 veces mayor de desarrollar caries, ya que la alta porosidad asociada a esta afección y la baja resistencia mecánica conducen a una rápida descomposición del esmalte.
- Los defectos amarillo-parduscos se consideran graves y tienen valores de dureza más bajos y mayor porosidad que los defectos blancos o el esmalte sano.4
- Antes de la colocación de HVGIC, la superficie del diente se acondiciona con ácido poliacrílico al 20% («acondicionador de cavidades») durante 10 segundos, lo que elimina la capa de frotis, reduce el riesgo de desmineralización de la dentina y reduce la sensibilidad.24
- Es importante tener en cuenta que la aplicación de SDF no vuelve negro todo el diente hipomineralizado, sino que solo se mancharán las áreas con lesiones de caries activas.
- Otra ventaja del tratamiento mínimamente invasivo con HVGIC es su opacidad y capacidad para enmascarar la mancha SDF oscura sin la necesidad de eliminar la estructura del diente, lo que aumenta la naturaleza conservadora de este enfoque.Grossi J, Cabral RN, Ribeiro AP, Leal SC. Restauraciones híbridas de vidrio como alternativa para restaurar molares hipomineralizados en el modelo ART. BMC Salud Bucal. 2018;18:65.
- Hipomineralización molar de Hubbard M.: ¿qué es la experiencia estadounidense? J Am Dent Assoc. 2018;149:329–330.
- Pitiphat W, Savisit R, Chansamak N, Subarnbhesaj A. Hipomineralización de incisivos molares y caries dental en niños tailandeses de seis a siete años de edad. Abolladura de Pediatra. 2014;36:487–582.Ozgül BM, Saat S, Sönmez H, Oz FT. Evaluación clínica del tratamiento desensibilizante para dientes incisivos afectados por hipomineralización molar-incisiva. J Clin Pediatr Dent. 2013;38:101–105.Hussein AS, Faisal M, Haron M, Ghanim AM, Abu-Hassan MI. Distribución de hipomineralización de incisivos molares en niños malasios que asisten a la clínica dental universitaria. J Clin Pediatr Dent. 2015;39:219–223.
- Rodd HD. Estado pulpar de molares permanentes hipomineralizados. Abolladura de Pediatra. 2007;29:514–520.
- Takahashi K, Correia Ade S, Cunha RF. Molar hipomineralización incisivo. J Clin Pediatr Dent. 2009;33:193–198.
- Jälevik B, Klingberg GA. Tratamiento dental, miedo dental y problemas de manejo del comportamiento en niños con hipomineralización severa del esmalte de sus primeros molares permanentes. Pediatra Interno. 2002;12:24–32.Lygidakis NA. Modalidades de tratamiento en niños con dientes afectados por hipomineralización del esmalte molar-incisivo (MIH): revisión sistemática. Eur Arch Pediatr Dent. 2010;11:65–74.
- Chu CH, Lo EC, Lin HC. Eficacia del fluoruro de diamina de plata y el barniz de fluoruro de sodio para detener la caries de dentina en niños preescolares chinos. J Dent Res. 2002; 81: 767-770.
- Zhi QH, Lo EC, Lin HC. Ensayo clínico aleatorizado sobre la eficacia del fluoruro de diamina de plata y el ionómero de vidrio para detener la caries dentinaria en niños en edad preescolar. J Dent. 2012;40:962–967.
- Yee R, Holmgren C, Mulder J, Lama D, Walker D, van Palenstein Helderman W. Eficacia del fluoruro de diamina de plata para detener el tratamiento de caries. J Dent Res. 2009; 88: 644-647.
- Dos Santos VE Jr, de Vasconcelos FM, Ribeiro AG, Rosenblatt A. Cambio de paradigma en el tratamiento eficaz de la caries en escolares en riesgo. Int Dent J. 2012; 62: 47-51.
- Llodra JC, Rodriguez A, Ferrer B, Menardia V, Ramos T, Morato M. Eficacia del fluoruro de diamina de plata para la reducción de caries en dientes primarios y primeros molares permanentes de escolares: ensayo clínico de 36 meses. J Dent Res. 2005;84:721–724.
- Zhang W, McGrath C, Lo ECM, Li JY. Fluoruro de diamina de plata y educación para prevenir y detener la caries de raíz entre los ancianos de la comunidad. Caries Res. 2013; 47: 284-290.Liu BY, Lo EC, Chu CH, Lin HC. Ensayo aleatorizado sobre fluoruros y selladores para la prevención de caries fisuradas J Dent Res. 2012; 91: 753-758.
- Tan HP, Lo ECM, Dyson JE, Luo Y, Corbet EF. Un ensayo aleatorizado sobre prevención de caries radicular en ancianos. J Dent Res. 2010; 89: 1086-1090.
- Monse B, Heinrich-Weltzien R, Mulder J, Holmgren C, van Palenstein Helderman WH. Eficacia preventiva de caries de fluoruro de diamina de plata (SDF) y selladores ART en un programa de cepillado dental diario con flúor en la escuela en Filipinas. BMC Salud Bucal. 2012;12:52.
- Braga MM, Mendes FM, De Benedetto, Imparato JP. Efecto del fluoruro de diamina de plata en lesiones de caries incipientes en primeros molares permanentes en erupción: un estudio piloto. J Dent Child (Chic). 2009;76:28–33.
- Duangthip D, Chu CH, Lo EC. Un ensayo clínico aleatorizado para detener la caries de dentina en niños en edad preescolar mediante fluoruros tópicos, resultados de 18 meses. J Dent. 2015;44:57–63.
- Fung MH, Duangthip D, Wong MC, Lo EC, Chu CH. Caries dentinaria de detención con diferente concentración y periodicidad de fluoruro de diamina de plata. JDR Clin Trans Res. 2016;1:143-152.
- Chibinski AC, Wambier LM, Feltrin J, Loguercio AD, Wambier DS, Reis A. El fluoruro de diamina de plata tiene eficacia en el control de la progresión de la caries en dientes primarios: una revisión sistemática y meta-análisis. Caries Res. 2017; 51: 527-554.
- Mei ML, Nudelman F, Marzec B, et al. Formación de fluorohidroxiapatita con fluoruro de diamina de plata. J Dent Res. 2017; 96: 1122-1128.
- Frencken JE. El Arte y la Ciencia de la Odontología de Intervención Mínima y el Tratamiento Restaurador Atraumático. Comberton, Orleton, Reino Unido. Stephen Hancocks; 2018.
- Fa BA, Jew JA, Wong A, Young D. Silver Modified Atraumatic Restorative Technique (SMART): una prevención alternativa de la caries. Stroma Ed J. 2016; 3: 18-24.Bendit j, Young DA. Fluoruro de Diamina de Plata: La Herramienta Más Nueva en Su Kit de Herramientas de Manejo de Caries. Disponible en: dentalacademyofce.com/courses/3347/PDF/1707cei_Bendit_Young_web.pdf. Consultado el 10 de octubre de 2018.
- Thompson V, et al. Tratamiento de lesiones de caries profundas mediante excavación completa o extracción parcial: revisión crítica. J Am Dent Assoc. 2008;139:705–712.Ricketts D, Lamont T, Innes NP, Kidd E, Clarkson JE. Manejo operativo de caries en adultos y niños. Cochrane Database Syst Rev. 2013; 28: CD003808.
- Schwendicke F, Frencken JE, Bjørndal L, et al. Manejo de lesiones cariosas: ¿por qué necesitamos un consenso sobre la terminología y las recomendaciones clínicas sobre la extracción de tejido carioso? Adv Dent Res. 2016; 28: 46-48.
- Schwendicke F, Frencken JE, Bjørndal L, et al. Manejo de lesiones cariosas: recomendaciones de consenso sobre la extracción de tejido cariado. Adv Dent Res. 2016; 28: 58-67.
- Innes NP, Frencken JE, Bjørndal L,et al. Manejo de lesiones cariosas: recomendaciones de consenso sobre terminología. Adv Dent Res. 2016; 28: 49-57.
- Gugani N, Pandit IK, Srivastava N, Gupta M, Sharma M. Sistema Internacional de Detección y Evaluación de Caries (ICDAS) : un nuevo concepto. Int J Clin Pediatr Dent. 2011;4:93–100.
- Zhao IS, Mei ML, Burrow MF, Lo EC, Chu CH. Efecto del tratamiento con fluoruro de diamina de plata y yoduro de potasio en la prevención de la caries secundaria y la decoloración de los dientes en la restauración de cemento con ionómero de vidrio cervical. Int J Mol Sci. 2017; 18: E340.
- Li R, Lo EC, Liu BY, Wong MC, Chu CH. Ensayo clínico aleatorizado para detener la caries de raíz dental a través de aplicaciones de fluoruro de diamina de plata en ancianos de la comunidad. J Dent. 2016;51:15–20.