Molar hipomineralização incisivo (MIH), é um tipo de condição desafiadora visto como muitos como 20% a 40% das crianças recém-erupção de primeiros molares superiores permanentes.1 historicamente, a restauração de molares afetados pelo MIH envolveu procedimentos invasivos e dispendiosos que deixam muito a desejar para o paciente e praticante. Felizmente, um emergente tratamento minimamente invasivo é revolucionar a abordagem clínica para tratar molares de MIH de uma maneira eficiente e eficaz. Estes modificadores de jogo são fluoreto de diamino de prata (SDF) e vidro de alta viscosidade de cimento ionómero (HVGIC).
definido como um defeito de desenvolvimento do esmalte, o MIH é caracterizado por opacidades demarcadas que variam de branco e creme a amarelo e marrom, às vezes rodeado por esmalte normal. Pode afetar um ou todos os molares, bem como os incisivos. Devido à variada apresentação clínica, Sua origem sistémica se revela enigmática. Dada a sua prevalência, um recente editorial da Revista da Associação odontológica Americana pede mais pesquisa sobre esta condição, que afeta os primeiros molares permanentes de uma em cada seis crianças em todo o mundo.2 em comparação com esmalte saudável, os molares afetados têm um risco 10 vezes maior de desenvolver cáries, uma vez que a alta porosidade associada a esta condição e baixa resistência mecânica levam a rápida quebra do esmalte, por vezes ocorrendo imediatamente após a erupção.3 defeitos amarelos-acastanhados são considerados graves e têm valores de dureza mais baixos e maior porosidade do que defeitos brancos ou esmalte saudável.Muitas crianças e jovens adultos presentes nos gabinetes dentários com esta condição frequentemente dolorosa e complicada. Dependendo da gravidade, os molares afetados pelo MIH têm sido tradicionalmente tratados com selantes e obturações à base de resina, coroas de aço inoxidável (SSCs), ou mesmo com médicos cirurgiões orais e ortodônticos para extração e segunda substituição molar. Procedimentos aparentemente simples, como a colocação de vedantes de resina, podem ser difíceis de completar porque o esmalte afetado pelo MIH não pode ser corretamente enxaguado e seco sem provocar dor significativa.14,5 anestesia profunda muitas vezes prova ser difícil, se não impossível, de alcançar, mesmo quando o óxido nitroso e sedação oral são utilizados.4,6
Mais concernentes, os produtos resínicos não se ligam bem às superfícies hipomineralizadas, levando frequentemente a perda de selantes, microleagem, fractura de enchimento e/ou cáries recorrentes.1,7-9 para molares mais severamente afetados, pais e cuidadores se sentiram sobrecarregados quando presenteados com opções de tratamento dispendiosas e invasivas, tais como sedação, coroas de aço inoxidável e/ou extração. É promissor ter agora uma nova opção de tratamento minimamente invasiva para a MIH — especificamente, SDF e formulações HVG de nova geração.
flúor de prata diamina
Este agente antimicrobiano tópico e remineralizante foi eliminado pela Food and Drug Administration dos EUA em 2014 para o tratamento da hipersensibilidade dentina. Enquanto seu precursor, nitrato de prata, data de meados de 1800, SDF foi desenvolvido no Japão na década de 1960 e é amplamente utilizado na gestão de cáries. Sua composição química é de 25% prata (que é antimicrobiano), 8% amônia (que atua como um solvente), e 5% fluoreto (para remineralização). Existe uma abundância de evidências científicas que demonstram a eficácia da SDF, incluindo 12 ensaios clínicos randomizados.10-21 uma revisão sistemática recente e meta-análise constatou que o uso de SDF é 89% mais eficaz no controle/apreensão de cáries do que outros tratamentos ou placebos, e a qualidade da evidência foi classificada como alta.22 em apenas 60 segundos e com pouco mais do que um microbrush, a SDF pode proporcionar um alívio profundo e duradouro da hipersensibilidade. Este material oculta túbulos dentinais, produzindo fluorohidroxiapatita preferencial e aumentando a densidade mineral e a dureza.Este facto é particularmente vantajoso para crianças jovens e apreensivas com MIH que normalmente se encolham à vista de uma seringa de ar-água.
cimentos IONOMÉRICOS de vidro de alta viscosidade
como material restaurador de auto-cura e enchimento a granel, o HVGIC é superior ao composto resínico porque é o material restaurador mais biocompatível. Além disso, produz significativamente menos estresse de encolhimento, ligações através de aderência química e micromecânica, e libera fluoreto e recarga, o que reduz os níveis patógenos de biofilme e cáries recorrentes.24 isto é particularmente verdade no caso do MIH, onde altos níveis de carbono e baixas concentrações de cálcio e fósforo, combinados com grandes porosidades na microestrutura, afetam negativamente a aderência da resina ao esmalte hipomineralizado.1
Antes da colocação de HVGIC, a superfície do dente é condicionado com 20% de ácido poliacrílico (“cavidade condicionador”) por 10 segundos, o que remove a camada de esfregaço, reduz o risco de desmineralização da dentina, e reduz a sensibilidade.24 é fundamental compreender que o ácido poliacrílico e a gravura tradicional de ácido fosfórico a 37% não são os mesmos e não são permutáveis. Além disso, o uso de um agente de ligação é desnecessário, e seria realmente prejudicial para a restauração, porque irá bloquear a troca de íons e cruzamento do material para a superfície do dente.24 Depois de ajustar a oclusão, coloca-se um revestimento de resina auto-adesiva auto-curada e auto-adesiva sobre o HVGIC, que preenche as porosidades da superfície, melhora a estética, aumenta a resistência à flexão e melhora a resistência ao desgaste do composto de resina mimética, protegendo-o da saliva à medida que amadurece para as suas propriedades mecânicas ideais.19 um estudo recente da Universidade de Brasília, no Brasil, encontrou uma taxa de sobrevivência de 98% nos primeiros molares permanentes afetados pelo MIH após 12 meses usando um sistema de restauração híbrido em vidro (Fuji EQUIA Forte, GC America) colocado com a técnica de restauração atraumática (ART).1
protocolo clínico
após ter tomado uma história completa dos doentes, incluindo avaliação do risco de cáries, dieta e aconselhamento nutricional, é realizado um exame clínico, seguido de diagnóstico, planeamento do tratamento e uma discussão de consentimento informado. Se for identificada a MIH, a condição é revista com o doente e o pai/prestador de cuidados, incluindo uma discussão sobre o aumento do risco de cáries (a menos que uma lesão já tenha sido diagnosticada), juntamente com a avaliação de hipersensibilidade. Isto é feito através do relatório do paciente, bem como observação da resposta do paciente à profilaxia (por exemplo, observando se ele ou ela pode tolerar o enxaguamento ou secagem).para efeitos do presente artigo, o foco será nos dentes afectados pelo MIH com antecedentes de hipersensibilidade e cáries tratadas com uma abordagem de arte minimamente invasiva, incluindo a aplicação de 38% de SDF e restauração com HVGIC. Esta técnica é conhecida como SMART (ou arte modificada de prata).25,26
aplicação básica de fluoreto de prata DIAMINOSA
1. Coloca-se no doente um Vestuário de protecção para os olhos e uma babete de plástico.2. A vaselina é aplicada nos lábios e na área peri-oral para evitar a coloração inadvertida dos lábios ou da face com SDF (qualquer mancha pode ser removida com peróxido de hidrogénio numa gaze ou numa compressa de algodão).3. O dente deve estar limpo e livre de alimentos ou detritos.4. Isolar com auxiliares secos e/ou rolos de algodão.5. Secar completamente o dente.Nota: Os doentes com MIH normalmente não podem tolerar pulverização com a seringa de ar-água, por isso secam o dente com uma gaze de 2×2 polegadas.6. Coloque uma gota de SDF num prato de plástico.7. Mergulhe uma micro-escova no SDF e depois aplique-a no dente durante um a três minutos.Nota: Não permita que a SDF toque a língua ou o tecido inflamado, pois pode causar uma sensação de ardor.8. Borrar o excesso de SDF com gaze e revestir o dente com verniz fluoreto.9. Os sintomas de hipersensibilidade devem melhorar em 24 horas, embora alguns doentes tenham relatado uma melhoria dos sintomas no mesmo dia.aplicação básica de ionómero de vidro de alta viscosidade
1. O paciente é reconduzido em duas a quatro semanas.Nota: Isso permite que o SDF para prender cáries e diminuir a sensibilidade. Ele também permite que o HVGIC permaneça branco, porque mesmo que seja auto-cura, se for aplicado no mesmo dia que o SDF, ele vai reagir com os íons de prata livre e tornar cinza. Se o HVGIC for aplicado e a luz for curada no mesmo dia que o SDF, toda a restauração e qualquer superfície contactada pelo SDF ficará instantaneamente preta devido à luz que precipita a prata para fora da solução.2. Limpe o dente com pomes planas, lave abundantemente com água seca.3. A anestesia Local e o isolamento da Barragem de borracha não são necessários porque a SDF é um dessensibilizador eficaz e o HVGIC é hidrofílico.4. Preparar a superfície cariosa seguindo os princípios da odontologia de intervenção mínima (Frencken24) e da abordagem atraumática, através da qual cáries macias e esmalte não suportado são removidos através de escavação manual com uma escavadora de Colher e/ou bur redondo de velocidade lenta, conservando o máximo possível de estrutura dentária, e usando cautela para não expor a polpa.nota: a remoção parcial de cáries é uma abordagem baseada em provas que apoia provas de alta qualidade.27-31
5. Aplicar condicionador da cavidade (20% de ácido poliacrílico) durante 10 segundos, enxaguar e secar, mas não dessecar.6. Bata na cápsula ionomer de vidro do seu lado para soltar as partículas de vidro, empurrar o êmbolo para dentro, clicar na Arma do aplicador uma vez para activar, e depois triturar durante 10 segundos.7. Aplique imediatamente o HVGIC no dente.8. Adaptar o HVGIC às ranhuras e/ou cavidades utilizando um condensador ou uma ponta Q húmida e remover o excesso de material.9. O tempo de trabalho é curto: 1 minuto, 15 segundos — no entanto, isso pode variar com a umidade. Tenha cuidado para não sobrecarregar ou manipular o material, pois isso pode perturbar a ligação cruzada e o material pode falhar.nota: em clima seco, tente não trabalhar o material para além de 45 segundos.10. Espere 2 minutos, 30 segundos para o HVGIC definir, em seguida, moldar e ajustar a oclusão usando quantidades copiosas de água.11. Aplique o revestimento de resina auto-adesivo e a cura de luz durante 20 segundos.12. Instruir o doente a ter uma dieta suave durante 48 horas (as instruções pós-operatórias da amostra podem ser descarregadas em: kidsteethandbraces.com).
estudo de caso: HIPOMINERALIZAÇÃO MOLAR grave com cáries e hipersensibilidade grave
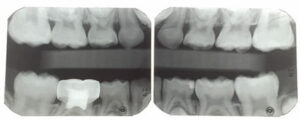
um rapaz de 7 anos extremamente apreensivo apresentou um novo exame para o paciente. Ele tinha um histórico de dor intensa em seus molares, o que tornou difícil comer, beber ou escovar seus dentes de trás. O exame revelou grave MIH e cárie afetando todos os quatro de seus primeiros molares permanentes (Figuras 1A e 1B, e Figura 2), variando Internacional de Cárie Detecção e Avaliação do Sistema (ICDAS)32 notas de 1 a 4, bem como a cárie na polpa em seu mandibular direito primário segundo molares, e um ICDAS 3 lesão distal dos seus inferior esquerdo primeiro primária molar. As opções de tratamento para os molares de MIH foram discutidas longamente com o pai do paciente, incluindo: (1) sedação consciente oral e SSCs; (2) referral to an oral surgeon and orthodontist for extractions and second molar substitution; or (3) apply SDF and place interim therapeutic restorations with HVGIC.
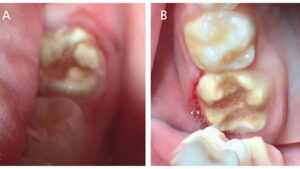

o pai do paciente foi esmagado pela ideia da invasividade e custo das opções 1 e 2, e decidiu colocar SDF no exame. O paciente voltou em quatro semanas e ele e seu pai relataram uma melhoria dramática nos sintomas do paciente. Todos os quatro primeiros molares permanentes foram tratados com a abordagem de arte e restaurados com HVGIC. Restaurações definitivas foram colocadas em seus molares primários. O paciente retornou 10 meses depois e suas restaurações HVGIC estavam se aguentando bem, e tanto o paciente quanto seu pai relataram que ele já não tem dor ou sensibilidade relacionada com os dentes (figuras 3A e 3B e Figura 4). O pai expressou que não estava interessado em extrações e preferia que seu filho ficasse com os dentes. Além disso, ele estava ciente que esses dentes provavelmente precisariam de restaurações de cobertura completa no futuro.

discussão
é importante notar que a aplicação de SDF não torna todo o dente hipomineralizado preto — em vez disso, apenas as áreas com lesões cáries ativas irão manchar. Outra vantagem do tratamento minimamente invasivo com HVGIC é a sua opacidade e capacidade de mascarar a mancha escura de SDF sem a necessidade de remoção da estrutura dentária, o que aumenta a natureza conservadora desta abordagem. Ao usar esta técnica, alguns médicos aconselham contra a adição de iodeto de potássio em uma tentativa de reduzir a mancha, como estudos mostraram que a adição de iodeto de potássio irá reduzir a eficácia da SDF e ainda produzir manchas perceptíveis a longo prazo.33,34
Embora estes tratamentos podem não ser a restauração final, eles podem melhorar drasticamente a qualidade de vida do paciente e servir como uma efetiva restauração provisória até que a família determina como proceder (por exemplo, com o segundo molar substituição). Alternativamente, ele pode ganhar tempo até que a criança é mais velha e pode ter um SSC colocado, sem a necessidade de sedação, ou até mesmo ignorar provisória SSC e levar a criança para a idade adulta-jovem, quando o paciente pode ter uma estética coroa permanente colocado. Independentemente da terapia final, SDF e HVGIC representam um tratamento revolucionário minimamente invasivo para a MIH que merece um lugar no repertório de qualquer praticante.um tratamento emergente e minimamente invasivo permite aos clínicos tratar molares molar incisivos afectados por hipomineralização de uma forma eficiente e eficaz utilizando fluoreto de prata diamina (SDF) e cimento ionómero de vidro de alta viscosidade (HVGIC).em comparação com esmalte saudável, os molares afetados apresentam um risco 10 vezes maior de desenvolvimento de cáries, uma vez que a alta porosidade associada a esta condição e a baixa resistência mecânica levam a uma rápida degradação do esmalte.os defeitos amarelos-acastanhados são considerados graves e têm valores de dureza mais baixos e maior porosidade do que os defeitos brancos ou o esmalte saudável.4
- Grossi J, Cabral RN, Ribeiro AP, Leal SC. Restaurações híbridas de vidro como uma alternativa para restaurar molares hipomineralizados no modelo de arte. BMC Oral Health. 2018;18:65.Hubbard M. Molar hypomineralization: what is the U. S. experience? J Am Dent Assoc. 2018;149:329–330.Pitiphat W, Savisit R, Chansamak N, Subarnbhesaj A. Molar incisor hipomineralização e cáries dentárias em crianças Tailandesas de seis a sete anos. Pediatra Dent. 2014;36:487–582.Ozgül BM, Saat S, Sönmez H, Oz FT. Avaliação clínica do tratamento dessensibilizante para os dentes incisivos afectados pela hipomineralização molar-incisiva. J Clin Pediatr Dent. 2013;38:101–105.Hussein as, Faisal m, Haron m, Ghanim AM, Abu-Hassan MI. Distribuição de hipomineralização molar incisiva em crianças malaias que frequentam a Clínica Dentária universitária. J Clin Pediatr Dent. 2015;39:219–223.
- Rodd HD. Estado Pulpal de molares permanentes hipomineralizados. Pediatra Dent. 2007;29:514–520.Takahashi K, Correia Ade S, Cunha RF. Hipomineralização Molar incisiva. J Clin Pediatr Dent. 2009;33:193–198.Jälevik B, Klingberg GA. Tratamento dentário, medo dentário e problemas de gestão do comportamento em crianças com hipomineralização grave do esmalte dos seus primeiros molares permanentes. Int J Pediatr Dent. 2002;12:24–32.Lygidakis NA. Modalidades de tratamento em crianças com dentes afectados pela hipomineralização do esmalte molar-incisivo( MIH): uma revisão sistemática. Eur Arch Pediatr Dent. 2010;11:65–74.Chu CH, Lo EC, Lin HC. Eficácia do flúor de diamante de Prata e verniz de fluoreto de sódio na detenção de cáries dentinas em crianças pré-escolares Chinesas. J Dent Res. 2002;81:767-770.Zhi QH, Lo EC, Lin HC. Ensaio clínico aleatorizado sobre a eficácia do fluoreto de Prata e do ionómero de vidro na detenção de cáries de dentina em crianças pré-escolares. J Dent. 2012;40:962–967.Yee R, Holmgren C, Mulder J, Lama D, Walker D, van Palenstein Helderman W. Efficacy of silver diamine fluoride for arresting caries treatment. J Dent Res. 2009;88:644-647.dos Santos VE Jr,de Vasconcelos FM, Ribeiro AG, Rosenblatt A. Int Dent J. 2012; 62: 47-51.Llodra JC, Rodriguez a, Ferrer B, Menardia V, Ramos T, Morato M. eficácia do fluoreto de diamante de prata para a redução dos dentes primários e primeiros molares permanentes de crianças em idade escolar: 36 meses de ensaio clínico. J Dent Res. 2005;84:721–724.Zhang W, McGrath C, Lo ECM, Li JY. Flúor de diamante de Prata e educação para prevenir e prender cáries de raiz entre os idosos da comunidade. Caries Res. 2013;47:284-290.Liu BY, Lo EC, Chu CH, Lin HC. J Dent Res. 2012; 91: 753-758.Tan HP, Lo ECM, Dyson JE, Luo Y, Corbet EF. Um ensaio Aleatório sobre a prevenção de cáries de raiz em idosos. J Dent Res. 2010; 89: 1086-1090.Monse B, Heinrich-Weltzien R, Mulder J, Holmgren C, van Palenstein Helderman WH. Caries preventive efficacy of silver diamine fluoride (SDF) and ART sealants in a school-based daily fluoride toothbrushing program in the Philippines. BMC Oral Health. 2012;12:52.Braga MM, Mendes FM, de Benedetto, Impartato JP. Efeito do fluoreto de diamina de prata nas lesões das cáries incipientes em erupções de primeiros molares permanentes: um estudo-piloto. J Dent Child (Chic). 2009;76:28–33.Duangthip D, Chu CH, Lo EC. A randomized clinical trial on arresting dentin caries in preschool children by topical fluorides, 18 months results. J Dent. 2015;44:57–63.Fung MH, Duangthip D, Wong MC, Lo EC, Chu CH. Prender as cáries dentinas com diferentes concentrações e periodicidade de flúor de prata diamin. JDR Clin Trans Res. 2016; 1: 143-152.Chibinski AC, Wambier LM, Feltrin J, Loguercio AD, Wambier DS, Reis A. Silver diamine fluoride has efficacy in controlling caries progression in primary teeth: a systematic review and meta-analysis. Caries Res. 2017;51:527-554.Mei ML, Nudelman F, Marzec B, et al. Formação de fluorohidroxiapatita com fluoreto de prata diamina. J Dent Res. 2017; 96:1122-1128.Frencken JE. A Arte e a Ciência de intervenção mínima Odontologia e tratamento Recreativo atraumático. Comberton, Orleton, Reino Unido. Stephen Hancocks; 2018.Fa BA, Jew JA, Wong A, Young D. Silver Modified Atraumatic Restorative Technique (SMART): an alternative caries prevention. Stroma Ed J. 2016; 3: 18-24.Bendit j, jovem DA. Flúor de diamante de prata: a mais nova ferramenta em seu kit de ferramentas de gerenciamento de cáries. Disponível em: dentalacademyofce.com/courses/3347/PDF/1707cei_Bendit_Young_web.pdf. Accessed October 10, 2018.Thompson V, et al. Tratamento de lesões profundas cariosas por escavação completa ou remoção parcial: uma revisão crítica. J Am Dent Assoc. 2008;139:705–712.Ricketts D, Lamont T, Innes NP, Kidd e, Clarkson JE. Operative caries management in adults and children. Cochrane Database Syst Rev. 2013; 28: CD003808.Schwendicke F, Frencken JE, Bjørndal L, et al. Gestão de lesões cariosas: por que precisamos de consenso sobre terminologia e recomendações clínicas sobre remoção de tecidos cariosos? Adv Dent Res. 2016;28:46-48.Schwendicke F, Frencken JE, Bjørndal L, et al. Gestão de lesões cariosas: recomendações de consenso sobre remoção de tecidos cariosos. Adv Dent Res. 2016;28:58-67.Innes NP, Frencken JE, Bjørndal L, et al. Gering carious lesions: consensus recommendations on terminology. Adv Dent Res. 2016;28:49-57.Gugani N, Pandit IK, Srivastava N, Gupta M, Sharma M. International Caries Detection and Assessment System (ICDAS): a new concept. Int J Clin Pediatr Dent. 2011;4:93–100.Zhao IS, Mei ML, Burrow MF, Lo EC, Chu CH. Efeito do tratamento com fluoreto de Prata e iodeto de potássio na prevenção de cáries secundárias e descoloração dentária na restauração do cimento ionómero de vidro cervical. Int J Mol Sci. 2017; 18:E340.Li R, Lo EC, Liu BY, Wong MC, Chu CH. Ensaio clínico aleatorizado sobre a detenção de raízes dentárias através de aplicações de fluoreto de diaminato de prata em idosos residentes na comunidade. J Dent. 2016;51:15–20.